 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Точная распространенность мастоцитоза среди населения неизвестна. По одной из оценок,
Наиболее распространенным проявлением мастоцитоза является пигментная крапивница. Недавние успехи в исследовании мастоцитоза способствовали созданию новой классификации,
Существует 6 различных подвидов мастоцитоза:
- пигментная крапивница;
- мастоцитома;
- диффузный кожный мастоцитоз;
- telangiectasia macularis eruptive
perstans (TEMP,
или телеангиэктазия пятнистая эруптивная персистирующая); - системный мастоцитоз
- лейкемия тучных клеток.
Пигментная крапивница
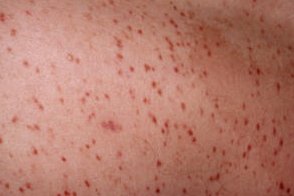 Самый распространенный вариант мастоцитоза, Самый распространенный вариант мастоцитоза,Системное распространение происходит у 10% пациентов, Очаги обычно возникают в 1-й год жизни или даже могут присутствовать при рождении.Очаги могут появляться на любом участке тела, Пятнистая форма Начинается с приступообразного появления зудящих розово-красных уртикароподобных пятен, Характерен признак Дарье-Унны - покраснение и набухание пятен с периферическим эритематозным венчиком через несколько минут после потирания их или легкого покалывания иглой, Папулезная форма Встречается реже. Начинается с пятен, |
Мастоцитома
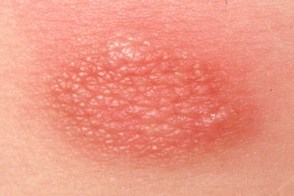 Вторым по распространенности кожным проявлением мастоцитоза с началом в детском возрасте является одиночная мастоцитома. У взрослых мастоцитома наблюдается редко. Встречается в 25% случаев мастоцитоза с началом в детском возрасте. Мастоцитома обычно развивается в первые недели жизни ребенка или уже имеется при его рождении. Вторым по распространенности кожным проявлением мастоцитоза с началом в детском возрасте является одиночная мастоцитома. У взрослых мастоцитома наблюдается редко. Встречается в 25% случаев мастоцитоза с началом в детском возрасте. Мастоцитома обычно развивается в первые недели жизни ребенка или уже имеется при его рождении.
Это четко выступающая над поверхностью кожи желтовато-бурая или цвета загара, Протекает без субъективных ощущений. Бессимптомный одиночный очаг можно не заметить или принять за родинку или ювенильную ксантогранулему. Вдобавок, Течение заболевания при одиночной мастоцитоме обычно легкое с полным разрешением практически во всех случаях. Большинство мастоцитом спонтанно исчезают к возрасту полового созревания |
Диффузный кожный мастоцитоз
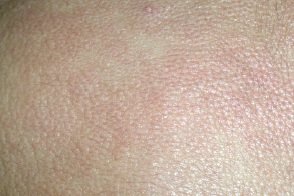 Встречается редко. Заболевание поражает как взрослых, Встречается редко. Заболевание поражает как взрослых,При прогрессировании диффузный мастоцитоз может закончиться эритродермией. Субъективно отмечают сильный, |
Телеангиэктазия пятнистая эруптивная персистирующая
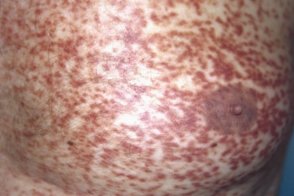 Это редкая форма мастоцитоза кожи, Это редкая форма мастоцитоза кожи,Окраска пятен колеблется от светло-розовой, У больных с этой формой нередко развивается системный мастоцитоз. Наиболее часто в патологический процесс вовлекаются трубчатые кости, |
Буллезный мастоцитоз
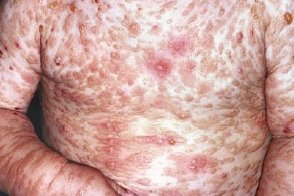 Буллезные высыпания, Буллезные высыпания,Эволюция буллезных высыпаний заканчивается полным восстановлением тканей, |
Узловатый мастоцитоз
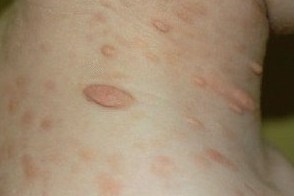 Узловатый мастоцитоз встречается преимущественно у детей в первые 2 года жизни, Узловатый мастоцитоз встречается преимущественно у детей в первые 2 года жизни,Многоузловая форма.При многоузловом мастоцитозе розовые, Узловато-сливная форма.Узловато-сливная разновидность отличается от многоузловой слиянием элементов, |
Ксантелазмоидный мастоцитоз
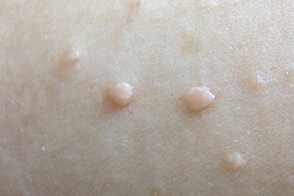 Для ксантелазмоидной разновидности характерны изолированные или сгруппированные плоские узелки либо узловатые элементы диаметром до 1, Для ксантелазмоидной разновидности характерны изолированные или сгруппированные плоские узелки либо узловатые элементы диаметром до 1,Одиночные элементы иногда становятся крупными и характеризуется появлением крупных узлов (до 1-5 см в поперечнике), |
Эритродермический мастоцитоз
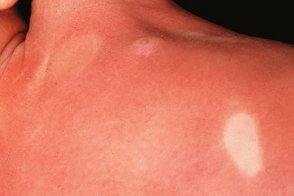 Эритродермия формируется много лет. Она всегда сочетается с поражением внутренних органов, Эритродермия формируется много лет. Она всегда сочетается с поражением внутренних органов,Консистенция тестоватая при эритродермии, |
Системный мастоцитоз.
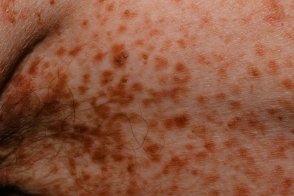 Составляет от 2 до 10% всех разновидностей, Составляет от 2 до 10% всех разновидностей,У 1/4-1/3 больных наблюдаются боль в животе, Часто выявляется гепато- и/или спленомегалия. Гематологические изменения наблюдаются всегда. Отмечаются анемия, |
Диагноз мастоцитоза часто ставят исходя из анамнеза и видимых кожных очагов. Растирание или травма пораженной кожи вызывают появление волдыря и покраснение кожи (симптом Дарье) более чем у 90% пациентов. Во всех случаях для подтверждения диагноза показана биопсия.
Для подтверждения диагноза можно воспользоваться измерениями уровней высвобождаемых медиаторов (гистамина,
Дальнейшие диагностические процедуры с целью исключения системного поражения проводят детям с очень обширными кожными очагами и высокими показателями NMH в моче или высокими уровнями триптазы в сыворотке,
Полный анализ мазка периферической крови и биохимический анализ крови проводятся рутинно и повторяются для исключения ассоциированных гематологических заболеваний и системного поражения при мастоцитозе. Анемия,
Другие инвазивные диагностические процедуры проводятся ограниченно только пациентам со специфическими симптомами,
Диагностические критерии кожного мастоцитоза
- Большие критерии:
- характерная клиническая картина высыпаний
- положительный симптом Дарье — Унны
- Малые критерии:
- гистологическое исследование кожи
- ДНК-диагностика мутаций гена с-KIT в коже
Диагностические критерии системного мастоцитоза
- Главный - типичные клинические проявления
- Дополнительные
- Основной - мультифокальные плотные инфильтраты мастоцитов в биоптате костного мозга и/или другого органа(ов) с иммуногистохимическим исследованием.
- Второстепенные:
- более 25% инфильтратов мастоцитов в участках костного мозга или других органах или наличие более 25% атипичных инфильтратов мастоцитов в клетках костного мозга;
- обнаружение точечной мутации с-KIT в кодоне 816 в костном мозге или крови или биоптате органа(ов)
- ген c-KIT + тучные клетки в костном мозге или крови или органе совместно с экспрессией CD117,CD2, CD25
- концентрация триптазы сыворотки крови более 20 нг/мл
Для постановки диагноза необходимо наличие главного критерии и двух дополнительных
Мастоцитома
- Меланоцитарный невус
- симптом Дарье отрицательный
- отсутствует изменение рельефа кожи в виде апельсиновой корки
- возможно наличие гипертрихоза
- возможна темно-коричневая пигментация
- Невус сальных желез
- чаще всего располагается на волосистой части головы
- симптом Дарье отрицательный
- элементы сыпи могут быть сгруппированы в виде полосы
- в окраске образования преобладает желтый цвет
- Ювенильная ксантогранулема
- симптом Дарье отрицательный
- в окраске преобладает желтый цвет,
хотя свежие образования могут быть красными - папулы имеют куполообразную форму
- Буллезная форма импетиго
- нехарактерно повторное образование волдырей на одном участке кожи
- после заживления видимых следов на коже не остается
- бактериальный посев положительный (обычно обнаруживается Staphylococcus aureus)
Пигментная крапивница
- Очаги лентиго
- коричневые пятна
- симптом Дарье отрицательный
- Веснушки
- Герпетическая инфекция кожи
- возможно повторное появление сыпи на том же участке кожи,
однако для вируса простого герпеса характерны высыпания в виде сгруппированных пузырьков на эритематозном основании - появлению сыпи обычно предшествует зуд или болезненность кожи
- после заживления могут оставаться рубцы,
но не элементы в виде папул - при посеве на вирусы обнаруживается вирус простого герпеса
- Крапивница
- высыпания сохраняются на протяжении нескольких часов,
часто наблюдается чередование фаз расцвета и затухания - высыпания исчезают,
не оставляя после себя пигментации или папул - нехарактерно образование пузырей
- Укусы насекомых
- при тщательном осмотре в центре образования обнаруживается точечная эрозия в месте укуса
- характерен зуд,
часто интенсивный - элементы сыпи могут быть сгруппированы в виде полос
- как правило,
сыпь локализована на открытых участках тела - Чесотка с образованием кожных узлов
- папулы и узлы возникают после заражения паразитами
- симптом Дарье крайне редко бывает положительным
- высыпания чаще всего локализуются на сгибательных поверхностях конечностей,
половом члене, мошонке, в зоне сосков молочных желез у женщин - часто наблюдается заражение чесоткой нескольких членов семьи
- Пятна цвета кофе с молоком,
нейрофиброматоз - симптом Дарье отрицательный
- элементы сыпи не пальпируются,
кожа над ними гладкая - возможно наличие нейрофибром и пигментных пятен,
похожих на веснушки, в подмышечных и паховых зонах - Синдром стафилококковой ошпаренной кожи
- у новорожденных,
только в буллезной форме - Врожденное недержание пигмента
- новорожденные
- Детский буллезный дерматоз
- Буллезный пемфигоид
- Буллезный эпидермолиз
Диффузный кожный мастоцитоз
Ксантелазмоидный мастоцитоз
- Ювенильная ксантогранулема
- Ксантомы
- Меланоцитарный невус
- Лейкемиды
Общие терапевтические рекомендации Лечение показано только при наличии симптомов и направлено на их облегчение. Более патофизиологический подход к гиперплазии тучных клеток в настоящее время невозможен. ПК обычно протекает доброкачественно. Рекомендуется мультидисциплинарный подход к лечению. В команду врачей должны входить дерматолог,
Терапия часто состоит в том,
Диагностический и лечебный подход
| Симптомы | Диагностика | Лечение |
|
Бессимптомные кожные очаги |
Симптом Дарье Общий анализ крови, Биохимический анализ крови Биопсия кожи |
Этап 1 Этап 3 |
|
Зуд, |
Симптом Дарье Общий анализ крови, Биохимический анализ крови Биопсия кожи |
Этап 1 Этап 3 |
|
Диарея Другие абдоминальные жалобы |
Симптом Дарье Общий анализ крови, Биохимический анализ крови Биопсия кожи УЗИ брюшной полости, Контрастные исследования. Эндоскопия |
Этап 2 Этап 3 |
| Анафилаксии в анамнезе |
Симптом Дарье Общий анализ крови, Биохимический анализ крови Биопсия кожи |
Этап 4. |
|
Поражение костного мозга? Поражение костей? |
Симптом Дарье Общий анализ крови, Биохимический анализ крови Биопсия кожи Исследование костного мозга Сканирование костей |
Этап 5 |
- Этап 1.Антагонисты рецептора Н,
(например, гидроксизин максимально 2 мг/кг в день в 3 приема, цетиризин 10-20 мг в день, детям в возрасте 2—6 лет 5 мг 2 раза в день, старше 6 лет — доза как у взрослых) могут контролировать такие симптомы, как зуд, образование волдырей и приливы. - Этап 2.Добавление антагониста рецептора Н2 (например,
циметидина 20 мг/кг в день в 3 приема, ранитидина 4 мг/кг в день в 2 йриема) оправдано у детей с гастроинтестинальными симптомами повышенной кислотности или изъязвления. Пациентам с диареей также помогает лечение антагонистом рецептора Н2 с хромогликатом натрия (стабилизатором тучных клеток) или без него в дозе 100 мг перорально 4 раза в день. Хромогликат натрия может также оказывать благоприятный эффект на приливы, зуд, кожные симптомы и симптомы со стороны ЦНС.Еще один стабилизатор тучных клеток, кетотифен 1 мг/кг 2 раза в день, уменьшает образование волдырей и зуд у пациентов с ПК, хотя последнее контрольное сравнение с гидроксизином при детском кожном мастоци- тозе не показало преимущества. - Этап 3.Местные кортикостероиды (особенно препараты без системных побочных эффектов) под окклюзией приводили к эффективному ответу и даже регрессии очагов. Пациентам со значительной мальабсорбцией может потребоваться системное лечение преднизоном в дозе 1—2 мг/кг в день сначала,
с медленным понижением дозы (стрессовая доза = 2 мг/кг ежедневно). Однако здесь существует реальная опасность усиления сопутствующего заболевания костей, которое вызывается тучными клетками в костном мозге. Благоприятное действие при лечении пациентов с рецидивирующими эпизодами приливов и выраженным перепроизводством простагландина D2 оказывают высокие дозы аспирина.Поскольку сам аспирин потенциально высвобождает гистамин, лечение проводят в условиях стационара и никогда не начинают без сопутствующего назначения антагониста рецептора Н, .Ультрафиолетовое облучение Б (УФБ)/УФА в комбинации с пероральным псораленом (ПУВА) могут назначаться подросткам и взрослым при кожных проявлениях, устойчивых к стандартной терапии. Большего эффекта достигают при применении УФА. - Этап 4.Пациенты с мастоцитозом и анафилаксией в анамнезе должны иметь при себе готовую инъекцию эпинефрина (адреналина),
например Epi-Реп или Ana-Kit, и должны быть готовы к оказанию себе медицинской помощи. - Этап 5. (не дерматологический) В настоящее время лечение пациентов с агрессивным лимфаденопатическим системным заболеванием тучных клеток или истинной лейкемией тучных клеток пока остается неудовлетворительным. У некоторых взрослых эффект давало применение интерферона-а.
Прогноз
Дети с мастоцитомой или пигментной крапивницей в целом имеют хороший прогноз. Количество очагов после начала заболевания может возрастать,
Диффузный кожный маетоцитоз,
Все пациенты с симптомами должны избегать факторов,
Клинически значимые дегрануляторы тучных клеток.
- Иммунологические стимулы (IgE)
- Анафилотоксины - производные комплемента (СЗА и С5А)
- Физические стимулы (холод,
жара, солнечное облучение, трение) - Полимеры (препарат 48/80; декстран)
- Бактериальные токсины
- Укусы ос
- Змеиный яд
- Яд перепончатокрылых
- Биологические полипептиды (выделяемые Ascaris,
речными раками, медузами и омарами) - Лекарства
- Ацетилсалициловая кислота
- Спирт
- Наркотики (например,
кодеин, морфин) - Прокаин
- Полимиксин В
- Амфотерицин В
- Атропин
- Тиамин
- D-тубокурарин
- Хинин
- Рентгеноконтрастные средства,
содержащие йод - Скополамин
- Галламин
- Декаметоний
- Резерпин
Наиболее важными стимулами являются поглаживание,
| Себорейный невус-мастоцитома-бляшечная ювенильная ксантогранулема : дифференциальный диагноз |
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|