 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
В развитии заболевания в детском возрасте провоцирующими факторами выступает сенсибилизация к пищевым,
У взрослых основное значение придается воздействию эндогенных аллергенов,
- L28.1 Почесуха узловатая
- L28.2 Другая почесуха
- Почесуха простая
- Почесуха пигментная
- Почесуха мультиформная хроническая
- L50.8 Другая крапивница
- Папулезная крапивница
- L57.8 Другие изменения кожи,
вызванные хроническим воздействием неионизирующего излучения - Почесуха солнечная
- O26.9 Состояние,
связанное с беременностью, неуточненное - Почесуха беременных
Детская почесуха
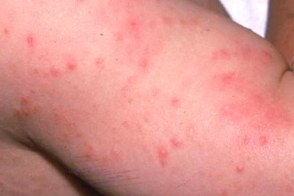 Известна также как строфулюс, Известна также как строфулюс,Нначинает развиваться в течение первого года жизни ребенка, Высыпания и зуд возникают приступообразно и локализуются симметрично на коже разгибательных поверхностей конечностей, Иногда отмечается кратковременное повышение температуры тела до 37, |
Почесуха простая
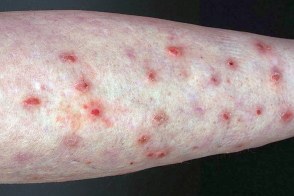 Известна также как prurigo simplex, Известна также как prurigo simplex,Острая форма заболевания характеризуется появлением на коже разгибательных поверхностей верхних и нижних конечностей, Хроническая форма заболевания отличается длительным рецидивирующим течением и проявлением наряду с папулезными высыпаниями очагов лихенификации. У лиц с повышенной чувствительностью к ультрафиолетовым лучам обострения нередко имеют сезонный характер (весенняя или летняя формы почесухи) и характеризуется локализацией высыпаний на открытых участках кожи. |
Узловатая почесуха
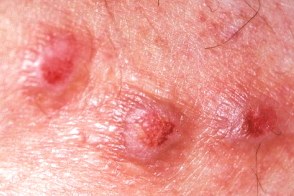 Известна также как prurigo nodularis и узловатая почесуха Гайда.В настоящее время различают две формы - раннюю (атопическую) и позднюю (неатопическую). Известна также как prurigo nodularis и узловатая почесуха Гайда.В настоящее время различают две формы - раннюю (атопическую) и позднюю (неатопическую).
Ранняя форма встречается у детей и подростков с атопическим дерматитом, Клиническая картина для обоих форм характеризуется наличием мономорфных высыпаний, Заболевание сопровождается интенсивным, |
Почесуха беременных
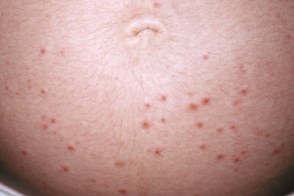 Известна также как атопическая сыпь беременных, Известна также как атопическая сыпь беременных,Считается, |
Почесуха пигментная
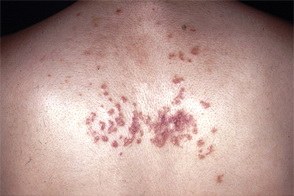 Известна также как prurigo pigmentosa.Этиология и патогенез пигментной почесухи изучены недостаточно. По-видимому, Известна также как prurigo pigmentosa.Этиология и патогенез пигментной почесухи изучены недостаточно. По-видимому,Наблюдается в основном у женщин в возрасте 30-50 лет. Основными элементами являются красноватого цвета шелушащиеся папулы, Протекает годами с периодическими обострениями. Мучительный зуд нередко приводит к невротическому состоянию. |
Почесуха мультиформная хроническая
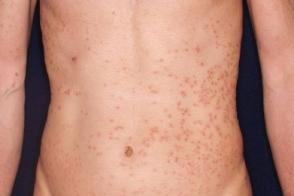 Известна также как prurigo chronica multiformis, Известна также как prurigo chronica multiformis,Характеризуется полиморфной сыпью, Высыпания обычно локализуются на коже складок туловища,
|
Почесуха солнечная
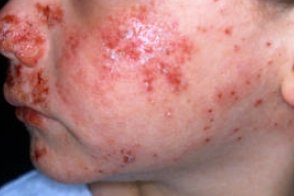 Известная также как актиническое пруриго, Известная также как актиническое пруриго,Проявляется в детстве, |
Диагностика основывается на данных анамнеза и клинической картине заболевания. По показаниям и с целью проведения дифференциальной диагностики назначаются следующие лабораторные исследования:
- клинические анализы крови и мочи;
- биохимический анализ крови: общий белок,
общий билирубин, АЛТ, АСТ, ЩФ, креатинин, мочевина, глюкоза; - анализ кала на яйца глист;
- серологическая диагностика паразитарных заболеваний - выявление антител к антигенам лямблий,
аскарид, описторхисов и др. - обследование на ВИЧ-инфекцию (определение IgM и IgG - антител к HIV1,
HIV2) и гепатиты В и С (определение HCV-антител, HBs-антигена); - гистологическое исследование биоптатов кожи;
- микроскопическое исследование соскоба с кожи на чесоточного клеща;
- определение сывороточных аллерген-специфических антител (пищевых,
бытовых, пыльцевых, эпидермальных, к лекарственным препаратам, укусам насекомых).
По показаниям назначаются консультации других специалистов: гастроэнтеролога,
Почесуха детская
- Укусы насекомых
- Импетиго
- Контактный дерматит
- Чесотка
- Экзантематозная лекарственная сыпь
- Синдром Джианотти - Крости
- Папуловезикулезная летняя полиморфная сыпь
- Линейный IgA-зависимый буллезный дерматоз
- Парапсориаз острый лихеноидный и вариолиформный
- Id реакция (аутоэкзематизация)
- Герпетиформный дерматит
- Хронический лихеноидный питириаз
Почесуха простая взрослых
- Герпетиформный дерматит
- Чесотка
- Укусы насекомых
- Импетиго
- Контактный дерматит
Почесуха узловатая
- Множественные кератоакантомы
- Гипертрофический красный плоский лишай
- Узловатая чесотка
- Лимфатоидный папулез
- Актинический кератоз
- Псевдолимфома
- Амилоидный лихен
- Мультицентрический ретикулогистиоцитоз
- Перфоративный фолликулит
- Болезнь Флегеля
- Болезнь Кирле
Почесуха беременных
- Внутрипеченочный холестаз беременных
- Пемфигоид беременных
- Полиморфная сыпь беременных
- Импетиго герпетиформное
- Экзантематозная лекарственная сыпь
- Контактный дерматит
- Чесотка
- Укусы насекомых
- Крапивница
Почесуха пигментная
- Пигментный красный плоский лишай
- Токсическая меланодермия
- Болезнь Доулинга - Дегоса
- Сливной ретикулярный папилломатоз
Почесуха солнечная
- Полиморфная световая сыпь
- Солнечная крапивница
- Световая оспа
- Системная красная волчанка
- Ювенильная весенняя сыпь
- Порфирия
- Фотоагравированный атопический дерматит
- Лимфоматоидный папулез
- Врожденная эритропоэтическая порфирия (болезнь Гюнтера)
- Поздняя кожная порфирия (урокопропорфирия)
- Эритропоэтическая протопорфирия
Общие замечания по терапии
- Антигистаминные препараты II поколения являются медикаментозной терапией первого выбора. При необходимости,
если седативный эффект может принести пользу, применяют антигистаминные средства I поколения. - При упорном течении заболевания применяют глюкокортикостероидные препараты системного действия.
- В наружной терапии используют растворы анилиновых красителей (метиленовый синий,
фукорцин, бриллиантовый зеленый), топические глюкокортистероидные препараты - Показания к госпитализации - Отсутствуют
Цель лечения
- прекращение прогрессирования заболевания;
- уменьшение зуда;
- регресс высыпаний.
Требования к результатам лечения
- прекращение зуда;
- разрешение высыпаний.
Тактика при отсутствии эффекта от лечения
- Консультации других специалистов,
выявление и лечение соматической патологии.
Системная терапия
1.Антигистаминные препараты
- диметиндена малеат : детям в возрасте от 1 месяца до 1 года - 3-10 капель перорально 3 раза в сутки; детям в возрасте от 1 года до 3 лет - 10-15 капель перорально 3 раза в сутки; детям в возрасте от 3 до 12 лет - 15-20 капель перорально 3 раза в сутки; детям в возрасте старше 12 лет и взрослым - 20-40 капель перорально 3 раза в сутки в течение 14-28 дней или
- лоратадин : детям в возрасте от 2 до 12 лет - 5 мг (5 мл) 1 раз в сутки перорально; детям в возрасте старше 12 лет и взрослым - 10 мг (10 мл) 1 раз в сутки перорально в течение 14-28 дней или
- дезлоратадин : детям в возрасте от 2 до 5 лет - 1,
25 мг (2, 5 мл сиропа) 1 раз в сутки перорально, детям в возрасте от 6 до 11 лет - 2, 5 мг (5 мл сиропа) 1 раз в сутки перорально, детям в возрасте старше 12 лет и взрослым - 5 мг (10 мл сиропа) 1 раз в сутки перорально в течение 14-28 дней или - фексофенадина гидрохлорид : детям в возрасте от 6 до 12 лет - 30 мг перорально 1-2 раза в сутки,
детям в возрасте старше 12 лет и взрослым 120-180 мг перорально 1 раз в сутки в течение 14-28 дней или - левоцетиризин : детям в возрасте старше 6 лет и взрослым - 5 мг перорально 1 раз в сутки в течение 14-28 дней или
- цетиризина гидрохлорид : детям в возрасте от 6 до 12 месяцев - 2,
5 мг (5 капель) перорально 1 раз в сутки, детям в возрасте от 1 года до 2 лет - 2, 5 мг (5 капель) перорально 1-2 раза в сутки, детям в возрасте от 2 до 6 лет - 2, 5 мг (5 капель) перорально 2 раза в сутки или 5 мг (10 капель) перорально 1 раз в сутки, детям в возрасте старше 6 лет и взрослым - 5 мг перорально 1 раз в сутки в течение 14-28 дней или - хлоропирамина гидрохлорид : детям в возрасте от 1 месяца до 1 года 5 мг (0,
25 мл раствора) внутримышечно 1 раз в сутки; детям в возрасте от 1 года до 6 лет - 10 мг (0, 5 мл раствора) внутримышечно 1 раз в сутки; детям в возрасте от 6 до 14 лет - 10-20 мг (0, 5-1 мл раствора) внутримышечно 1 раз в сутки; детям в возрасте старше 14 лет и взрослым - 20-40 мг (1-2 мл раствора) внутримышечно 1 раз в сутки в течение 5-7 дней или - хлоропирамина гидрохлорид : детям в возрасте до 1 года - 6,
25 мг перорально 2-3 раза в сутки; детям в возрасте от 1 до 6 лет - 8, 3 мг перорально 2-3 раза в сутки; детям в возрасте от 6 до 14 лет - 12, 5 мг перорально 2-3 раза в сутки; детям в возрасте старше 14 лет и взрослым - 25 мг перорально 3-4 раза в сутки в течение 5-7 дней или - дифенгидрамина гидрохлорид : детям в возрасте от 2 месяцев до 2 лет - 2-5 мг перорально 2 раза в сутки,
детям в возрасте от 2 до 5 лет - 5-15 мг перорально 2 раза в сутки, детям в возрасте от 5 до 12 лет - 15-30 мг перорально 2 раза в сутки, детям в возрасте старше 12 лет и взрослым - 30-50 мг перорально 3 раза в сутки в течение 5-7 дней или - дифенгидрамина гидрохлорид : детям в возрасте старше 12 лет и взрослым 10-50 мг (1-5 мл раствора) внутримышечно 1-3 раза в сутки в течение 5-7 дней или
- клемастина фумарат : детям в возрасте от 1 года до 3 лет - 2-2,
5 мл (200-250 мкг) перорально 2 раза в сутки; детям в возрасте от 3 до 6 лет - 5 мл (500 мкг) перорально 2 раза в сутки; детям в возрасте от 6 до 12 лет - 0, 5-1 мг перорально 2 раза в сутки, детям в возрасте старше 12 лет и взрослым - 1 мг перорально 2 раза в сутки в течение 5-7 дней или - клемастина фумарат : детям - 25 мг на кг массы тела в сутки внутримышечно; взрослым - 2 мг 2 раза в сутки внутримышечно в течение 5-7 дней или
- хифенадина гидрохлорид : детям в возрасте от 2 до 3 лет - 5 мг перорально 2-3 раза в сутки,
детям в возрасте от 3 до 7 лет - 10 мг перорально 2 раза в сутки, детям в возрасте от 7 до 12 лет - 10-15 мг перорально 2-3 раза в сутки, детям в возрасте старше 12 лет и взрослым - 25-50 мг перорально 2-4 раза в сутки в течение 5-7 дней или - эбастин : детям в возрасте от 6 до 12 лет - 5 мг (5 мл сиропа) перорально 1 раз в сутки,
детям в возрасте от 12 до 15 лет - 10 мг (10мл сиропа) перорально 1 раз в сутки, детям в возрасте старше 15 лет и взрослым - 10-20 мг (10-20 мл сиропа) перорально 1 раз в сутки в течение 10-14 дней .
2.Транквилизаторы
- гидроксизин : детям в возрасте от 1 года до 6 лет - 1-2,
5 мг на кг массы тела в сутки, детям в возрасте старше 6 лет - 1-2 мг на кг в сутки, взрослым - 25 мг 2-4 раза в сутки в течение 3-4 недель . - талидомид назначается для лечения солнечной почесухи и приводит к значительному улучшению в среднем на 50 дней.Начальные дозы 50-100 мг для детей и 100-200 мг для взрослых,
перорально каждые 24 часа, с последующим снижением дозы.
3.Глюкокортикостероидные препараты:
- преднизолон 20-40 мг в сутки перорально в течение 1-2 месяцев с последующей отменой или
- бетаметазон 1мл 1 раз в 2-3 недели внутримышечно,
на курс 3-4 инъекции .
4.Антибиотики назначаются для лечения пигментной почесухи.
- миноциклин 100 мг ежедневно
- доксициклин 100-200 мг ежедневно
- макролиды (эритромицин,
кларитромицин, джозамицин)
Наружная терапия
1.Глюкокортикостероидные препараты :
- гидрокортизона ацетат в виде аппликаций 1-3 раза в сутки в течение 2-4 недель или
- метилпреднизолона ацепонат в виде аппликаций 1 раз в сутки в течение 2-4 недель или
- флуметазона пивалат в виде аппликаций 1-3 раза в сутки в течение 2-4 недель или
- алклометазона дипропионат в виде аппликаций 1-3 раза в сутки в течение 2-4 недель или
- бетаметазона дипропионат в виде аппликаций 1 раз в сутки в течение 2-4 недель или
- бетаметазона валерат в виде аппликаций 1-3 раза в сутки в течение 2-4 недель или
- мометазона фуроат в виде аппликаций 1 раз в сутки в течение 2-4 недель или
- гидрокортизона 17-бутират в виде аппликаций 1-3 раза в сутки в течение 2-4 недель или
- триамцинолона ацетонит в виде аппликаций 1-3 раза в сутки в течение 2-4 недель или
- флутиказона пропионат в виде аппликаций 1-3 раза в сутки в течение 2-4 недельили
- флуоцинолона ацетонид в виде аппликаций 1-3 раза в сутки в течение 2-4 недель или
- клобетазола пропионат в виде аппликаций 1-2 раза в сутки. в течение 2-4 недель.
При узловатой почесухе целесообразны внутриочаговые инъекции глюкокортикостероидных препаратов - гидрокортизон ,
2.Пасты,
3.Кремы и мази с противоздудными средствами - ментолом,
Физиотерапевтическое лечение
- селективная фототерапия 4-5 раз в неделю на курс 20-30 сеансов или
- ПУВА-терапия 4 раза в неделю на курс 15-20 сеансов (в тяжелых случаях при распространенных зудящих высыпаниях) .
| Папулезная крапивница - Клинические рекомендации |
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|