 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Наиболее частыми возбудителями дерматофитий являются патогенные грибы Trichophyton rubrum (90%) и Trichophyton mentagrophytes,
Заражение патогенными грибами может происходить при непосредственном контакте с больным,
Микозы могут приобретать распространенный характер при наличии сопутствующих заболеваний - эндокринных,
В настоящее время микоз стоп,
- В35.1 Микоз ногтей
- В35.2 Микоз кистей
- В35.3 Микоз стоп
- В35.4 Микоз туловища
- В35.6 Эпидермофития паховая
- В37.2 Кандидоз кожи и ногтей
Сквамозно-гиперкератотическая форма микоза стоп
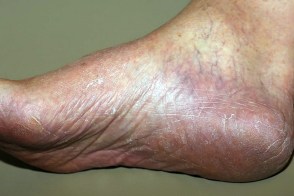
Известна таже как мокасиновый тип микоза стоп (Tinea Pedis Moccasin Type).Характеризуется наличием шелушения на коже межпальцевых складок,
Интертригинозная форма микоза стоп
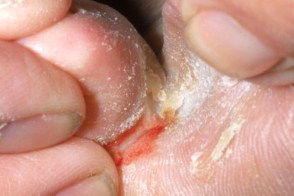
Известна также как межпальцевый тип микоза стоп ( Tinea Pedis Interdigital Type).Для этой формы характерно появление мацерации и трещин в межпальцевых складках,
В межпальцевых складках на фоне отека и гиперемии формируется четко отграниченный участок мацерированной и эрозированной кожи. Высыпания в виде эрозий и глубоких трещин,
Дисгидротическая форма микоза стоп
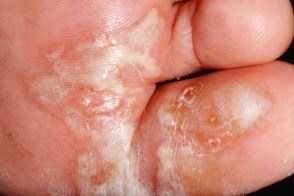
Известна также как воспалительный тип микоза стоп ( Tinea Pedis Inflammatory Type).Проявляется многочисленными пузырьками с толстой покрышкой,
Характерно хроническое волнообразное течение с обострениями весной и осенью. Обострения сопровождаются выраженным зудом.Дисгидротическая форма чаще вызывается T. mentagrophytes var. interdigitale.
Язвенная форма микоза стоп
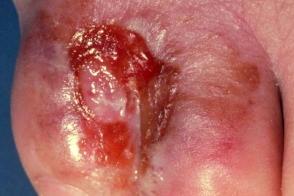
Известна также как острая форма микоза стоп и как язвенный тип микоза стоп (Tinea Pedis Ulcerative Type).Характерны яркая эритема,
Микоз стоп у детей
У детей поражение гладкой кожи на стопах характеризуется мелкопластинчатым шелушением на внутренней поверхности концевых фаланг пальцев,
Дерматофитные онихомикозы
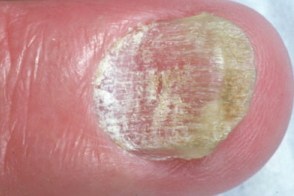
Онихомикоз стоп обусловленный Trichophyton rubrum преимущественно проявляется поражением всех ногтей.Онихомикоз стоп обусловленный Trichophyton mentagrophytes,
- Для нормотрофического типа характерно появление в толще ногтя полос желтоватого и белого цвета,
при этом ногтевая пластинка не изменяет своей формы, подногтевой гиперкератоз не выражен. - При гипертрофическом типе ногтевая пластинка утолщается за счет подногтевого гиперкератоза,
приобретает желтоватую окраску, крошится, края становятся зазубренными. - Атрофический тип онихомикоза характеризуется значительным истончением,
отслойкой ногтевой пластинки от ногтевого ложа с образованием пустот или частичным ее разрушением.
Плесневые онихомикозы
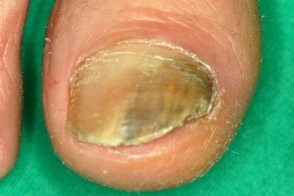 Вызвается плесневыми грибами Aspergillus,
Вызвается плесневыми грибами Aspergillus,
Ногтевая пластина приобретает различную окраску (чёрную,
Развивается выраженный онихомикоз,
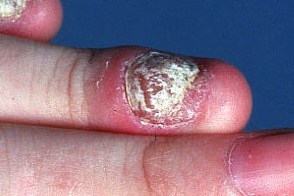 Клиническая картина кандидозного онихомикоза обычно представлена проксимальной формой,
Клиническая картина кандидозного онихомикоза обычно представлена проксимальной формой,
При проксимальной форме наблюдается желтовато-коричневый или буроватый цвет ногтевой пластины с участком выраженной ломкости,
Дистальная форма кандидозного
онихомикоза проявляется изменением окраски,
Также известен как tinea manuum.Чаще всего вызывается Trichophyton rubrum,
Сквамозно-гиперкератозная форма микоза кистей
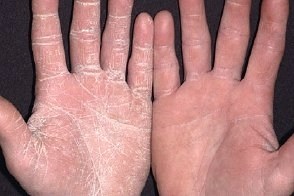
В начале заболевания характеризуется поражением кожи ладоней и носит односторонний характер,
Дисгидротическая форма микоза кистей
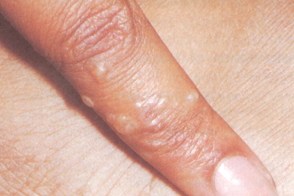
Характеризуется папулами,
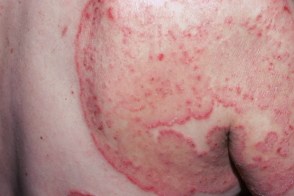
Поражение гладкой кожи могут вызывать любые дерматофиты,
При зоонозной микроспории очаги обычно небольшого размера в форме медальона. Воспалительные явления выражены,
- четкие границы;
- периферический рост;
- кольцевидная форма с воспалительным валиком на периферии;
- разрешение воспалительных явлений в центре очага.
Для микоза гладкой кожи,
Различают эритематозно-сквамозную,
- Для эритематозно-сквамозной формы характерно наличие розовых или красно-розовых с синюшным оттенком пятен округлых очертаний,
имеющих четкие границы. На поверхности пятен обычно присутствуют мелкие чешуйки, по их периферии проходит прерывистый валик, состоящий из сочных папул. Нередко папулы бывают покрыты мелкими пузырьками и корочками. Пятна изначально небольшие, склонны к центробежному росту и слиянию друг с другом, при этом они образуют обширные очаги с фестончатыми очертаниями, занимающие обширные области кожного покрова. - Фолликулярно-узелковая форма отличается поражением пушковых волос в пределах эритематозно-сквамозных очагов. Волосы утрачивают естественный блеск,
становятся тусклыми и ломкими. - Инфильтративно-нагноительная форма встречается довольно редко,
в основном у детей на волосистой части головы. По клиническим проявлениям она напоминает инфильтративно-нагноительную трихофитию, вызванную зоофильными трихофитонами. На месте очагов после разрешения инфекционно-воспалительного процесса могут оставаться отдельные атрофические рубчики.
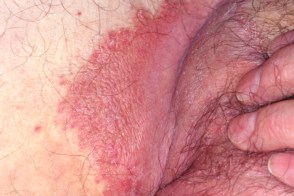
Известен также как tinea cruris,
В начале заболевания размер элементов составляет до 1 см в диаметре,
Диагностика дерматофитий базируется на данных клинической картины и результатах лабораторных исследований:
- Проведение микроскопического исследования поражённых ногтевых пластин,
соскоба чешуек с очагов на гладкой коже. - Для определения вида возбудителя проводится культуральное исследование и исследование молекулярно-биологическими методами.
- При назначении системных антимикотических препаратов рекомендуется проведение биохимического исследования сыворотки крови для определения уровня билирубина,
АСТ, АЛТ, ГГТ, щелочной фосфатазы, глюкозы. - При резистентных к терапии формах онихомикоза рекомендуется проведение ультразвукового исследования поверхностных и глубоких сосудов .
Микоз стоп
- Ладонно-подошвенный псориаз
- Контактный дерматит
- высыпания локализуются на тыле стопы,
межпальцевые складки не поражены - Детский подошвенный дерматоз
- выраженное покраснение,
трещины и зуд подошвы, свод стопы часто остается нетронутым - в анамнезе часто повышенная потливость и атопический дерматит
- межпальцевые складки не поражены
- Мелкоточечный кератолиз
- мелкие углубления на подошве; могут сливаться,
образуя более крупные, но поверхностные эрозии - часто отмечается повышенная потливость и неприятный запах от ног
- межпальцевые складки не поражены
- Межпальцевая эритразма
- Гиперкератотическая экзема
- Фрикционный пузырь
- Аутоиммунные буллезные дерматозы
- Пустулез ладонно-подошвенный
- Смешанная инфекция межпальцевых промежутков
- Кандидоз складок
- Эксфолиативный кератолиз
- Дисгидротическую экзему приходится дифференцировать от дисгидротической формы микоза стоп.В этих случаях у больного с микозом можно обнаружить опрелости в межпальцевых складках стоп,
поражение ногтевых пластинок (онихомикоз), гиперкератоз и трещины на тиках, эритемато-везикулярные высыпания на своде стоп. После регресса микотического дисгидроза сохраняется шелушение в виде кругов и виньеток - Кератодермии
- Эритема мультиформная
- Климактерическая кератодермия
- Питириаз красный волосяной отрубевидный
- Вторичный сифилис
Онихомикоз
- Псориаз
- на ногтевой пластинне часто видны точечные углубления
- на коже обычно обнаруживаются характерные высыпания
- Трахионихия (дистрофия 20 ногтей)
- ногти истончены (не утолщены),
шероховатые на ощупь из-за множества продольных бороздок на ногтевой пластинке - часто на ногтевой пластинке видны точечные углубления
- Кандидоз ногтей и ногтевых валиков
- чаще страдают ногти на ногах
- покраснение и отек заднего ногтевого валика
- отслойка эпонихия
- часто развивается у детей младшего возраста,
которые сосут палец - Врожденная пахионихия
- по клинической картине бывает трудно отличить от онихомикоза
- утолщение,
складчатость, изменение цвета ногтей на руках и ногах - под ногтем скапливается желтое или коричневое отделяемое
- может сопровождаться утолщением кожи на ладонях и подошвах (кератодермия)
- как правило,
сходные изменения имеются и у родственников - Красный плоский лишай
- обычно присутствуют типичные высыпания (фиолетовые многоугольные папулы или бляшки)
- ногти тонкие с продольными полосами или бороздками,
могут ломаться
Плесневые онихомикозы
Плесневые онихии следует дифференцировать от поражений ногтевых пластинок,
- поражения ногтевых пластинок стоп,
особенно I пальцев; - буровато-желтая,
зеленоватая, зеленовато-черная окраска вовлеченных в процесс ногтей; - медленное развитие и течение заболевания;
- отсутствие явлений паронихии в отличие от кандидоза;
- кожные пробы с соответствующими грибными антигенами;
- постоянное обнаружение данного вида гриба при микроскопии в культуре.
Кандидоз ногтей и ногтевых валиков
В пользу кандидоза с большой долей вероятности свидетельствуют следующие признаки:
- покраснение ногтевого валика отчетливо отграничено от прилежащей кожи;
- вовлеченный в процесс ногтевой валик имеет подушкообразный вид,
нависает над ногтем; - как правило,
ногтевая кожица исчезает, но при хроническом генерализованном кандидозе почти всегда остается; - выделения из-под ногтевого валика очень скудные,
крошкообразные; - буровато-коричневая окраска ногтевой пластинки,
поверхность которой имеет поперечные борозды (рецидивы процесса обусловливают ее волнообразный рельеф), ногтевая пластинка как бы обрезана по краям; - кандидозные паронихии и онихии склонны к хроническому течению с периодами ремиссий.
Острая паронихия
- острое начало
- болезненность и отек ногтевого валика
- гнойное отделяемое
- при посеве часто определяется Staphylococcus aureus
Дерматофития ногтей
- кожа вокруг ногтя обычно не изменена
- при поражении ногтей на ногах у больного обычно обнаруживается дерматофития стоп (шелушение,
мацерация, трещины между пальцами ног) - ногти обычно утолщены,
беловатого или желтоватого цвета - под ногтевой пластинкой определяется детрит
Герпетический панариций
- острое начало
- болезненные скопления пузырьков или пузырь с красным венчиком
- может локализоваться на пальцах,
но редко ограничивается поражением ногтевых валиков
- острое начало с появления пузыря на дистальной фаланге пальца
- пузырь расположен на пальце,
но захватывает не только ногтевые валики
Микоз кистей
- Ладонно-подошвенный псориаз
- Гиперкератотическая экзема
- Кератодермии
- Эксфолиативный кератолиз
- Контактный дерматит
Микоз туловища (гладкой кожи)
- Розовый лишай
- материнскую бляшку легко перепутать с элементами при дерматофитии туловища,
но в отличие от них у бляшки при розовом лишае край не приподнят - диагностику облегчает появление в дальнейшем множественных высыпаний
- шелушение появляется с запозданием,
локализуется в центре высыпаний; для дерматофитии, напротив, характерно шелушение по периферии - Кольцевидная гранулема
- папулы и узлы сливаются,
образуя кольца и полукольца - элементы часто имеют фиолетовый,
а не красный цвет - шелушения нет
- Монетовидная экзема
- бляшки кольцевидные,
но просветления в центре нет - край не приподнят
- обычно на бляшках бывают корки,
шелушения нет - в анамнезе может быть диффузный нейродермит
- Псориаз
- красные папулы или бляшки,
обычно без просветления в центре - чешуйки крупные (при дерматофитии туловища они мельче)
- соскабливание чешуек влечет за собой появление точечных капель крови (симптом Ауспитца)
- От микоза гладкой кожи липоидный некробиоз отличается отсутствием явных признаков воспаления и разрывов в периферическом валике. Необходимо сделать исследования на грибы
- Болезнь Боуэна (торпидное течение заболевания)
- Болезнь Лайма
- кольцевидный элемент при микозе гладкой кожи имеет шелушащийся прерывистый валик без центральной точки на месте присосавшегося клеща
- Фиксированная эритема
- нет шелушения
- часто темный цвет
- Центробежная кольцевидная эритема Дарье
- быстрый рост высыпаний
- Разноцветный лишай
- Контактный дерматит
- Красный плоский лишай (фиолетовые многоугольные папулы или бляшки)
- Себорейный дерматит
- себорейные зоны
- желтые корки
- Простой хронический лишай
- Чесотка
- ночной зуд
- чесоточные ходы
- Саркоидоз
- феномен желтых пылинок при диаскопии
- Парапсориаз мелкобляшечный
- Питираз лихеноидный
- преимущественная локализация на внутренней поверхности плеч и предплечий,
боковых поверхностях туловища, на груди около сосков, в подколенных ямках - при поскабливании гладкой папулы выявляется отрубевидное шелушение - симптом скрытого шелушения или чешуйка - симптом облатки
- Питириаз красный волосяной отрубевидный
- Вторичный сифилис
- Пеллагра
- Кожная Т-клеточная лимфома
- Некролитическая мигрирующая эритема
- Подострая кожная красная волчанка
- Эктима и импетиго
- элементы покрыты толстой коркой,
шелушения нет; кожа вокруг них красная и плотная на ощупь - просветления в центре нет
Микоз складок
- Кандидоз кожных складок
- белесоватый налет
- эрозированные участки
- ярко-красное пятно
- дочерние элементы (папулы и пустулы)
- часто поражение распространяется на кожу мошонки
- В отличие от псориаза складок протекает довольно остро,
особенно вначале, обычно сопровождается зудом, границы очагов поражения чаще полициклические. При микозе складок наиболее выражены воспалительные явления в зоне сплошного периферического валика, где обнаруживают пузырьки, пустулы, наслоения чешуек и корок. Решающее значение в дифференциальной диагностике этих заболеваний имеют микроскопическое и культуральное исследовани - Экстрамаммарную форму болезни Педжета дифференцируют от микоза складок,
который обычно локализуется с обеих сторон, симметрично. При микозе очаг полициклических очертаний окаймлен приподнятым валиком розового цвета, местами прерывистым, с легким шелушением. Внутренняя часть очага более светлая - Опрелость
- мацерация,
вызванная трением ног друг об друга при ходьбе - границы определяются плохо,
шелушения нет - Эритразма
- пятна красно-коричневые или коричневые
- очаги не выходят за пределы паховой области,
- края не приподняты,
шелушения нет - при осмотре под лампой Вуда — кораллово-красное свечение
- Контактный дерматит
- Болезнь Хейли-Хейли
- Интертриго
- Рожа
- Простой хронический лишай
- Вегетирующая пузырчатка
- Некролитическая мигрирующая эритема
- Болезнь Боуэна
Общие замечания по терапии
Цели лечения
- клиническое излечение;
- отрицательные результаты микроскопического исследования на грибы.
Показания для госпитализации. Длительное неэффективное амбулаторное лечение при распространенных формах заболевания.
Требования к результатам лечения
- отсутствие патологических изменений на коже;
- отрицательные результаты микроскопического исследования на грибы.Первые контрольные лабораторные исследования в процессе лечения онихомикоза кистей проводят через 6 недель и при онихомикозе стоп - через 12 недель после окончания терапии.
Тактика при отсутствии эффекта от лечения
В случае отсутствия положительной динамики в клинической картине онихомикоза при системной или комбинированной терапии,
Лечение микоза гладкой кожи стоп,кистей и туловища
Наружная терапия
1. Антимикотические препараты для наружного применения :
- изоконазол,
крем 1-2 раза в сутки наружно в течение 4 недель или - кетоконазол,
крем, мазь 1-2 раза в сутки наружно до разрешения клинических проявлений, или - клотримазол,
мазь, крем, раствор 2 раза в сутки наружно до разрешения клинических проявлений, или - тербинафин,
спрей, дермгель 2 раза в сутки наружно до разрешения клинических проявлений, или - тербинафин,
раствор однократно наружно на обе стопы на 24 часа или - миконазол,
крем 2 раза в сутки наружно до разрешения клинических проявлений или - нафтифин,
крем, раствор 2 раза в сутки наружно до разрешения клинических проявлений или - оксиконазол,
крем 1-2 раза в сутки наружно в течение 4 недель или - сертаконазол,
крем 2% 2 раза в сутки наружно до разрешения клинических проявлений или - циклопирокс,
крем 2 раза в сутки наружно до разрешения клинических проявлений или - ундециленовая кислота+ундециленат цинка,
мазь 2 раза в сутки наружно до разрешения клинических проявлений или - эконазол,
крем 2 раза в сутки наружно до разрешения клинических проявлений или - бифоназол,
крем 1-2 раза в сутки наружно в течение 5 недель.
2. При значительном гиперкератозе в очагах микоза на стопах предварительно производят отслойку рогового слоя эпидермиса с использованием: бифоназола 1 раз в сутки в течение 3-4 дней .
3. На первом этапе терапии при наличии острых воспалительных явлений применяют примочки:
- ихтиол,
раствор 5-10% 2-3 раза в сутки наружно в течение 1-2 дней или - бриллиантовый зеленый,
водный раствор 1% 1-2 раза в сутки наружно в течение 1-2 дней или - фукорцин,
раствор 1-2 раза в сутки наружно в течение 2-3 дней
с последующим назначением паст и мазей,
- миконазол + мазипредон 2 раза в сутки наружно в течение 7-10 дней или
- изоконазол нитрат + дифлукортолон валерат 2 раза в сутки наружно в течение 7-10 дней или
- клотримазол + бетаметазон,
крем 2 раза в сутки наружно в течение 7-10 дней.
4. При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты :
- ихтиол,
раствор 5-10% 2-3 раза в сутки наружно в течение 2-3 дней или - натамицин + неомицин + гидрокортизон,
крем 2 раза в сутки наружно в течение 3-5 дней или - бетаметазон дипропионат + гентамицина сульфат + клотримазол,
мазь, крем 2 раза в сутки наружно в течение 3-5 дней.
Системная терапия
1. При неэффективности наружной терапии назначают антимикотические препараты системного действия :
- итраконазол 200 мг в сутки перорально после еды в течение 7 дней,
затем 100 мг в сутки перорально после еды в течение 1-2 недель или - тербинафин 250 мг в сутки перорально после еды течение 3-4 недель или
- флуконазол 150 мг перорально после еды 1 раз в неделю не менее 34 недель
2. При острых воспалительных явлениях (мокнутие,
- хлоропирамина гидрохлорид 0,
025 г 2-3 раза в сутки перорально в течение 10-15 дней или - клемастин 0,
001 г 2 раза в сутки перорально в течение 10-15 дней или - мебгидролин 0,
1 г 2-3 раза в сутки перорально в течение 10-15 дней.
Лечение онихомикозов стоп и кистей
Наружная терапия
При поражении единичных ногтевых пластин с дистального или боковых краев на 1/3-1/2 пластины можно применять только наружные противогрибковые препараты и ногтевых чистки (с применением кератолитических средств или скалера).
Кератолические средства: бифоназол,
После удаления пораженных грибами участков ногтей на очищенное ногтевое ложе применяют один из препаратов:
- кетоконазол,
крем 2 раза в сутки наружно до отрастания здоровых ногтей или - клотримазол,
крем, раствор 2 раза в сутки наружно до отрастания здоровых ногтей или - нафтифин,
крем, раствор 2 раза в сутки наружно до отрастания здоровых ногтей или - оксиконазол,
крем 1 раз в сутки наружно до отрастания здоровых ногтей или - тербинафин,
крем 2 раза в сутки наружно до отрастания здоровых ногтей или - циклопирокс,
крем, раствор 2 раза в сутки наружно до отрастания здоровых ногтей или - бифоназол,
раствор, крем 1% 1 раз в сутки наружно в течение до отрастания здоровых ногтей или - аморолфин,
лак для ногтей 5% 1-2 раза в неделю наружно в течение 6-8 месяцев при поражении ногтей на кистях и в течение 9-12 месяцев при поражении ногтей на стопах или - циклопироксоламин,
лак для ногтей 8% через день наружно в течение 1 месяца, 2 раза в неделю - в течение второго месяца, 1 раз в неделю - в течение третьего месяца и до отрастания здоровых ногтей (но не менее 6 месяцев).
Системная терапия
При тотальном поражении ногтей назначают системные антимикотические препараты:
- итраконазол 200 мг перорально 2 раза в сутки после еды в течение 7 дней,
повторный курс - через 3 недели, в течение 3 месяцев при микозе ногтей кистей и в течение 4 месяцев при микозе ногтей стоп или - кетоконазол 400 мг перорально 1 раз в сутки в первый день терапии,
далее - 200 мг 1 раз в сутки после еды до полного отрастания здоровых ногтей (не более 4-х месяцев) или - тербинафин 250 мг перорально 1 раз в сутки после еды в течение 3 месяцев при онихомикозе кистей и в течение 4 месяцев при онихомикозе стоп или
- флуконазол 150 мг перорально 1 раз в неделю после еды до полного отрастания здоровых ногтей (не более 4-х месяцев). Флуконазол эффективен при онихомикозе кистей и стоп без поражения матрикса.
Лечение детей
тербинафин детям с массой тела более 40 кг - 250 мг 1 раз в сутки перорально после еды; детям с массой тела от 20 до 40 кг - 125 мг в сутки перорально после еды,
Первичная профилактика: уход за кожей стоп с целью профилактики микротравм,
Вторичная профилактика: дезинфекционная обработка обуви,
- ундецилен амидопропил тримониум метосульфат,
спрей или - хлоргексидина биглюконата,
раствор 1% .
| Синдром две ноги-одна рука (two feet-one hand syndrome) |
| Онихомикоз - Европейские рекомендации |
| Микроспория - Клинические рекомендации |
| Трихофития - Клинические рекомендации |
| Дерматофития лица - Клинические рекомендации |
| Генитальная дерматофития (tinea genitalis) |
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|