 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Заболеваемость в мире составляет 0,
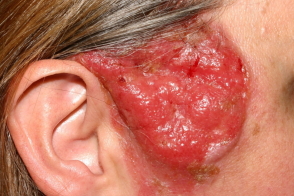
Клиническая картина обычно представлена солитарными,
Узлы обычно плотные,
Диагноз устанавливается на основании комплексной оценки характерной клинической картины заболевания,
Клинические критерии:
- солитарные,
сгруппированные или множественные высыпания; - отсутствие клинических признаков других Т-клеточных лимфом кожи;
- отсутствие внекожных очагов поражения.
Гистологические критерии:
- плотный очаговый или диффузный инфильтрат,
состоящий из крупныхплеоморфных, анапластических или клеток с иммунобластной морфологией; - в инфильтрате могут обнаруживаться скопления малых реактивных лимфоцитов и эозинофильных лейкоцитов.
Иммуногистохимические критерии:
- экспрессия CD30 должна обнаруживаться не менее чем на 75% опухолевых клеток;
- в большинстве случаев опухолевые клетки экспрессируют CD4 или CD8антигены с вариабельной потерей пан-Т-клеточных антигенов (CD2,
CD3, CD5); - в отличие от нодальной формы при АКЛК экспрессируется CLA (HECA-452) и не экспрессируется EMA;
- в отличие от нодальной формы экспрессия ALK-1 и транслокация t(2; 5) обычно отсутствуют при АКЛК.
Стадирование проводится согласно рекомендациям Международного общества по лимфомам кожи и Европейской организации по изучению и лечению рака для лимфом кожи,
Кожа
- Т1 Одиночный элемент кожной сыпи:
- Т1а — кожный элемент < 5 см в диаметре
- Т1b — кожный элемент > 5 см в диаметре
- Т2 Очаговое поражение кожи: множественные высыпания,
ограниченные 1 зоной или двумя рядом расположенными зонами* - Т2а — все высыпания располагаются в зоне < 15 см в диаметре
- Т2b — все высыпания располагаются в зоне > 15 см и < 30 см в диаметре
- T2c — все высыпания располагаются в зоне > 30 см в диаметре
- Т3 Генерализованное поражение кожи:
- T3a — множественные высыпания,
занимающие не рядом расположенные зоны - Т3b — множественные высыпания,
занимающие > 3 зоны
Лимфатические узлы
- N0 Нет увеличения периферических и центральных лимфатических узлов,
их биопсия не требуется - N1 Поражение 1 группы периферических лимфатических узлов,
дренирующих область настоящих или предшествующих кожных высыпаний - N2 Поражение 2 или более групп периферических лимфатических узлов или поражение любых периферических лимфатических узлов,
не дренирующихобласть настоящих или предшествующих кожных высыпаний - N3 Поражение центральных лимфатических узлов
Внутренние органы
- M0 Нет вовлечения внутренних органов
- M1 Вовлечение внутренних органов (с уточнением органа и морфологическим подтверждением)
План обследования пациентов включает:
1. Сбор анамнеза:
- предшествующие или сопутствующие лимфопролиферативные заболевания (болезнь Ходжкина,
нодальная анапластическая крупноклеточная лимфома, грибовидный микоз); - В-симптомы (повышение температуры > 38°,
проливные ночные поты, потеря веса более 10% за последние 6 месяцев).
2. Физикальный осмотр:
- количество и размер высыпаний (наличие пятен и бляшек указывает на возможную ассоциацию с грибовидным микозом);
- идентификацию пальпируемых лимфатических узлов и органомегалии.
3. Лабораторные исследования: клинический и биохимический анализы крови (включая ЛДГ).
4. Радиологическое обследование:компьютерную томографию с контрастированием (грудная клетка,
5. Биопсию кожи: гистологическое исследование,
6. Биопсию лимфатических узлов: при увеличении > 1,
7. Трепанобиопсию костного мозга: выполняется у пациентов с множественными высыпаниями и поражением регионарных лимфатических узлов.2
1 Выполняется врачами-специалистами с хирургической специализацией. Привыявлении специфического поражения лимфатических узлов пациент передаетсядля дальнейшего ведения и лечения гематоонкологам.
2 Выполняется врачами-специалистами,
цель лечения
Достижение полной (частичной) ремиссии с последующим контролем течения заболевания.
Схемы леченияВедение пациентов зависит от размера,
- Для лимфомы с солитарными или сгруппированными высыпаниями хирургическое удаление или лучевая терапия являются предпочитаемым лечением первой линии с достижением ПР в 95% случаев .Рецидивы возникают у 40% пациентов с одинаковой частотой после обоих видов лечения. При рецидивах,
ограниченных кожей, не наблюдается ухудшения прогноза, и они не требуют других видов лечения. - Для лимфомы с множественными распространенными высыпаниями применяется метотрексат (5—25 мг в неделю),
при отсутствии эффекта можнокомбинировать лечение с интерфероном-а . - Для лимфомы с внекожным распространением рекомендована полихимиотерапия,
наиболее часто применяется режим CHOP .
ISCL,
1. Кожа
- Полная ремиссия (ПР): 100% разрешения высыпаний.
- Частичная ремиссия (ЧР): 50—99% разрешения высыпаний от исходного уровня,
отсутствие появления новых узлов. - Стабилизация заболевания: от менее 25% увеличения до менее 50% разрешения высыпаний от исходного уровня.
- Прогрессирование заболевания: увеличение высыпаний более чем на 25% от исходного уровня или увеличение высыпаний от наименьшего уровня на50% исходного уровня у больных с достигнутой ПР или ЧР.
- Рецидив: появление кожных высыпаний у пациентов в ПР.
- ПР: все лимфатические узлы <1,
5 см в наибольшем диаметре (длинная ось) или гистологически негативные, также лимфатические узлы, которыена момент постановки диагноза были менее 1, 5 см в наибольшем диаметреи при этом гистологически позитивны, должны уменьшится до 1 см илибыть гистологически негативными. - ЧР: кумулятивное снижение 50% и более СПР (сумма произведений максимального продольного размера х максимальный поперечный размер каждого пораженного лимфатического узла) и отсутствие новых лимфатических узлов > 1,
5 см в диаметре по длинной оси или > 1 см по короткой оси. - Стабилизация заболевания: отсутствие критериев для ПР и ЧР и прогрессирования заболевания.
- Прогрессирование заболевания: повышение 50% и более СПР от исходных лимфатических узлов,
или новый лимфатический узел > 1, 5 см в диаметрепо длинной оси или > 1 см по короткой оси, или отсутствие ответа: увеличение СПР > 50% от низшего уровня у пациентов в ЧР. - Рецидив: появление новых гистологически доказанных лимфатических узлов > 1,
5 см в наибольшем диаметре у пациентов в ПР.
- ПР: отсутствие увеличения органа при физикальном осмотре и отсутствие патологических изменений при томографии.
- ЧР: 50% и более регрессии очагов печени,
селезенки или других изначально пораженных органов при возможности измерить объем поражения (СПР), отсутствие увеличения органа в размерах и вовлечения новых органов. - Стабилизация заболевания: отсутствие критериев для ПР,
ЧР и прогрессирования заболевания. - Прогрессирование заболевания: более 50% увеличения органа в размере,
или поражение нового органа, или отсутствие ответа: увеличение СПР болеечем на 50% от низшего уровня у пациентов в ЧР. - Рецидив: вовлечение нового органа у пациентов в ПР.
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|