 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
В большинстве случаев развитие буллезного пемфигоида не связано с каким-либо провоцирующим фактором. У части больных буллезным пемфигоидом появление высыпаний обусловлено приемом лекарственных препаратов,
Лекарственными препаратами,
Описано развитие буллезного пемфигоида после воздействия физических факторов - ультрафиолетового облучения,
Развитие буллезного пемфигоида вызвано продукцией IgG-аутоантител к белкам BP180 (коллаген XVII типа) и BP230,
Согласно данным Федерального статистического наблюдения заболеваемость буллезным пемфигоидом в Российской Федерации в 2014 году составила 1,
Поражение кожи при буллезном пемфигоиде может быть локализованным или генерализованным. Высыпания чаще локализуются на конечностях,
Папулезно-уртикарная фаза
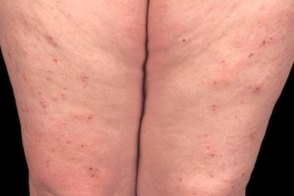 Высыпания у больных буллезным пемфигоидом могут быть полиморфными. Заболевание обычно начинается с появления эритематозных, Высыпания у больных буллезным пемфигоидом могут быть полиморфными. Заболевание обычно начинается с появления эритематозных, |
Буллезная фаза
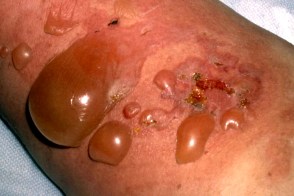
Пузыри имеют напряженную,
Степень тяжести буллезного пемфигоида определяется по числу появляющихся пузырных элементов. Буллезный пемфигоид определяют как тяжелый при появлении более 10 пузырей в сутки на протяжении 3 дней подряд,
Диагностика буллезного пемфигоида основана на выявлении клинических признаков заболевания и обнаружении IgG-антител к белкам компонентов базальной мембраны кожи.
При гистологическом исследовании биоптата кожи со свежим пузырем выявляют субэпидермальную полость с поверхностным инфильтратом в дерме,
Для выявления IgG-антител к белкам компонентов базальной мембраны кожи проводится иммуногистохимическое исследование биоптата видимо непораженной кожи больного,
Дифференцировать заболевание следует с буллезной формой герпетиформного дерматита Дюринга,
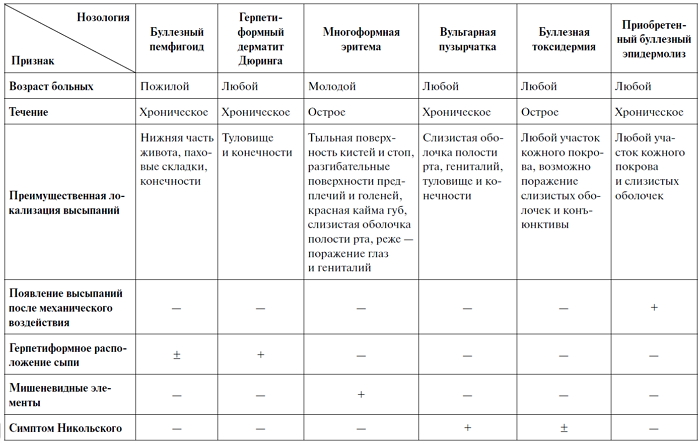
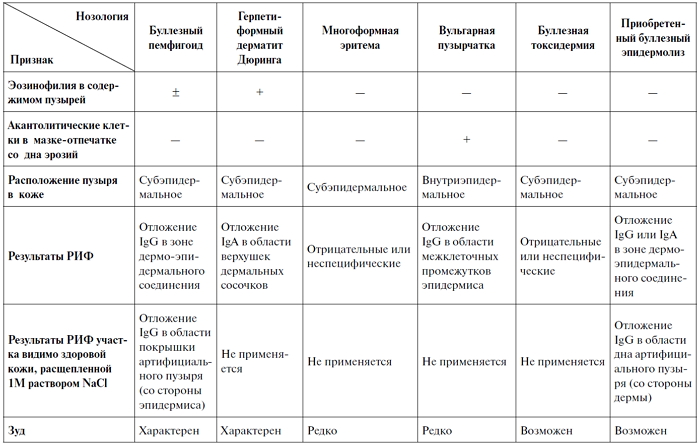
цель лечения
- Достижение ремиссии.
При назначении и проведении терапии больных буллезным пемфигоидом следует учитывать:
- ограничения к применению ряда препаратов у больных пожилого возраста;
- возможные сопутствующие заболевания пациента (сахарный диабет,
артериальная гипертензия, ишемическая болезнь сердца, неврологические заболевания); - нежелательные явления,
ассоциированные с системной терапией и топической терапией.
Во время лечения системными глюкокортикостероидами необходимо проводить измерения артериального давления для контроля состояния сердечно-сосудистой системы и контроль уровня глюкозы в крови.
Во время терапии цитостатиками следует контролировать содержание гемоглобина и эритроцитов,
При буллезном пемфигоиде легкой степени тяжести:
- клобетазола дипропионат 0,
05% 1 раз в день наружно на очаги поражения.Через 15 дней после достижения клинического эффекта (прекращения появления новых высыпаний и зуда, начала эпителизации эрозий) постепенно уменьшают количество наносимого топического глюкокортикостероидного препарата.
При отсутствии клинического эффекта от терапии топическим глюкокортикостероидным препаратом в течение 1-3 недель:
- преднизолон перорально в дозе 0,
5 мг на кг массы тела в сутки (С). По достижении клинического эффекта дозу преднизолона постепенно снижают до 0, 1 мг на кг массы тела в сутки. Длительность терапии составляет 4-12 месяцев.
При буллезном пемфигоиде тяжелой степени тяжести:
клобетазола дипропионат 0,
При необходимости уменьшения дозы системных кортикостероидов назначаются:
- плазмаферез 8 процедур в течение 4 недель в сочетании с преднизолоном перорально в суточной дозе 0,
5 мг на кг массы тела , или - азатиоприн 2 мг на кг массы тела в сутки в течение 3-4 недель в сочетании с преднизолоном 0,
5 мг на кг массы тела в сутки . Назначениеазатиоприна в дозе 100-150 мг перорально в сутки в сочетании с предни-золоном 1 мг на кг массы тела в сутки не приводит к повышению эффективности терапии буллезного пемфигоида по сравнению с монотерапией преднизолоном 1 мг на кг массы тела в сутки, но вызывает увеличение числа нежелательных явлений, связанных с терапией .Примечание. В инструкции по медицинскому применению азатиоприна буллезный пемфигоид не включен в показанияк применению препарата, или - микофенолата мофетил 1000 мг 2 раза в день (2000 мг в сутки) перорально в течение 6 недель в сочетании с преднизолоном 0,
5 мг на кг массы телав сутки .Примечание. В инструкции по медицинскому применению микофенолата мофетила буллезный пемфигоид не включен в показания к применению препарата, или - метотрексат 5-15 мг в неделю перорально или внутримышечно,
корректируя дозу в сторону повышения или понижения в зависимости от эффективности и переносимости в сочетании с клобетазола дипропионатом 2 раза в день наружно на всю поверхность тела за исключением лица в течение 3 недель с последующим постепенным снижением суточной дозы клобетазола дипропионата в течение 12 недель, затем - метотрексат 10 мг в неделю в виде монотерапии в течение 4-12 месяцев, Примечание. В инструкции по медицинскому применению метотрексата буллезный пемфигоид не включен в показанияк применению препарата, или - циклофосфамид перорально 50 мг в сутки,
при недостаточной эффективности - 100 мг в сутки .Примечание. В инструкции по медицинскому применению циклофосфамида буллезный пемфигоид не включен в показания к применению препарата.
Помимо назначения топических кортикостероидных препаратов проводится обработка крупных пузырей и эрозий:пузыри вскрывают проколом и дренируют,
- тяжелое течение буллезного пемфигоида,
требующее системной терапии; - отсутствие эффекта от проводимого лечения топическими кортикостероидами в амбулаторных условиях;
- наличие вторичного инфицирования в очагах поражения.
- прекращение прогрессирования заболевания;
- уменьшение зуда;
- эпителизация эрозий.
В случае отсутствия эффекта от терапии системными и топическим глюкокортикостероидными препаратами в течение нескольких недель дополнительно назначаются иммуносупрессивные препараты или плазмаферез.
профилактика- Методов профилактики не существует.
| Вульгарная пузырчатка-буллезный пемфигоид-герпетиформный дерматит : дифференциальный диагноз |
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|