Узловатая эритема поражает лиц всех рас и обоего пола, генетически не наследуется.
Считается идиопатическим заболеванием. Предположение о том, что заболевание - кожное проявление иммунного ответа, все еще требует уточнений. Узловатую эритему можно рассматривать как реакцию, возникшую в результате ряда причин. Считается, что эту реакцию опосредуют иммунные механизмы, а развивается она в ответ на различные антигенные стимулы: вирусные, бактериальные (стрептококки),
микобактериальные, глубокие грибковые
инфекции (кокцидиоидоз и бластомикоз),
саркоидоз,
лимфомы, воспалительные заболевания кишечника
и лекарства (особенно оральные контрацептивы и, возможно, галогены).
Часто основным заболеванием при этом является иерсиниозная инфекция. Типичный патогенетический механизм в этом случае представляет собой иммунный ответ организма-хозяина на циркулирующие иммунные тела. При этом могут возникать иммунные комплексы, которые способствуют развитию болезни. При воспалительных заболеваниях кишечника узловатая эритема является результатом повышенной проницаемости кишечника для эндо- и экзогенных антигенов.
Заболевание может
быть и результатом нарушенной функции клеточного иммунитета. Недавние исследования показали разницу в использовании p-цепи вариабельного домена молекул Т-клеточного рецептора при узловатой эритеме, ассоциированной с воспалительным заболеванием кишечника, что предполагает потенциальную роль суперантигенов.
Узловатая эритема может также вызываться лучевой терапией. Продукты распада раковых клеток, разрушенных облучением, могут активировать циркулирующие антитела и комплемент, что способствует образованию иммунных
комплексов и, следовательно, запуску соответствующей реакции.Лучевая терапия, как известно, активизирует еще некоторые реактивные дерматозы.
Заболевание представляет собой септальный гранулематозный панникулит.
Острая узловатая эритема
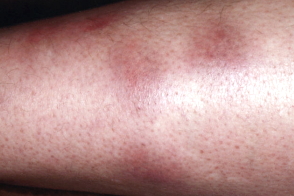
Острая узловатая эритема - классический, хотя и не самый частый вариант заболевания. Она проявляется быстрым высыпанием на голенях (редко на других участках конечностей) ярко-красных отечных болезненных узлов величиной с детскую ладонь на фоне общей отечности голеней и стоп. Характерны повышение температуры тела до 38–39 °C, общая слабость, головная боль, артралгии. Ангина, диарея, периодические боли в животе, гепатит или туберкулез в анамнезе могут указывать
на причину заболевания. Узлы
исчезают бесследно в течение 2–3 недель, последовательно изменяя свою окраску на синюшную, зеленоватую, желтую («цветение синяка»). Изъязвления узлов не бывает. Рецидивов не наблюдают.
Хроническая узловатая эритема
Хроническая узловатая эритема отличается упорным рецидивирующим течением, возникает обычно у женщин зрелого возраста. Обострения чаще возникают весной и осенью, характеризуются появлением небольшого числа синюшно-розовых плотных, подкожных, малоболезненных узлов величиной с лесной или грецкий орех,сливающихся в бляшки с разрешением в центре и персистирующих в течение нескольких месяцев В начале своего развития узлы могут не изменять окраску кожи, не возвышаться над
ней, а определяться только
при пальпации. Почти исключительная локализация узлов - голени (обычно их передняя и боковая поверхности). Отмечают умеренную отечность голеней и стоп. Общие явления непостоянны и слабо выражены. Рецидивы длятся несколько месяцев, в течение которых одни узлы могут рассасываться, а на смену им появляются другие.
Мигрирующая узловатая эритема (болезнь Вилановы)
Описан
хронический вариант заболевания, который назван «подострым узловатым мигрирующим панникулитом» (болезнь Вилановы). В этом случае появляется один или несколько узлов, обычно односторонние. Консистенция узлов менее плотная, чем при хронической узловатой эритеме, и они склонны к более длительному существованию. Эти узлы медленно разрастаются по периферии и, разрешаясь в центре, приобретают кольцевидную форму. Кожа в периферической зоне узла имеет ярко-красную окраску,
в центре - синюшно-коричневую.
Диаметр кольцевидных элементов может достигать 10 см и более.
Выделяют также поверхностно-инфильтративную форму мигрирующей узловатой эритемы, характеризующуюся плоскими поверхностными склеродермоподобными инфильтратами, склонными к периферическому увеличению.
Лепрозная узловатая эритема
(Реактивные состояния II типа). Возникает у половины больных лепроматозной проказой, как правило, в первые 2 года после начала лечения. На коже появляются множественные воспаленные подкожные узлы.
Для постановки диагноза, как правило, достаточно клинических данных. Биопсия кожи показывает септальный панникулит и помогает исключить лобулярный панникулит, узловатый васкулит и узелковый периартериит. Биоптат берут из центрального участка очага и достаточно глубоко, чтобы захватить подкожную жировую ткань.
Общие терапевтические рекомендации
- Рекомендуется постельный режим, что может привести к спонтанному разрешению заболевания в течение сравнительно короткого периода времени. Поскольку заболевание разрешается самостоятельно, самым важным является идентификация и лечение провоцирующей заболевание причины.
- В целом узловатая эритема является сравнительно распространенным состоянием и чаще всего доброкачественным. Как правило, диагноз ставят клинически. Лечение носит главным образом симптоматический характер и состоит в соблюдении постельного режима и приеме нестероидных противовоспалительных препаратов и йодида калия. Поскольку заболевание разрешается самостоятельно, основной проблемой является идентификация и лечение причины этого состояния.
Лечение острой формы
Йодид калия (препарат, состоящий из 76% йода и 23% калия) является лечением выбора.После попадания внутрь йодид калия быстро всасывается в пищеварительном тракте и распределяется по межклеточному пространству. Йод концентрируется в щитовидной железе, а также в других тканях, таких как слюнные железы, слизистая оболочка желудка и молочная железа.Йодид калия может оказывать свое действие достаточно быстро, так что бывает легко оценить эффективность лечения. Препарат назначают внутрь
по 300 мг 3 раза в день.
Полная ремиссия очагов происходит за 10-14 дней после назначения лекарства, особенно если препарат начинают принимать сразу после начала заболевания. Самый лучший ответ наблюдают у пациентов с ЭУ, которая ассоциируется с системными симптомами, такими как лихорадка, боли в суставах и присутствие С-реактивного белка. Иногда бывают тошнота
и рвота, но обычно при этом нет необходимости прекращать лечение. Нежелательные кожные реакции могут включать эритематозные, пурпуроподобные, уртикарные, акнеформные, узловатые, пустулезные и вегетативные очаги. Кроме этих довольно незначительных побочных эффектов, могут быть более существенные побочные реакции у беременных женщин и у пациентов с заболеваниями почек и щитовидной железы в анамнезе. Сообщалось о развитии выраженного гипотиреоидизма вторично к экзогенному приему
йодида.
Блокировка органического его связывания в щитовидной железе при избытке йодида, результатом которой является прекращение синтеза тиреоидных гормонов, известна как эффект Вольфа-Чайкоффа (Wolf- Chaikoff).
Механизм, посредством которого йодид калия оказывает свое действие не выяснен. Одна из гипотез предполагает, что йодид калия может вызывать высвобождение гепарина из тучных клеток, а гепарин, в свою очередь, подавляет клеточный иммунитет. Лекарство может также модулировать функцию нейтрофилов, подавляя производство перекиси водорода и гидроксильных радикалов. Эти промежуточные продукты кислорода являются до такой степени реактивными, что могут повреждать ткань. Йодид калия,
препятствуя
производству промежуточных продуктов кислорода, осуществляет защиту ткани от повреждения вследствие самоокисления.
- При острой форме независимо от ее этиологии рекомендуются постельный режим и йодид калия.
- В случае острой формы с лихорадкой и артралгиями проводится лечение колхицином в дозе 1 мг/день в течение 1 мес.
- Узловатая эритема может предполагать наличие саркоидоза. У 80% пациентов саркоидоз разрешается спонтанно, и терапия бывает показана редко. Лечение при этом проводится такое же, как при острой несимптоматической форме, как описано выше.
- Узловатую эритему как симптом инфекций ЖКТ лечат эритромицином в дозе 250 мг 4 раза в день в течение 4-6 нед.
- При заболевании,вызванном грибковой инфекцией, особенно керионом волосистой части головы,заболевание реагирует на гризеофульвин, который назначают на период 6 нед.
- Узловатая эритема,косвенно вызванная оральными контрацептивами, часто регрессирует при прекращении их приема.
- Острые формы гепатитов В и С иногда ассоциируются с узловатой эритемой. Узлы обычно медленно разрешаются после острой фазы заболевания. Сообщалось о тесной связи между вакцинацией от гепатита В и возникновением заболевания, причем очаги исчезали спонтанно.
Лечение хронической формы
Узловатая эритема является изнурительным хроническим заболеванием, для которого было предложено много вариантов лечения, но ни один из них не является универсально эффективным. Хотя пациенты быстро реагируют на кортикостероиды, риск их хронического применения вынуждает к поискам альтернативного подхода.
В хронических случаях часто не реагирует на большие дозы аспирина, но может драматически отвечать на противовоспалительное действие индометацина в дозах 100-150 мг/день. Подавление процесса индометацином
связано с блокировкой активности синтеза простагландина в подкожной жировой ткани, что влияет как на клеточный, так и на гуморальный иммунный ответ.
Хроническую форму можно также успешно лечить напроксеном. Однако индометацин превосходит системные кортикостероиды и, возможно, имеет также преимущества над другими, менее мощными нестероидными противовоспалительными препаратами.
Гидроксихлорохин является эффективной и безопасной альтернативной терапией для некоторых пациентов в дозе 200 мг 2 раза в день, которую затем снижают до 200 мг 1 раз в день в течение 4 мес.
Лечение лепрозной узловатой эритемы
Талидомид рекомендуется в настоящее время как терапия первой линии для лечения лепрозной ЭУ. Sheskin проанализировал данные о 4522 случаях лепрозной узловатой эритемы и обнаружил эффективность препарата в 99%, хотя талидомид не оказывает прямого действия на Mycobacterium leprae. Разрешение происходит через 24-48 ч после начала терапии талидомидом. Также сообщалось о благоприятном воздействии препарата на реактивный полиневрит .Лепрозная узловатая эритема ассоциируется с повышенными уровнями ФНО-а и интерферона-у.
После терапии талидомидом уровень ФНО-а в сыворотке пациентов снижался, уменьшалось и количество хелперных Т-клеток. Талидомид известен своим ингибирующим действием на ФНО-а. Оптимальной дозой для получения быстрого эффекта является 400 мг/день при последующей поддерживающей терапии в дозе 100 мг/день. Продолжительность лечения колеблется от нескольких недель до нескольких лет.Сообщалось также об эффективности замещения плазмы и отсутствии рецидивов. Этот метод применяли, когда
традиционные способы лечения не давали эффекта.




