 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
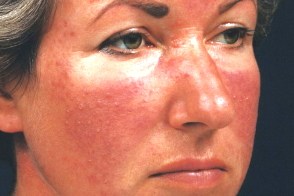 Розацеа (rosacea, Розацеа (rosacea, |
Заболевание чаще развивается у лиц женского пола в возрасте 30 - 50 лет,
В странах Европы заболеваемость розацеа составляет от 1,
Розацеа представляет собой ангионевроз,
- сосудистые нарушения; изменения в соединительной ткани дермы;
- микроорганизмы;
- дисфункция пищеварительного тракта; иммунные нарушения;
- изменения сально-волосяного аппарата; оксидативный стресс;
- климатические факторы;
- психовегетативные расстройства.
В развитии розацеа определенную роль играют такие факторы,
- конституциональная ангиопатия;
- эмоциональные стрессы;
- нарушения гормонального равновесия;
- воздействие химических агентов.
В последние годы большое внимание уделяется роли кателицидинов в развитии розацеа. Кателицидины — семейство многофункциональных белков,
Рассматривается связь с бактерией Bacillus oleronius,
- L53.8 Другие уточненные эритематозные состояния
- прерозацеа (rosacea diathesis)
- L71 Розацеа
- подтип I — эритемато-телеангиэктатический (rosacea erythematotelangiectatic subtype)
- подтип II — папуло-пустулезный (rosacea papulopustular subtype)
- конглобатная розацеа (rosacea conglobata)
- фульминантная (молненосная) розацеа (rosacea fulminans)
- грам-негативная розацеа (gram-negative rosacea)
- болезнь Морбигана (Morbihan disease)
- L71.1 Ринофима (подтип III — фиматозный)
- ринофима (rhinophyma)
- метофима (metophyma)
- блефарофима (blepharophyma)
- отофима (otophyma)
- гнатофима (gnathophyma)
- L71.8 Другая розацеа
- подтип IV - глазной (ocular rosacea)
- гранулематозная розацеа (granulomatous rosacea)
- L71.9 Розацеа неуточненного вида
- розацеа,
индуцированная лекарствами - стероидная розацеа (steroid-induced rosacea)
- розацеа,
индуцированная ингибиторами кальциневрина (rosacea-like dermatitis inhibitor calcineurin-induced) - галогеновая розацеа (halogen rosacea)
- розацеа,
индуцированная амиодароном (rosacea-like dermatitis amiodarone-induced) - розацеа,
индуцированная витамином B (rosacea-like dermatitis vitamin B-induced) - розацеа,
индуцированная блокаторами кальциевых каналов (rosacea-like dermatitis calcium channel blockers-induced) - розацеа,
индуцированная селективными ингибиторами фосфодиэстеразы (rosacea-like dermatitis inhibitor phosphodiesterase-induced) - розацеа,
индуцированная ингибитороми эпидермального фактора роста (rosacea-like dermatitis inhibitor EGFR-induced) - аутосенсибилизированный розацеа-подобный дерматит (rosacea-like id reaction)
- Q84.9 Порок развития наружных покровов неуточненный
- синдром Хабера (Haber’s syndrome)
Прерозацеа
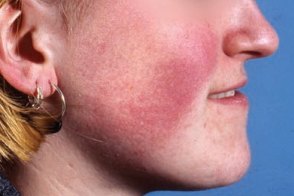 Известна также как эпизодическая эритема и розацейный диатез.Характеризуется временной эритемой на центральных участках лица. В некоторых случаях, Известна также как эпизодическая эритема и розацейный диатез.Характеризуется временной эритемой на центральных участках лица. В некоторых случаях, |
Эритемато-телеангиэктатический подтип розацеа
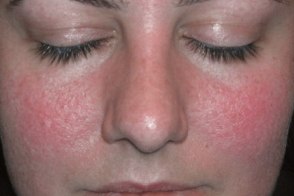 Характеризуется возникновением стойкой эритемы, Характеризуется возникновением стойкой эритемы,Большая часть больных предъявляет жалобы на ощущения
жжения и покалывания
в области эритемы. Проявления заболевания усиливаются при воздействии низких и высоких температур, |
Папуло-пустулезный подтип розацеа
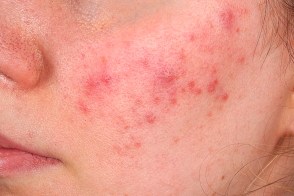 Известен также как розовые угри (acne rosacea).На фоне стойкой эритемы и телеангиэктазий появляются ярко-красные папуло-пустулезные высыпания с перифолликулярным расположением.Эритема не наблюдается в периорбитальных областях. Шелушение обычно отсутствует.Кожа лица становится отечной, Известен также как розовые угри (acne rosacea).На фоне стойкой эритемы и телеангиэктазий появляются ярко-красные папуло-пустулезные высыпания с перифолликулярным расположением.Эритема не наблюдается в периорбитальных областях. Шелушение обычно отсутствует.Кожа лица становится отечной,Субъективные ощущения (чувство жжения или покалывания) не выражены.Постепенно стойкая папуло-пустулезная сыпь занимает всю поверхность лица, |
Конглобатная розацеа
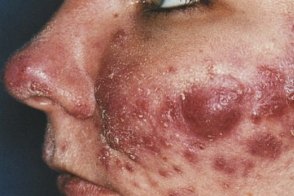 Этой тяжелой формой розацеа преимущественно страдают женщины. На фоне гиперемии, Этой тяжелой формой розацеа преимущественно страдают женщины. На фоне гиперемии, |
Фульминантная (молненосная) розацеа
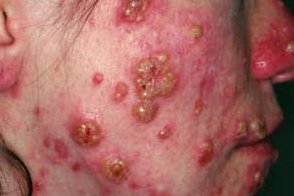 Заболевание характеризуется острым и внезапным началом и развивается в течении от нескольких часов до 1 месяца.На фоне разлитой отечной эритемы багрово-красного цвета с синюшным оттенком появляются множественные болезненные папулы, Заболевание характеризуется острым и внезапным началом и развивается в течении от нескольких часов до 1 месяца.На фоне разлитой отечной эритемы багрово-красного цвета с синюшным оттенком появляются множественные болезненные папулы,
В дальнейшем кисты и узлы вскрываются с выделением кровянисто-гнойного отделяемого с неприятным запахом и образованием желтых или геморрагических корок.Комедоны, |
Грам-негативная (грамотрицательная) розацеа
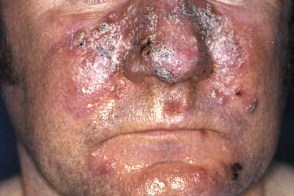 Развивается при длительной общей и местной терапии розацеа антибиотиками, Развивается при длительной общей и местной терапии розацеа антибиотиками,
При фолликулярной форме заболевания в области щек,
При кистозной форме за счет Proteus mirabilis формируются синюшно-красные папулы, |
Болезнь Морбигана
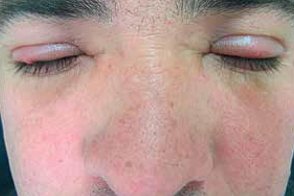 Известна также как розацеа с солидным персистирующим отеком и розацеалимфедема. Чаще встречается у мужчин.Встречается очень редко.Этиология до сих пор не известна. Существует мнение об аллергическом генезе данной формы болезни. Известна также как розацеа с солидным персистирующим отеком и розацеалимфедема. Чаще встречается у мужчин.Встречается очень редко.Этиология до сих пор не известна. Существует мнение об аллергическом генезе данной формы болезни.
Начинается с ярко-розовой эритемы, |
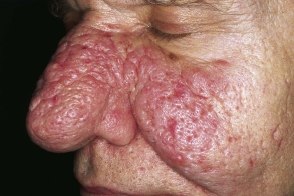
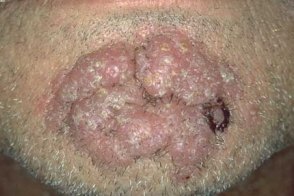
Фиматозный (гипертрофический) подтип розацеа
Характеризуется значительным утолщением ткани и неравномерной бугристостью поверхности кожи. Возникновение таких изменений на коже носа называют ринофимой,
 |
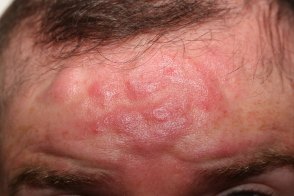 |
| Ринофима | Метафима |
 |
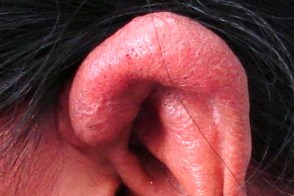 |
| Гнатофима | Отофима |
 |
|
| Блефарофима |
Ринофима встречается практически исключительно у мужчин.Различают четыре гистопатологических варианта шишковидных образований: : гландулярную (железистую),
- При гландулярной форме в области носа формируются бугристые или дольчатые,
мягкие, синюшно-красного цвета разрастания со множественными расширенными устьями сальных желез и телеангиэктазиями. - Фиброзная ринофима характеризуется синюшно-фиолетовой окраской кожи носа,
множественными телеангиэктазиями, плотностью очагов поражения при пальпации. Отмечается выраженная гиперплазия сальных желез, что придает поверхности кожи мелкобугри-стый вид, постепенно приводящий к уродующей деформации носа. - Фибро-ангиоматозная ринофима клинически напоминает фиброзную и отличается лишь меньшей плотностью элементов. Поверхность носа имеет темно-красную окраску за счет большого количества телеангиэктазий. В отличие от фиброзной стадии,
можно увидеть большое количество поверхностных и более глубоких пустул. Содержимое пустул ссыхается в кровянисто-гнойные корочки. Больные предъявляют жалобы на парестезии, зуд и болезненность. - Актиническая ринофима характеризуется равномерным и умеренным увеличением носа,
который постепенно приобретает буровато-синюшную окраску, с локализацией телеангиэктазий на крыльях носа. Устья сальных желез расширены, пустулы отсутствуют.
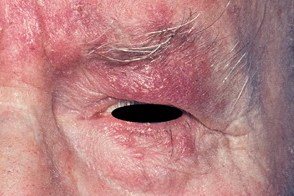
Окулярный подтип розацеа
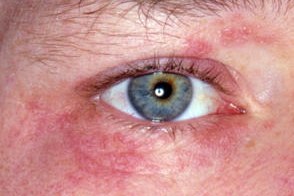 Известен также как офтальморозацеа.Частота поражения глаз при розацеа составляет от 20 до 60%.Наблюдается чаще у женщин, Известен также как офтальморозацеа.Частота поражения глаз при розацеа составляет от 20 до 60%.Наблюдается чаще у женщин,
|
Гранулематозная розацеа
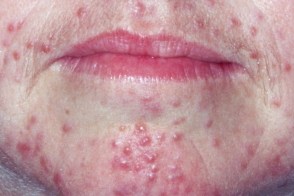 Известна также как люпоидная розацеа.Вариант розацеа, Известна также как люпоидная розацеа.Вариант розацеа,Размеры папул варьируют, |
Стероидная розацеа
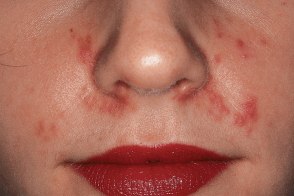 Клиническая разновидность розацеа связанная с применением при дерматозах лица, Клиническая разновидность розацеа связанная с применением при дерматозах лица,
При увеличении частоты и дозы препаратов внезапно начинается резкое ухудшение процесса, |
Розацеа,индуцированная ингибиторами кальциневрина
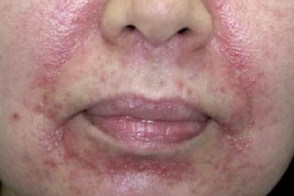 Возникает при длительном применении топических ингибиторов кальциневрина - чаще такролимуса, Возникает при длительном применении топических ингибиторов кальциневрина - чаще такролимуса,В отличии от стероидной розацеа нос практически не поражается и не наблюдается явлений атрофии кожи.Как и при стероидной розацеа характерен "синдром отмены" при резком прекращении применения препаратов.Лечение заключается в применении оральных тетрациклинов. |
Розацеа,индуцированная амиодароном
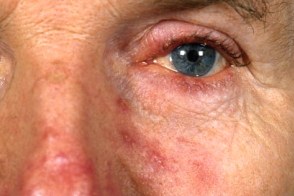 Амиодарон вызывает розацеа и множественные халязионы (пролиферативное воспаление края века вокруг мейбомиевой железы и хряща века).Высыпания обычно возникают через 20 месяцев лечения амиодароном при минимальной кумулятивной дозе около 160 г.Характерно возникновение гиперпигментации лица в более чем в половине случаев. Амиодарон вызывает розацеа и множественные халязионы (пролиферативное воспаление края века вокруг мейбомиевой железы и хряща века).Высыпания обычно возникают через 20 месяцев лечения амиодароном при минимальной кумулятивной дозе около 160 г.Характерно возникновение гиперпигментации лица в более чем в половине случаев.
Прекращение приема препарата обычно вызывает постепенное уменьшение симптомов.Полная ремиссия обычно достигается через несколько месяцев или несколько лет, |
Галогеновая розацеа
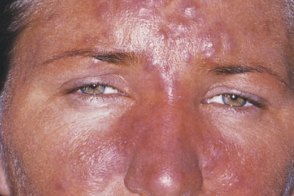 Системный прием йодидов и бромидов может привести к появлению клинической картины, Системный прием йодидов и бромидов может привести к появлению клинической картины, |
Розацеа,индуцированная витамином B
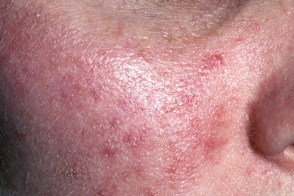 Возникает при длительном применении витаминов группы В (В12, Возникает при длительном применении витаминов группы В (В12,Витамин В-индуцированная розацеа чаще встречается у женщин, |
Розацеа,индуцированная блокаторами кальциевых каналов
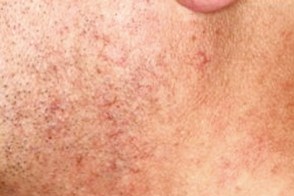 Возникает при длительном применении блокаторов кальциевых каналов, Возникает при длительном применении блокаторов кальциевых каналов, |
Розацеа,индуцированная селективными ингибиторами фосфодиэстеразы
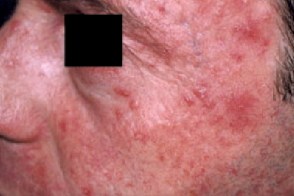 Клиническая картина и патогенез аналогичны розацеа, Клиническая картина и патогенез аналогичны розацеа, |
Розацеа,индуцированная ингибитороми эпидермального фактора роста
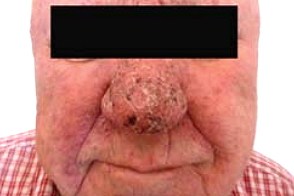 Акнеформные высыпания встречаются у 2/3 больных получающих препараты этой группы.Проявляется папуло-пустулезной сыпью, Акнеформные высыпания встречаются у 2/3 больных получающих препараты этой группы.Проявляется папуло-пустулезной сыпью, |
Аутосенсибилизированный розацеа-подобный дерматит
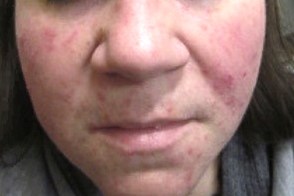 Известен также как розеаподобная id-реакция.Характеризуется зудящей папуло-везикулезной сыпью на фоне эритемы у больных бактериальными инфекциями полости рта (абсцессами, Известен также как розеаподобная id-реакция.Характеризуется зудящей папуло-везикулезной сыпью на фоне эритемы у больных бактериальными инфекциями полости рта (абсцессами, |
Синдром Хабера
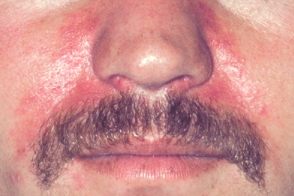 Наследственный симптомокомплекс, Наследственный симптомокомплекс,Клиническая картина характеризуется появлением уже в детском возрасте стойкой эритемы в области щек, При гистологическом исследовании выявляют акантоз, |
Критерии диагностики розацеа (National Rosacea Society,2002)
Основные:
- нестойкая эритема;
- стойкая эритема в течении не менее 3-х месяцев;
- телеангиэктазии;
- папулы/пустулы.
Дополнительные:
- жжение/покалывание/отек лица;
- сухость кожи лица;
- воспалительные бляшки;
- «глазные» симптомы;
- формирование фиматозных изменений.
Для диагностики заболевания необходимо наличие как минимум двух основных критериев .
Критерии диагностики розацеа у детей
Розацеа у детей наблюдается редко и выявляется у представителей 1—2-го фототипов. У детей длительность покраснения лица свыше 30 минут после школьных физических нагрузок расценивается как риск развития розацеа в более старшем возрасте.
- рецидивирующая или постоянная эритема;
- телеангиэктазии;
- папулы и пустулы без комедонов;
- преимущественная локализация на выступающих участках лица;
- поражение глаз (один из следующих признаков: рецидивирующий халязион,
гиперемия, кератит).
Для диагностики заболевания необходимо наличие как минимум двух критериев
Признаки клинической прогрессии розацеа (Berth-Jones J.,2004)
- ранние: учащение эпизодов внезапного покраснения лица,
появление умеренных телеангиэктазий, транзиторная отечность лица; - «развернутые»: папулы,
пустулы, стойкая отечность лица, множественные телеангиэктазии; - поздние: уплотнение,
ринофима .
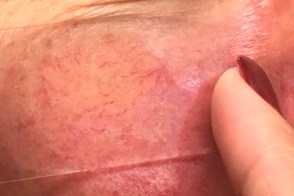
Диаскопия
 |
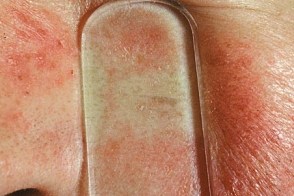 |
| Визуализация телеангиоэктазий | Желтые пылинки при гранулематозной розацеа |
Дерматоскопия
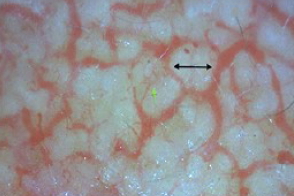 |
Характерный дерматоскопический признак - полигональные кровеносные сосуды |
Исследование на клеща демодекс
|
Препарат необходимо просматривать в первые минуты после взятия материала, |
Гистопатологическое исследование
При гистологическом исследовании в эритематозно-телеангиэктатической стадии розацеа в дерме выявляется неспецифический воспалительный инфильтрат,
При пустулезных угрях в инфильтрате обнаруживаются скопления нейтрофилов,
У 10% больных,
Прерозацеа и эритемато-телеангиэктатический подтип розацеа
- Карциноидный синдром (феохромацитома,
медуллярный рак щитовидной железы) - Блашинг-синдром
- Эритема при употреблении алкоголя
- Рожа
- Пеллагра
- Климакс (приливы)
- Хронический фотодерматит характеризуется выраженными телеангиэктазиями и эритемой. В отличие от розацеа,
дерматит поражает преимущественно периферические участки лица и шеи, верхнюю часть груди и заушные области. Характерные для фотодерматита участки гиперпигментации и депигментации кожи при розацеа отсутствуют. При розацеа отмечается поражение всего подбородка, при фотодерматите субментальная часть подбородка не поражается. - Унилатеральная аурикулотемпоральная нестойкая эритема
- Истинная полицитемия
- От дискоидной красной волчанки розовые угри отличаются отсутствием фолликулярного гиперкератоза,
инфильтрации очагов поражения, склонных к распространению. Розовые угри не сопровождаются атрофическими изменениями. - Себорейный дерматит отличается от розацеа как по клинической картине,
так и по локализации. Шелушение с образованием жирных чешуек, характерное для себорейного дерматита, при розацеа не наблюдается. Высыпания при себорейном дерматите локализуются на волосистой части головы, веках, носо-щечных складках, средней части груди и спины. Следует иметь в виду, что розацеа, себорейный дерматит и вульгарные угри могут сочетаться у одного и того же пациента. - Дерматомиозит проявляется эритемой и отеком открытых участков кожного покрова,
симптомом очков, папулами Готтрона на коже фаланг кистей, телеангиэктазиями в перионихии - признаком Кейнинга. - Фотоаллергические и фототоксические реакции
- Целлюлит
- Мастоцитоз
Папуло-пустулезный подтип розацеа
- Вульгарные угри. Трудности в дифференциальной диагностике возникают редко. Вульгарные угри возникают в молодом возрасте,
как правило, на фоне себореи, часто имеют значительно большее распространение по кожному покрову, локализуются не только на лице, но и на других себорейных местах (груди, спине). Отсутствуют приступы эритемы. Вульгарные акне и розацеа могут существовать одновременно, хотя чаще розацеа возникают после разрешения акне. Основным дифференциально диагностическим симптомом является наличие при акне открытых и закрытых комедонов. - Периоральный дерматит отличается от розацеа расположением высыпаний на лице,
клинической картиной и течением. Заболевание встречается чаще всего у молодых женщин, изредка у детей. Характеризуется появлением микровезикул, микропустул и узелков, локализующихся преимущественно вокруг рта и глаз. Центральная эритема и воспалительные папулы не являются характерным симптомом периорального дерматита. Заболевание обостряется при отмене кортикостероидов. Лечение проводится наружными и системными антимикробными препаратами. - Конглобатные угри
- Фолликулит грам-негативный
- Фолликулит питироспоральный
- Фолликулит псевдомонадный
- Фолликулит эозинофильный
- Фолликулит бактериальный
- Демодекоз
Фиматозный (гипертрофический) подтип розацеа
- Саркоидоз
- Базально-клеточный рак
- Плоско-клеточный рак
- Красная зернистость носа
- Карцинома сальных желез
- Ангиосаркома
- Лепра
- Синдром Мелькерссона-Розенталя
Окулярный подтип розацеа
- Хронический блефарит различной этиологии
- Гордеолум и халазион
- Хламидийный конъюнктивит
- Синдром сухого глаза
- Кератит различной этиологии
- Рубцующийся пемфигоид
Гранулематозная розацеа
- Диссеминированная милиарная волчанка лица.Высыпные элементы при этом заболевании имеют некоторое сходство с розовыми угрями,
тем более что наряду с волчаночными узелками могут возникать элементы, имеющие вид пустул, однако гистологически отмечается туберкулоидное строение. После разрешения высыпаний остаются мелкие рубчики. Кожная реакция на туберкулин резко положительна. Отмечается склонность заболевания и самопроизвольному обратному развитию. - Саркоидоз
- Гранулематозный периоральный дерматит
Общие замечания по терапии
- Терапевтическая тактика в большой степени зависит от клинического типа заболевания. Однако в основе успеха лечения розацеа лежат совместные усилия врача и пациента по определению провоцирующих факторов,
которые строго индивидуальны. Чаще всего к ним относят метерологические факторы: воздействие солнечного излучения, высоких и низких температур, ветра и связанного с ним абразивного воздействия; алиментарные:употребление горячих и газированных напитков, алкоголя, острых блюд и избыточного объема пищи; нейроэндокринные: эмоциональные воздействия, климактерический синдром, эндокринопатии, сопровождающиеся усилением кровообращения в бассейне сонных артерий; ятрогенные, включающие как препараты системного применения, вызывающие эритему лица, так и наружные препараты, в том числе косметические препараты и моющие средства, обладающие раздражающим действием (водостойкая косметика и тонирующие препараты, удаление которых требует применения растворителей, а также моющие средства, содержащие мыло). Исключение или уменьшение влияния этих факторов существенно влияет на течение болезни и сокращает затраты на медикаментозную терапию. - В основе лечебных мероприятий лежит обеспечение адекватного ежедневного ухода за кожей. В первую очередь он включает солнцезащитные препараты. Они должны подбираться с учетом повышенной чувствительности кожи больных розацеа. Наименьшим раздражающим действием обладают индифферентные препараты (диоксид титана,
оксид цинка), блокирующие ультрафиолетовое облучение кожи за счет своих физических свойств. Препараты, содержащие химические фильтры ультрафиолета, которые можно рекомендовать пациентам с розацеа, не должны содержать лаурилсульфата натрия, ментола и камфоры и, напротив, должны включать в себя силиконы (диметикон, циклометикон), значительно уменьшающие раздражающее действие солнцезащитных препаратов, обеспечивающие водостойкость и низкую комедогенность . - В рекомендациях по ежедневному уходу за кожей следует учитывать применение легких по консистенции маскирующих препаратов для ежедневного использования. Желательно наносить их тонким слоем 1—2 раза в день и в качестве основы для макияжа,
который предпочтительно представлен в форме пудры или взбалтываемой смеси. Показано, что применение маскирующих средств не ухудшает течения розацеа и может позитивно влиять на качество жизни пациентов. Важной составляющей терапии розацеа является восстановление барьерных функций кожи. - Наружное лечение является предпочтительным для всех типов розацеа,
за исключением гипертрофического, при котором наиболее эффективными оказываются хирургическое лечение и системные синтетические ретиноиды. - При эритемато-телеангиэктатическом подтипе применяются азелаиновая кислота,
а также лазерные технологии. - При папуло-пустулезном подтипе от легкой до умеренной степени тяжести рекомендуются азелаиновая кислота,
метронидазол или короткий курс антибактериальных препаратов. - При тяжелом течении папуло-пустулезной розацеа рекомендуют 4-недельный курс доксициклина с последующим уменьшением дозы на 50%. Показаны также низкие дозы изотретиноина.
- При начальных проявлениях фиматозного подтипа розацеа наиболее эффективна монотерапия изотретиноином,
в дальнейшем требуется хирургическое иссечение пораженных тканей. - При офтальморозацеа рекомендуют препараты фузидиевой кислоты и метронидазола на края век,
системные тетрациклины, препараты «искусственной слезы» .
Цели лечения
Розацеа может поддаваться коррекции,
- уменьшение выраженности симптомов заболевания;
- профилактика обострений заболевания;
- продление сроков ремиссии.
Требования к результатам лечения
- уменьшение выраженности эритемы — при подтипе I;
- уменьшение численности папуло-пустулезных элементов — при подтипе II;
- уменьшение выраженности эритемы,
отека и гипертрофии ткани (носа) — при подтипе III; - уменьшение выраженности глазных симптомов — при окулярном подтипе.
Тактика при отсутствии эффекта от лечения
При отсутствии эффекта от наружной терапии при тяжелом течении розацеа показана системная терапия тетрациклинами или изотретиноином.
Системная терапия
1. Антибактериальные препараты :
- доксициклин (препарат выбора) 100—200 мг в сутки перорально в течение 14—21 дня,
поддерживающая доза — 100 мг в сутки в течение 12 недель, - эритромицин (альтернативный препарат) 0,
25 мг 4 раза в сутки перорально в течение 14—21 дня (возможно до 28 дней), - кларитромицин (альтернативный препарат) 500 мг в сутки перорально в течение 14—21 дня (возможно до 28 дней).
2. Препараты группы 5-нитроимидазолов (альтернативные препараты принепереносимости или неэффективности антибактериальной терапии) :
- метронидазол 1,
0—1, 5 г в сутки перорально в течение 4—6 недель (возможно до 8 недель) - орнидазол 0,
5 г в сутки перорально в течение 10 дней.
3. Системные ретиноиды (при тяжелой,
Перед назначением препарата и на протяжении всего курса лечения обязателен ежемесячный контроль биохимических показателей крови (общий билирубин,
4. Ангиостабилизирующие средства :
- белладонны алкалоиды + фенобарбитал + эрготамин по 1 таблетке перорально 2 раза в сутки в течение 4 недель (при эритемато-телеангиэктатической розацеа лицам в возрасте старше 40 лет с частыми обострениями заболевания,
у которых базовый кровоток в области розацеа и непораженной кожи лица изначально выше нормальных показателей) - ксантинола никотинат 300 мг перорально 2 раза в сутки в течение 4 недель (при эритемато-телеангиэктатической розацеа лицам моложе 40 лет,
у которых отмечается выраженный прирост показателей кровотока).
Наружная терапия
1. Метронидазол :метронидазол,
2. Азелаиновая кислота :азелаиновую кислоту,
3.Антибактериальные препараты : клиндамицина фосфат,
4.Топические ингибиторы кальциневрина
- Такролимус при папуло-пустулезной розацеа приводит к уменьшению эритемы,
но не папуло-пустулезных высыпаний: 0, 03% или 0, 1% такролимус в виде мази, а также 1% пимекролимус в виде крема эффективны при стероидной зависимости:такролимус, мазь 0, 03%, 0, 1% наносят тонким слоем на пораженные участки кожи. Лечение необходимо начинать с применения мази 0, 1% 2 раза в сутки и продолжать до полного очищения очагов поражения. По мере улучшения состояния кожи уменьшают частоту нанесения мази или переходят на использование мази 0, 03%. Как правило, улучшение наблюдается в течение одной недели с момента начала терапии. В случае повторного возникновения симптомов заболевания следует возобновить лечение с использованием мази 0, 1% 2 раза в сутки. По мере улучшения состояния кожи следует снизить частоту применения препарата либо использовать мазь 0, 03%. Если признаки улучшения на фоне терапии отсутствуют в течение двух недель, следует рассмотреть вопрос о смене терапевтической тактики - Пимекролимус,
крем 1%. Крем наносят тонким слоем на пораженную поверхность 2 раза в сутки и осторожно втирают до полного впитывания.Смягчающие средства можно применять сразу после нанесения крема.Однако после водных процедур смягчающие средства следует применятьперед нанесением крема.
5.Бензоилпероксид : бензоилпероксид,
6.Топические ретиноиды :адапален,
7.Бримонидин: Мирвазо (MIRVASO®) гель.Показанием является эритематозная стадия розацеа,
8.Ивермектин: Солантра 1% крем.Назначается при папуло-пустулезной стадии розацеа.Наносится один раз в сутки на кожу каждой из пяти зон лица: лоб,
Немедикаментозная терапия
В терапии розацеа используются источники некогерентного интенсивного светового излучения (IPL) и диодные,
Поддерживающая терапия розацеа
Учитывая то,
Лечение беременных
Рекомендуется наружное применение азелаиновой кислоты в комбинации с топическим эритромицином,
Профилактика
Профилактика обострений розацеа заключается в ограничении/исключении воздействия триггерных факторов: метеорологических факторов,
| Мирвазо и Солантра - два новых препаратов для лечения розацеа |
| Пиодермия лица (pyoderma faciale) |
| Розацеа-акне-периоральный дерматит : дифференциальный диагноз |
| Калькулятор расчета индекса тяжести розацеа (RSI) |
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|