 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Формирование рубцовой ткани представляет собой физиологический ответ на повреждение кожных покровов и слизистых оболочек. Однако изменение метаболизма внеклеточного матрикса (дисбаланс между его разрушением и синтезом) может привести к чрезмерному рубцеванию и образованию келоидных и гипертрофических рубцов.
Заживление ран и,
Ключевую роль в формировании келоидного рубца играют аномальные фибробласты и трансформирующий фактор роста - β1 . Кроме того,
В развитии гипертрофических рубцов основную роль играет нарушение метаболизма внеклеточного матрикса вновь синтезированной соединительной ткани: гиперпродукция и нарушение процессов ремоделирования межклеточного матрикса с повышенной экспрессией коллагена I и III типов. Кроме того,
Официальные показатели заболеваемости и распространенности келоидных и гипертрофических рубцов отсутствуют. По данным современных исследований,
Общепринятой классификации не существует.
Различают следующие клинические формы рубцов :
- нормотрофические рубцы;
- атрофические рубцы;
- гипертрофические рубцы:
- линейные гипертрофические рубцы;
- широко распространяющиеся гипертрофические рубцы;
- келоидные рубцы:
- малые келоидные рубцы;
- крупные келоидные рубцы.
Также выделяют стабильные (зрелые) и нестабильные (незрелые) рубцы.
Нормотрофические рубцы
 Нормотрофические рубцы по величине и очертаниям соответствуют предшествовавшему дефекту кожного покрова. Окраска вначале красная или розовая, Нормотрофические рубцы по величине и очертаниям соответствуют предшествовавшему дефекту кожного покрова. Окраска вначале красная или розовая, |
Атрофические рубцы
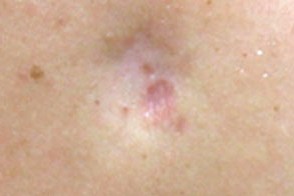 Атрофические рубцы на ощупь представляются мягкими, Атрофические рубцы на ощупь представляются мягкими, |
Келоидные рубцы
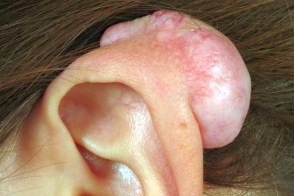 Представляют собой четко очерченные плотные узлы или бляшки, Представляют собой четко очерченные плотные узлы или бляшки,По мере роста по типу псевдоопухоли с деформацией очага они выходят за границы первоначальной раны, |
Гипертрофические рубцы
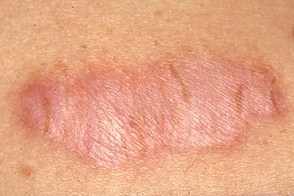 Представляют собой узлы куполообразной формы или бляшки различных размеров (от мелких до очень крупных), Представляют собой узлы куполообразной формы или бляшки различных размеров (от мелких до очень крупных), |
Диагноз заболевания устанавливается на основании клинической картины,
| Келоидный рубец | Гипертрофический рубец |
| Инфильтрирующий рост за пределы исходного повреждения | Рост в пределах исходного повреждения |
| Спонтанные или посттравматические | Только посттравматические |
|
Преобладающие
анатомические области (мочки ушей, |
Нет
преобладающих анатомических областей (но обычно локализуются на разгибательных поверхностях
суставов или в областях, |
|
Появляются
через 3 месяца или позже после повреждения ткани, |
Появляются
в течение первого месяца после повреждения ткани, |
| Не связаны с контрактурами | Ассоциированы с контрактурами |
| Зуд и выраженная болезненность | Субъективные ощущения наблюдаются редко |
| IV фототип кожи и выше | Нет связи с фототипом кожи |
|
Генетическая
предрасположенность (аутосомно-доминантное наследование, |
Нет генетической предрасположенности |
| Толстые коллагеновые волокна | Тонкие коллагеновые волокна |
| Отсутствие миофибробластов и α- | Наличие миофибробластов и α- |
| Коллаген I типа > коллаген III типа | Коллаген I типа < коллаген III типа |
| Гиперэкспрессия ЦОГ -2 | Гиперэкспрессия ЦОГ -1 |
Общие замечания по терапии
Цели лечения
- стабилизация патологического процесса;
- достижение и поддержание ремиссии;
- повышение качества жизни больных:
- купирование субъективной симптоматики;
- коррекция функциональной недостаточности;
- достижение желаемого косметического результата.
Гипертрофические и келоидные рубцы являются доброкачественными поражениями кожи. Необходимость проведения терапии определяется выраженностью субъективных симптомов (например,
Ни один из доступных в настоящее время методов терапии рубцов в виде монотерапии не позволяет во всех случаях добиться редукции рубцов или улучшения функционального состояния и / или косметической ситуации. Практически во всех клинических ситуациях требуется сочетание различных методов лечения.
Алгоритмы терапии
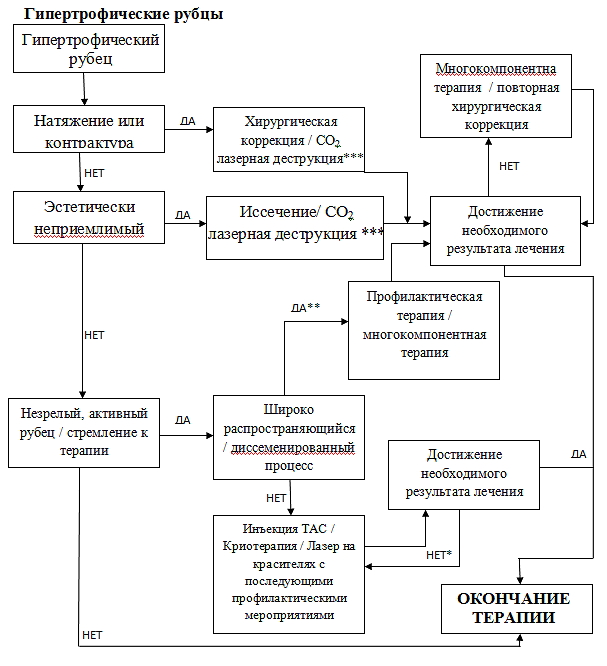
*-Коррекция терапии.
** - Часто сочетанное поражение (келоидные и гипертрофические рубцы)
*** - Необходимо последующая профилактическая терапия
Требования к результатам лечения
В зависимости от метода терапии положительная клиническая динамика (уменьшение объема рубца на 30-50%,
При отсутствии удовлетворительных результатов лечения после 3-6 процедур / 3-6 месяцев необходима модификация терапии (комбинация с другими методами / смена метода / увеличение дозы).
Медикаментозная терапия
Внутриочаговое введение глюкокортикостероидных препаратов
- триамцинолона ацетонид 1 мг на 1 см2 (не более 30 мг в сутки у взрослых лиц и 10 мг - у детей) внутриочагово (иглой 30 калибра длиной 0,
5 дюйма). Инъекции проводятся 1 раз в 3-4 недели. Общее количество инъекций индивидуально и зависит от выраженности терапевтического ответа и возможных побочных эффектов . Внутриочаговое введение триамцинолона ацетонида после хирургического иссечения рубца предотвращает рецидив . или - бетаметазона дипропионат (2 мг) + бетаметозона динатрия фосфат (5 мг): 0,
2 мл на 1 см2 внутриочаго. Очаг равномерно обкалывают, используя туберкулиновый шприц и иглу 25 калибра. Общее количество введенного в течение 1 недели препарата не должно превышать 1 мл.
Немедикаментозная терапия
Криохирургия
- Криохирургия жидким азотом приводит к полной или частичной редукции 60-75% келоидных рубцов после,
по меньшей мере, трех сессий. Основными побочными эффектами криохирургии являются гипопигментация, образование пузырей и замедленное заживление . - Сочетание криохирургии жидким азотом и инъекций глюкокортикостероидных препаратов,
имеет синергетический эффект за счет более равномерного распределения препарата в результате межклеточного отека ткани рубца после низкотемпературного воздействия. - Обработка рубца может проводится методом открытого криораспыления либо контактным методом с использованием криозонда. Длительность экспозиции - не менее 30 секунд; частота применения - 1 раз в 3-4 недели,
количество процедур - индивидуально, но не менее 3.
Лазерное воздействие.
- Лазер на основе диоксида углерода.Обработка рубца СО2 лазером может проводится в тотальном или фракционном режимах. После тотальной абляции келоидного рубца СО2 лазером в качестве монотерапии рецидив наблюдается в 90% случаев,
поэтому данный вид лечения не может быть рекомендован в виде монотерапии. Использование фракционных режимов лазерного воздействия позволяет снизить количество рецидивов. - Пульсирующий лазер на красителях.Пульсирующий лазер на красителях (PDL) генерирует излучение с длиной волны 585 нм,
что соответствует пику поглощения гемоглобина эритроцитов в кровеносных сосудах. Кроме прямого сосудистого воздействия PDL уменьшает индукцию трансформирующего фактора роста-β1 (TGF-β1) и гиперэкспрессию матриксных металлопротеиназ (MMP) в тканях келоида. В большинстве случаев использование PDL оказывает положительное воздействие на ткань рубца в виде размягчения, уменьшения интенсивности эритемы и высоты стояния.
Хирургическое иссечение.
Хирургическая коррекция рубцовых изменений сопровождается рецидивом в 50-100% случаев,
Лучевая терапия.
Лучевая терапия применяется в качестве монотерапии или дополнения к хирургическому иссечению. Хирургическая коррекция в течение 24 часов после лучевой терапии считается наиболее эффективным подходом для лечения келоидных рубцов,
Профилактика
Лицам,
- Для ран с высоким риском развития рубцов,
предпочтительно использовать продукты на основе силикона. Силиконовый гель или пластины следует наносить после того, как разрез или рана эпителизируется и продолжать в течение по крайней мере 1 месяца. Для силиконового геля, рекомендовано как минимум 12-часовое ежедневное использование или, если возможно, непрерывное 24-часовое использование с гигиенической обработкой дважды в день. Использование силиконового геля может быть предпочтительным, при обширной площади поражения, при использовании на их в области лица, для лиц, проживающих в жарком и влажном климате. - Для пациентов со средней степенью риска развития рубцов возможно использование силиконового геля или пластин (предпочтительно),
гипоаллергенной микропористой ленты. - Пациентам с низким риском развития рубцов следует рекомендовать соблюдать стандартные гигиенические процедуры. Если пациент выражает озабоченность в связи с возможностью формирования рубца,
он может применять силиконовый гель. - Дополнительной общей профилактической мерой является исключение воздействия солнечных лучей и использование солнцезащитных кремов с максимальным коэффициентом защиты от солнца (SPF> 50) до созревания рубца.
Как правило,
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|