 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Распространенность себорейного дерматита в мире составляет 1–3% среди взрослых и 50-70% среди детей первых 3 месяцев жизни. Мужчины страдают чаще,
Этиология и патогенез неясны. Развитию заболевания способствуют активизация липофильного дрожжевого гриба Malassezia spp.,
Заболевание часто наблюдается у ВИЧ-инфицированных лиц (30% - 83%),
Также себорейный дерматит ассоциируется с неврологическими расстройствами и психическими заболеваниями,
Кроме того,
- L21 Себорейный дерматит
- L21.0 Себорея головы
- "Чепчик младенца"
- L21.1 Себорейный детский дерматит
- L21.8 Другой себорейный дерматит
- L21.9 Себорейный дерматит неуточненный
К клиническим формам относят:
- Себорейный дерматит взрослых:
- волосистой части головы
- лица
- периназальной области
- себорейный блефарит
- наружного слухового прохода
- туловища
- складок (интертригинозный)
- аногенитальный
- генерализованная форма
- Себорейный дерматит детей:
- волосистой части головы («чепчик новорожденного»)
- туловища
- болезнь Лейнера.
Себорейный дерматит волосистой части головы
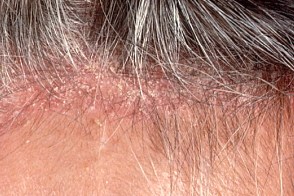 У взрослых лиц на коже волосистой части головы одним из самых ранних признаков заболевания может быть перхоть (Dandruff, У взрослых лиц на коже волосистой части головы одним из самых ранних признаков заболевания может быть перхоть (Dandruff,Другими клиническим формами себорейного дерматита на волосистой части головы являются округлые, В тяжелых случаях вся поверхность волосистой части головы покрыта жирными сероватыми корками, |
Себорейный дерматит лица
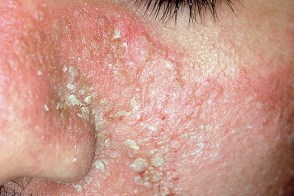 На лице высыпания локализуются в области скул, На лице высыпания локализуются в области скул,Односторонняя локализация пятен себорейного дерматита на лице может возникать при одностороннем нарушении иннервации или при инсульте. |
Периназальный себорейный дерматит
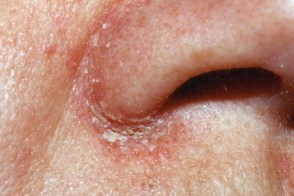 Является разновидностью себорейного дерматита лица, Является разновидностью себорейного дерматита лица, |
Себорейный блефарит
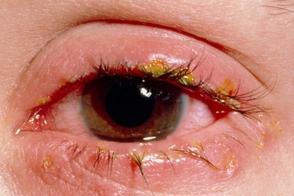 Поражение глаз при себорейном дерматите характеризуется блефаритом, Поражение глаз при себорейном дерматите характеризуется блефаритом, |
Себорейный дерматит наружного слухового прохода
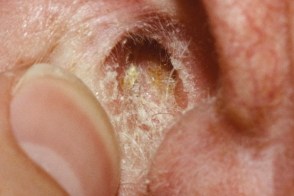 В этой области себорейный дерматит имеет сходство с наружным отитом. Клинически он проявляется в виде эритемы, В этой области себорейный дерматит имеет сходство с наружным отитом. Клинически он проявляется в виде эритемы, |
Себорейный дерматит туловища
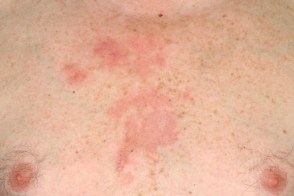 На туловище и конечностях высыпания представлены овальной, На туловище и конечностях высыпания представлены овальной, |
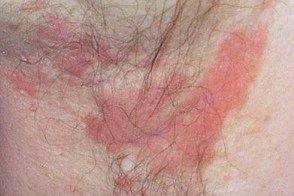
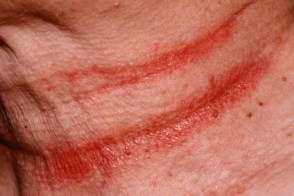
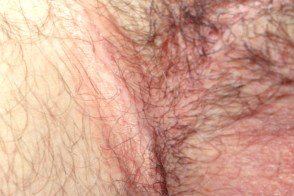
Интертригинозный себорейный дерматит
Поражаются интертригинозные области,
- Эритема,
отек и болезненные трещины часто появляются в заушных областях и на коже под ушными раковинами - В подмышечных складках высыпания возникают в центре,
постепенно распространяясь на окружающую кожу. Поражение захватывает обе складки. Клинически они имеют вид шелушащейся эритемы или представлены сливающимися корками и трещинами.Себорейный дерматит в подмышечных складках имеет выраженное сходство с аллергическим дерматитом от дезодорантов, но отличается от дерматита, вызываемого предметами одежды (последний локализуется по периферии складки и щадит центр). - Себорейный дерматит в паховых и межъягодичной складках имеет выраженное сходство с дерматомикозами или кандидозом,
иногда с инвертным псориазом. В этих складках нередко отмечается сочетание псориаза и себорейного дерматита (себопсориаз)
В складках кожи часто возникают эритема,
 |
 |
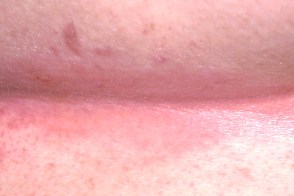 |
| Подмышки | Складки шеи | Субмаммарная область |
 |
 |
 |
| Паховые складки | Заушные складки | Пупок |
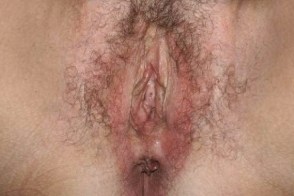
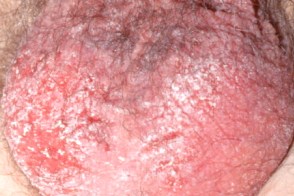
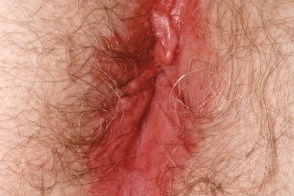
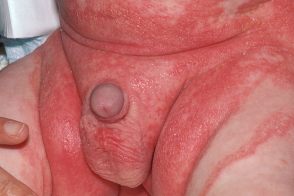
Аногенитальный себорейный дерматит
В редких случаях может поражаться аногенитальная область :половой член,вульва,перианальная область,мошонка и лобок.Отличительная черта - минимальное шелушение элементов и наличие папулезных элементов.Трудно отличать от генитального псориаза.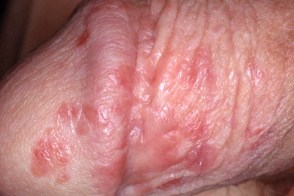 |
 |
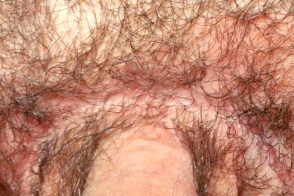 |
| Половой член | Вульва | Лобок |
 |
 |
|
| Мошонка | Перианальная область |
Генерализованный себорейный дерматит
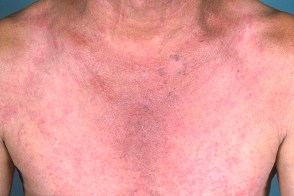 Характеризуется распространенным процессом с поражением нескольких областей тела.У взрослых пациентов генерализованный себорейный дерматит нередко сочетается с лимфаденопатиями и может напоминать грибовидный микоз. Характеризуется распространенным процессом с поражением нескольких областей тела.У взрослых пациентов генерализованный себорейный дерматит нередко сочетается с лимфаденопатиями и может напоминать грибовидный микоз.
Себорейный дерматит может сочетаться или ухудшаться при некоторых системных заболеваниях.Болезнь Паркинсона нередко сочетается с тяжелым рефрактерным себорейным дерматитом лица и волосистой части головы. Тяжелые, |
Чепчик новорожденного (гнейс)
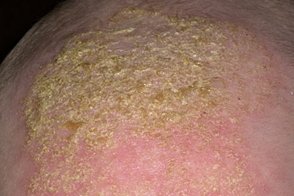 Известен также как себорейный дерматит волосистой части новорожденных, Известен также как себорейный дерматит волосистой части новорожденных,В некоторых случаях
при плохом уходе чешуйки
располагаются на гиперемированной отечной коже, |
Себорейный дерматит грудных детей
 Развивается на 1-м месяце жизни, Развивается на 1-м месяце жизни,Процесс средней тяжести выходит за границы кожных складок, При тяжелой форме поражено не менее 2/3 кожного покрова, |
Десквамативная эритродермия Лейнера-Муссу
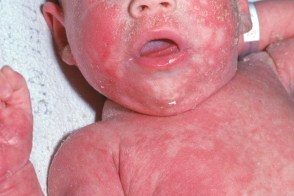 Слияние очагов, Слияние очагов,Заболевание, Жирные чешуйки желтого цвета на волосистой части головы (гнейс) распространяются на область бровей, Общее состояние больных тяжелое. Поражение кожи сочетается с диспепсическими расстройствами (частый жидкий стул, |
Диагноз себорейного дерматита обычно не вызывает затруднений и основывается на данных характерной клинической картины,
Гистологическое исследование
При гистологическом исследовании отмечают периваскулярный инфильтрат из лимфоцитов и гистиоцитов,
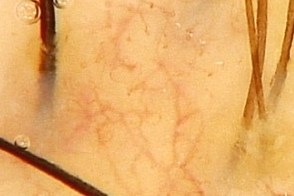
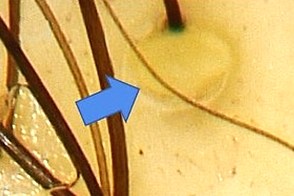
Дерматоскопия
 Дермоскопия показывает желтые чешуйки, Дермоскопия показывает желтые чешуйки, |
 |
 |
 |
|
сосуды в виде отцветшего одуванчика |
сосуды в виде цветущей вишни |
внутрифолликулярный желтые включения |
Взрослые
- Псориаз
- высыпания обычно ярко-розового или насыщенно красного цвета,
значительно утолщены, с выраженным шелушением серо-белого цвета - имеются положительные признаки феномена стеаринового пятна,
терминальной пленки и точечного кровотечения - могут наблюдаться точечные углубления ногтевых пластинок.
- псориаз может сочетаться с себорейным дерматитом,
особенно на волосистой части головы, в области лица и в зонах кожных складок. - Себорейная пузырчатка
- имеются поражения слизистых оболочек
- положительный симптом Никольского
- клетки Тцанка,
- отложения IgG вдоль дермо-эпидермальной границы.
- Листовидная пузырчатка
- подтверждается биопсией кожи с иммунофлуоресценцией
- При подозрении на аллергический контактный дерматит требуется проведение накожных тестов.
- Дерматофития лица
- имеет тенденцию к пятнам кольцевидной формы
- диагноз подтверждается исследованием с гидроксидом калия.
- Дерматофитии волосистой части головы,
туловища - необходимо провести микроскопическое исследование для обнаружения элементов гриба.
- Красная волчанка
- часто дает вспышку при инсоляции
- диагноз подтверждается с помощью биопсии кожи.
- Периоральный (околоротовой) дерматит
- эритематозные папулы и пустулы,
расположенные вокруг рта, носа или глаз - в анамнезе может быть указание на применение глюкокортикоидов на пораженных участках
- Розацеа
- обычно поражено только лицо.
- папулопустулы и телеангиэктазии на скулах,
носу и периоральной области с небольшой десквамацией. - периодические приливы
- Акнеформные дерматозы
- Розовый лишай
- резкое начало
- появление материнской бляшки
- разрешение в течение нескольких недель
- Вторичный сифилис
- периферическая лимфоаденопатия
- поражения слизистой оболочки
- макулы-папулы на ладонях и подошвах
- серологические тесты,
такие как VDRL / RPR, FTA-ABS подтверждают диагноз. - Бляшечный парапсориаз
- Демодекоз
Грудные дети
- Атопический дерматит
- часто трудно отличить от себорейного дерматита.
- в грудном возрасте очаги поражения имеют тенденцию к поражению сгибательных поверхностей,
особенно в области подгузников и подмышечной впадины - диагноз подкрепляют атопические заболевания в семейном анамнезе.
- при дифференциальной диагностике атопического дерматита у детей следует учитывать локализацию очагов поражения кожи: при атопическом дерматите высыпания располагаются в области предплечий и голеней.
- результаты аллергических проб,
а также высокий уровень иммуноглобулина Е свидетельствуют в пользу атопического дерматита. - Чесотка
- папулы,
пустулы, ходы и везикулы - диагноз подтверждается микроскопией масляных (минеральное масло) препаратов,
приготовленных из соскобов с очагов поражения - высыпания на ладонях,
стопах и наружных половых органах - Гистиоцитоз из клеток Лангерганса
- эритематозные желтые или коричневые шелушащиеся папулы
- часто имеются петехии
- часто имеется лимфаденопатия
- диагноз подтверждается биопсией очага поражения
- Псориаз
- склонность к образованию четко отграниченных бляшек с плотно прилегающими сухими чешуйками
- Волчаночный синдром (неонатальная красная волчанка)
- кольцевидные эритематозные бляшки на открытых участках тела,
особенно на лбу и вокруг глаз - шелушение минимально,
может присутствовать атрофия - имеются антитела к Ro,
La или U1RNP - возможная врожденная атриовентрикулярная блокада
Общие замечания по терапии
- Выбор тактики лечения зависит от степени выраженности клинических проявлений,
длительности заболевания, сведений об эффективности ранее проводимой терапии. - Заболевание требует регулярного лечения с использованием системной и топической терапии на протяжения длительного времени.
- Для наружного лечения применяются средства,
обладающие противовоспалительным, противозудным, противогрибковым, а в случае вторичного инфицирования – антибактериальным и антисептическим действием. - В острой стадии процесса при выраженном зуде,
нарушениях сна целесообразно применение антигистаминных препаратов и седативных средств.
Цели лечения
- регресс высыпаний;
- элиминация грибковой инфекции;
- профилактика вторичной инфекции;
- устранение зуда.
Показания к госпитализации. болезнь Лейнера
Требования к результатам лечения
- улучшение общего состояния больного;
- уменьшение выраженности воспаления;
- прекращение экссудации и зуда.
Методов профилактики не существует.
Наружное лечение
1.Топические глюкокортикостероидные препараты
При выраженном воспалении с гиперемией,
- бетаметазона валерат 0,
1%, крем, мазь, 1 раз в сутки наружно в течение 7–14 дней или - бетаметазона дипропионат 0,
025%, крем, мазь, 1 раз в сутки наружно в течение 7–14 дней или - гидрокортизона бутират 0,
1%, крем, мазь, 2 раза в сутки наружно в течение 7–14 дней или - метилпреднизолона ацепонат 0,
1%, крем, мазь, наружно 1 раз в сутки в течение 7–14 дней или - мометазона фуроат 0,
1%, крем, мазь, 1 раз в сутки наружно в течение 7–14 дней
2.Чтобы избежать риска развития нежелательных явлений,
- пиритион цинка 0,
2% аэрозоль, крем 2 раза в сутки наружно в течение 10–14 дней, шампунь – 3 раза в неделю в течение 2 недель, далее – при необходимости . - такролимус 0,
03%, 0, 1% мазь, 2 раза в день до 6 недель, поддерживающая терапия - 2 раза в неделю при необходимости - пимекролимус 1% крем,
2 раза в день до 6 недель, поддерживающая терапия - 2 раза в неделю при необходимости .
3.Противовоспалительные средства для местного применения (в виде примочек):
- резорцинол,
1% раствор 1–2 раза в сутки наружно в течение 4–7 дней или - борная кислота,
2% раствор 1–2 раза в сутки наружно в течение 4–7 дней или - калия перманганат,
0, 01–0, 1% раствор 1–2 раза в сутки наружно в течение 4–7 дней .
4.В качестве антисептических средств наружно используют 1–2% спиртовые растворы анилиновых красителей (бриллиантовый зеленый,
5.Топические противогрибковые препараты
Для лечения могут применяться кетоконазол,
6.При присоединении вторичной инфекции используют мази или,
- окситетрациклина гидрохлорид/гидрокортизона ацетат,
аэрозоль, 2 раза в сутки наружно в течение 7–14 дней или - окситетрациклина гидрохлорид/гидрокортизона ацетат,
мазь, 2 раза в сутки наружно в течение 7–14 дней или - гидрокортизон+неомицин+натамицин,
крем/мазь, 2–4 раза в сутки наружно в течение 7–14 дней или - триамцинолона ацетонид/тетрациклина гидрохлорид,
аэрозоль, 2 раза в сутки наружно в течение 7–14 дней или - гидрокортизон + фузидиевая кислота,
крем, 2 раза в сутки наружно в течение 7–14 дней.
В дальнейшем используют глюкокортикостероидные препараты со слабой и средней степенью противовоспалительной активности и пасты,
Системное лечение
1.При выраженном зуде - антигистаминные препараты :
- акривастин 8 мг перорально 2 раза в сутки в течение 14–20 дней или
- лоратадин10 мг перорально 1 раз в сутки в течение 10–20 дней или
- фексофенадин 120–180 мг перорально 1 раз в сутки в течение 10–20 дней или
- терфенадин 60 мг перорально 1–2 раза в сутки в течение 10–20 дней или
- цетиризин 4 мг перорально 2 раза в сутки в течение 10–20 дней.
2.При наличии экссудации рекомендовано применение:
- кальция глюконата,
раствор для инъекций 10% 10 мл внутримышечно 1 раз в сутки в течение 10 дней или - кальция пантотената 100 мг перорально 3 раза в сутки в течение 10–20 дней.
Немедикаментозная терапия
Селективная фототерапия 20–25 процедур 4–5 раз в неделю .
Особые ситуации
Тактика терапии у детей включает удаление корок,
При легкой форме себорейного дерматита достаточно проведения наружного лечения дезинфицирующими,
При тяжелой и среднетяжелой формах применяется комплексное лечение с использованием коротких курсов антибактериальных препаратов (ампициллин,
Тактика при отсутствии эффекта от лечения
При тяжелой форме течения или резистентности к наружной терапии возможно назначение пероральных антимикотических препаратов.
- итраконазол 200 мг перорально 1 раз в сутки в течение первой недели лечения,
затем 200 мг перорально 1 раз в сутки в течение первых 2 дней последующих 2–11 месяцев лечения или - тербинафин 250 мг перорально 1 раз в сутки непрерывно в течение 4–6 недель или 12 дней в месяц непрерывно в течение 3 месяцев или
- флуконазол 50 мг перорально 1 раз в сутки в течение 2 недель или 200–300 мг 1 раз в неделю в течение 2–4 недель или
- кетоконазол 200 мг перорально 1 раз в сутки в течение 4 недель.
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|