| запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Синдром Сезари составляет менее чем 5% от всех первичных кожных лимфом. Болеют преимущественно люди пожилого возраста с преобладанием пациентов мужского пола,
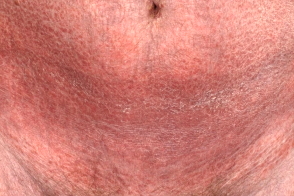
Характерным клиническим признаком синдрома является быстро развивающаяся эксфолиативная эритродермия в результате слияния ранее сформировавшихся экземоподобных или эритематозно-сквамозных очагов. Часто вовлекается весь кожный покров,
У некоторых больных обнаруживаются четко отграниченные островки нормальной кожи. Часто развиваются дисхромия и пойкилодермия. Зуд почти всегда тяжелый,
Часто наблюдается ладонно-подошвенная кератодермия с глубокими болезненными трещинами. Ногти утолщенные,
Больные с синдромом Сезари восприимчивы к различным инфекциям,
Критерии диагностики синдрома Сезари ( ISCL,EORTC)
- отсутствие предшествующего грибовидного микоза;
- генерализованная эритродермия (диффузная эритема,
покрывающая не менее 80% поверхности тела с/без шелушения); - наличие в крови доминантного клона Т-лимфоцитов (определяется припомощи ПЦР или Southern blot);
- наличие одного или более следующих признаков:
- абсолютное количество клеток Сезари в крови > 1000 клеток/мм3;
- повышено содержание Cd3+ или Cd4+ клеток периферической крови с коэффициентом отношения CD4/CD8 > 10 (определяется при помощипроточной цитометрии);
- повышено содержание CD4+ клеток периферической крови с аберрантным иммунофенотипом,
включающим отсутствие экспрессии CD7 (> 40%CD4+ CD7- клеток) или CD26 (> 30% CD4+ CD26- клеток).
Гистологическое,
Анализ крови
У многих больных обнаруживаются лейкоцитоз (10 000-30 000),
Клетки Сезари иногда встречаются при доброкачественных дерматозах,
Гистологическое исследование
В верхних слоях дермы — плотные инфильтраты из лимфоцитов,
В лимфоузлах — неспецифическая воспалительная реакция (дерматопатический лимфаденит) или диффузная инфильтрация клетками Сезари,
Иммуногистохимия и иммунофенотипирование с помощью проточной цитометрии: клетки Сезари несут маркер Т-лимфоцитов CD4. Анализ перестроек генов,
Стадирование и план обследования
Стадирование проводится согласно пересмотренной TNM-классификации,
Рекомендован следующий план обследования:
- при наличии узлов - определение их общего количества,
размеров наибольшего узла и вовлеченных областей кожи; - идентификация пальпируемых лимфатических узлов и органомегалиипри физикальном осмотре;
- определение абсолютного количества клеток Сезари в крови,
проточнаяцитометрия (включая CD4+ CD7- и CD4+ CD26-), определение реаранжировки гена ТКР в крови; - клинический и биохимический анализ крови (ЛДГ,
мочевая кислота(маркеры агрессивного течения заболевания), печеночные ферменты); - определение маркеров вируса гепатита В (HbsAg,
anti-HbcAg, anti-HbsAg), гепатита С, ВИЧ и HTLV-1; - УЗИ периферических лимфатических узлов;
- компьютерная томография органов грудной клетки,
брюшной полостии малого таза; - биопсия кожи (гистологическое исследование,
иммуногистохимическоеисследование, включающее следующие маркеры: CD2, CD3, CD4, CD5, CD7, CD8, CD20, CD30, определение реаранжировки гена ТКР); - биопсия лимфатических узлов > 1,
5 см в диаметре и/или с плотной неравномерной консистенцией (гистологическое исследование, проточнаяцитометрия, определение реаранжировки гена ТКР); - трепанобиопсия костного мозга .
Дополнительно может использоваться магнитно-резонансная и позитронно-эмиссионная томография.
- Выполняется врачами-специалистами с хирургической специализацией. При выявлении специфического поражения лимфатических узлов пациент передается для дальнейшего ведения и лечения гематоонкологам.
- Выполняется врачами-специалистами,
владеющими методикой забора трепано-биоптата костного мозга (хирургами или гематоонкологами). При выявлении специфического поражения костного мозга пациент передается для дальнейшего веденияи лечения гематоонкологам.
Синдром Сезари необходимо дифференцировать от других видов эритродермических кожных Т-клеточных лимфом и эритродермий другой этиологии:
- эритродермическая форма грибовидного микоза (Э-ГМ): эритродермическая кожная Т-клеточная лимфома,
развившаяся на фоне течения грибовидного микоза с отсутствием вовлечения крови. При развитии поражения крови и наличии выше перечисленных диагностических критериев такие случаи рекомендовано обозначать как «синдром Сезари с предшествующим грибовидном микозом», или «вторичный синдром Сезари»; - эритродермическая кожная Т-клеточная лимфома,
другая: случаи, которые не удовлетворяют диагностическим критериям СС и Э-ГМ; - доброкачественные воспалительные дерматозы,
характеризующиеся эритродермией и повышением количества клеток Сезари в периферической крови (например, актинический ретикулоид или синдром лекарственно-индуцированной псевдолимфомы). Если абсолютное количество клеток Сезари в крови > 1000 клеток/мм3 или коэффициент отношения CD4/CD8 > 10, такие случаи рекомендовано обозначать как «псевдо-синдром Сезари».
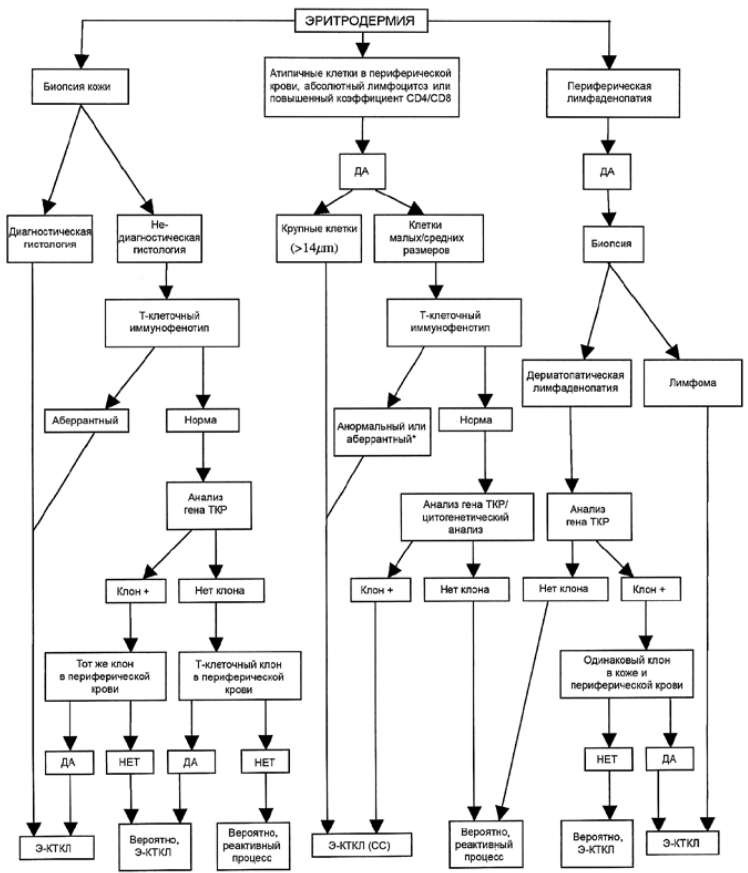
Алгоритм дифференциальной диагностики эритродермической кожной Т-клеточной лимфомы,
ТКР - Т-клеточный рецептор
Э-КТКЛ - эритродермическая кожная Т-клеточная лимфома
* Анормальный фенотип: повышенная популяция CD4+ клеток в периферической крови; аберрантный фенотип: отсутствие экспрессии CD7 (> 40% CD4+ CD7- клеток) или CD26 (> 30% CD4+ CD26- клеток)
Общие замечания по терапии
Цели лечения - достижение полной (частичной) ремиссии с последующим контролем течения заболевания.
Различными исследованиями было показано,
- возраст пациента;
- повышение уровня ЛДГ в крови;
- поражение лимфатических узлов;
- степень тяжести вовлечения крови.
Выбор вида терапии должен базироваться на определении степени тяжести заболевания (учитываются степень инфильтрации кожи,
- по возможности избегать подавления иммунного ответа,
назначение иммуномодулирующей терапии является предпочтительным; - проведение комбинированной или мультимодальной (например,
сочетание системной иммуномодулирующей и наружной) терапии приводитк более эффективным результатам, чем проведение любой монотерапии; - своевременная диагностика и лечение инфекционных осложнений (иногда даже при отсутствии клинических признаков инфекционного процесса на коже) приводят к улучшению состояния пациента;
- большое значение имеет лечение зуда,
значительно снижающего качество жизни.
Из-за выраженной гетерогенности и низкой распространенности заболевания количество контролируемых клинических исследований невелико,
Критерии эффективности лечения
Используются критерии ответа на лечение,
Терапия первой линии
Виды комбинированной терапии,
| Комбинация | |
| системной терапии | наружной терапии |
| IFN-a | ПУВА |
| Метотрексат | Топические глюкокортикостероидные препараты |
| ЭКФ | ТОК |
| IFN-a | ТОК |
| Комбинация | |
| системной терапии | системной терапии |
| ЭКФ | IFN-a |
| ЭКФ | Метотрексат |
| IFN-a | Метотрексат |
- Наиболее эффективным методом лечения первой линии на настоящеевремя у пациентов с СС является экстракорпоральный фотоферез (ЭКФ) -сочетание лейкафереза и облучения лейкоцитов,
предварительно обработанных фотосенсибилизатором (8-метоксипсораленом), ультрафиолетовымсветом диапазона А (320-400 нм) .Перед проведением ЭКФ необходимо определить циркулирующий клон Т-лимфоцитов в крови. ЭКФ не показан пациентам с поражением лимфатических узлов и висцеральных органов. Сеансы проводятся один раз в день в течение 2 дней с 4-недельным перерывом. Преимуществами метода ЭКФ являются его хорошая переносимость больными и отсутствие выраженныхпобочных явлений. Для устранения отрицательного воздействия на организм фотоокисленных продуктов в период проведения фотофереза рекомендуется назначение антиоксидантов (токоферола, бета-каротина, селена). - Интерферон-а-2а (IFN-a-2a) 9-18 млн МЕ ежедневно в течение 3 месяцев,
затем 3 раза в неделю. При непереносимости высоких доз назначается 3-6 млн МЕ ежедневно или 3 раза в неделю. - Метотрексат < 100 мг в неделю может назначаться как монотерапия приотсутствии возможностей проведения других видов лечения.
Терапия второй линии
Терапия второй линии применяется при отсутствии ответа на лечение,
- Хлорамбуцил в сочетании с системными глюкокортикостероидными препаратами: хлорамбуцил 2-12 мг в сутки + преднизолон 20 мг в сутки. Лечение проводят до достижения полного контроля (отсутствия признаков дальнейшего прогрессирования) или до появления признаков неприемлемой токсичности.Основным побочным эффектом является лейкопения,
к ранним побочным эффектам относятся миело- и иммуносупрессия, гиперурикемия, к отсроченным - аменорея, инфертильность, интерстициальный фиброз легких, цистит, гепатотоксичность, периферическая нейропатия. - Пегилированный липосомальный доксорубицин 20-30 мг/м2 внутривенно каждые 2-4 недели.
- Вориностат 400 мг перорально ежедневно. Из побочных эффектов встречаются тромбоцитопения,
анемия, анорексия, тошнота, мышечные спазмы. Лечение проводят до достижения полного контроля (отсутствия признаков дальнейшего прогрессирования) или до появления признаков неприемлемой токсичности. - Гемцитабин 1200 мг/м2 в 1-й,
8-й и 15-й дни 28-дневного цикла (3-6 курсов) .Препарат хорошо переносится, из побочных эффектов наблюдаются нейтропения, тромбоцитопения и анемия. - Флударабин 25 мг/м2 каждые 3-4 недели + циклофосфамид 250 мг/м2 в сутки 3 дня 1 раз в месяц в течение 3-6 месяцев .
- Аллогенная трансплантация гемопоэтических стволовых клеток можетрассматриваться как потенциально возможный вид лечения у пациентов с агрессивным течением и отсутствием эффекта от стандартных режимов терапии .
Адъювантная терапия
- Наружные и системные глюкокортикостероидные препараты (10-20 мг преднизолона в сутки) используются в виде поддерживающей терапии.При длительном применении их отмена обычно ассоциирована с рецидивом заболевания,
побочные эффекты включают атрофию кожи (при длительном наружном применении) и подавление функции надпочечников и/или остеопороз (при распространенной аппликации наружных или длительном приеме системных глюкокортикостероидных препаратов). - К дополнительным видам терапии относится фототерапия: ПУВА-терапия и узковолновое УФО спектра В (311 нм)
- Применение лейкафереза улучшает результаты стандартных видов терапии,
уменьшает зуд и количество клеток Сезари в крови. - Тотальное облучение кожи (ТОК) в дозе 20-40 Гр рекомендовано комбинировать с другими видами системной терапии или в виде монотерапии с паллиативными целями.
- Большое значение в ведении пациентов имеет терапия,
направленная на снижение интенсивности зуда и различных нейропатий (ощущений жжения, боли, стягивания кожи, парестезий). Для уменьшения этих ощущений используются увлажняющие кремы и антигистаминные препараты. Известно, что кожа больных избыточно колонизирована S. aureus, поэтому антибиотикотерапия приводит не только к снижению зуда, но и к улучшению течения заболевания. При выраженном зуде рекомендовано назначение габапентина - препарата, используемого для лечения нейропатических болей. Начинают с дозы 900 мг в сутки в 3 приема и постепенно увеличивают дозу до 3600 мг в сутки. Побочный эффект в виде седации позволяет пациентам нормализовать ночной сон. Для усиления снотворного эффекта в ночное время к терапии можно применять 7, 5-15 мг миртазапина на ночь.
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|