 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Частота заболевания
составляет 5–7 случаев на 100000 новорожденных. Наследование
аутосомно-доминантное с вариабельной экспрессивностью,
Установлено сцепление с локусами 9q34 (TSC1),
Обнаружена повышенная
чувствительность клеток больных туберозным склерозом к ионизирующей радиации,
Симптомы заболевания
могут проявляться с рождения,
Изменения кожи многообразны; их наблюдают примерно у 80–90% больных туберозным склерозом. Поражение кожи представлены:
- ангиофибромами и фиброматозными очагами на лице;
- околоногтевыми фибромами;
- шагреневыми бляшками;
- гипомеланотическими пятнами;
- пигментными пятнами цвета «кофе с молоком».
Вне кожные симптомы:
- фибромы полости рта;
- гипоплазия эмалии зубов.
Ангиофибромы лица
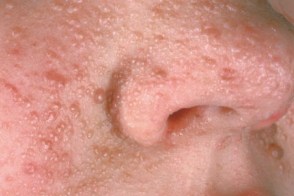 На первом году жизни появляются только у 20% больных,
На первом году жизни появляются только у 20% больных,Представляют собой множественные мелкие (1-10 мм в диаметре), Различают ангиофибромы типа Прингла (мягкая красная разновидность) наиболее типичные для заболевания и более редко встречающиеся - плотную разновидность ангиофибром (тип Аллопо–Лередда–Дарье), |
Фибромы лица
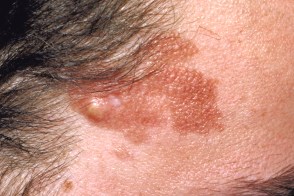 У части больных на коже лба,
У части больных на коже лба, |
Фибромы полости рта
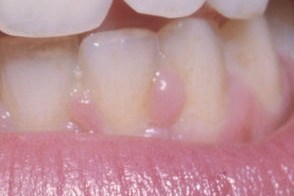 Локализуются в основном на деснах с "наползанием" на промежутки между зубов,
Локализуются в основном на деснах с "наползанием" на промежутки между зубов, |
Околоногтевые фибромы
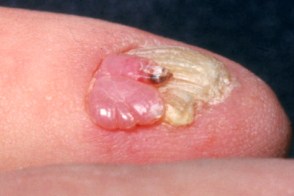 Известны также как "опухоли Коенена".
Известны также как "опухоли Коенена".Околоногтевые и реже подногтевые фибромы обычно возникают в постпубертатном возрасте, |
Шагреневидные бляшки
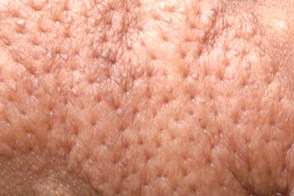 Шагреневидные бляшки развиваются в первое десятилетие жизни примерно у 20-80% ( в среднем у 40%
) больных и представляют соединительнотканные невусы. Они имеют вид плоских,
Шагреневидные бляшки развиваются в первое десятилетие жизни примерно у 20-80% ( в среднем у 40%
) больных и представляют соединительнотканные невусы. Они имеют вид плоских, |
Крупные гипопигментные пятна
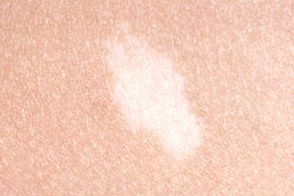 Обычно существуют с рождения и являются самым ранним кожным признаком
заболевания. Наиболее характерные из них имеют очертания листа (ясеня,
Обычно существуют с рождения и являются самым ранним кожным признаком
заболевания. Наиболее характерные из них имеют очертания листа (ясеня,Наблюдаются у 87-100 % пациентов.На первом году жизни их находят у 80% больных,
На светлой коже их видно только с помощью лампы Вуда. С
течением времени пятна могут медленно репигментироваться. Диагностическое
значение имеют только множественные элементы, |
Гипопигментные пятна в виде конфети
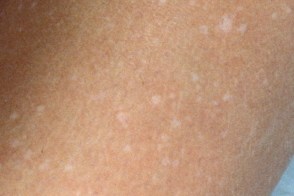 В редких случаях наблюдаются пятна в виде "конфетти" - разбросанные круглые,
В редких случаях наблюдаются пятна в виде "конфетти" - разбросанные круглые, |
Пятна цвета «кофе с молоком»
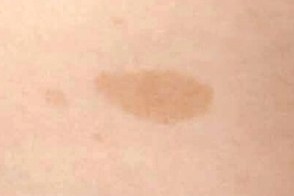 Частота обнаружения пигментных пятен цвета «кофе с молоком» не отличается от
таковой у здоровых лиц,
Частота обнаружения пигментных пятен цвета «кофе с молоком» не отличается от
таковой у здоровых лиц, |
Гипоплазия эмали зубов
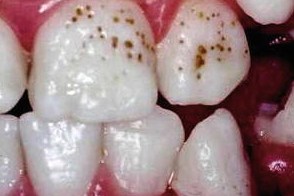 Характеризуется точкообразные вдавлениями на
зубной эмали.
Характеризуется точкообразные вдавлениями на
зубной эмали.
|
Системные проявления
- Поражения ЦНС.
- судороги в период
новорожденности
(80 %),
- эпилептические припадки (синдром Уэста,
известный как «инфантильные спазмы») — у 86% больных - субэпендимальные узлы (90 %)
- корковые бугорки (70 %)
- гигантоклеточная астроцитома.
- гидроцефалия.
- задержка умственного развития (50 %)
- Поражения глаз.
- нистагм
- факомы или гамартомы
сетчатки,
склонные к обызвествлению - серо желтые опухолевидные бляшки на сетчатке (у 50%)
- ангиоидные полосы
- гипопигментированные пятна на радужной оболочке.
- Изменения в почках
- кисты
- ангиолипомы (70 %)
- фиброаденомы
- смешанные опухоли
- Сердце
- изменения в сердечной мышце - рабдомиома (часто спонтанно подвергается обратному развитию)
- аритмии
- Изменения костной системы.
- очаги склероза
- псевдокистозные изменения
- периостальные новообразования костной ткани
- Легкие
- плевральные и легочные кисты.
- лимфангиомы.
- лимфангиомиоматоз легких (обычно возникает у взрослых женщин).
Кроме того,
Прогноз для
выздоровления неблагоприятный. При тяжелых системных изменениях высока
летальность в детском и молодом возрасте от status
epilepticus,
Выраженность кожных изменений не влияет на риск вовлечения в процесс внутренних органов.
При постановке
диагноза основываются на классической триаде признаков: ангиофибромы,
Диагностические критерии (The International Tuberous Sclerosis Consensus Conference,2012)
Большие критерии:
- Наличие трех и больше гипомеланотических пятен диаметром не менее 5 мм
- 3 и более ангиофибром или фиброматозных очагов
- Наличие 2 и более околоногтевых фибром не связанных с травмой
- Участок «шагреневой кожи» (соединительнотканный невус)
- Множественные гамартомы сетчатки
- Дисплазия горы головного мозга
- Субэпендимальные узлы
- Субэпиндимальная гигантоклеточная астроцитома
- Рабдомиома сердца
- Лимфангиолейомиоматоз
- Наличие 2 и более ангиомиолипом
Малые критерии:
- Мелкие гипопигментные пятна на коже в виде конфети
- Точечные повреждения зубной эмали (углубления) – 3 и больше;
- 2 или больше фибромы в ротовой полости
- Множественные кисты почек
- Дисхромия сетчатки
- Внепочечные гамартомы
Диагноз туберозного склероза не вызывает сомнений,
- При подозрении на туберозный склероз показаны МРТ головного мозга,
оценка нервно-психического развития, офтальмологическое обследование, ЭКГ, ЭхоКГ и УЗИ почек, что позволяет выявить большинство из возможных сопутствующих патологических состояний, при обнаружении таковых должно быть назначено соответствующее лечение. - МРТ головного мозга следует повторять с интервалом 1-3 года до достижения пациентом подросткового возраста.
- УЗИ почек следует повторять с интервалом 1-3 года.
- При наличии симптомов со стороны легких должна быть выполнена КТ органов грудной клетки (особенно у взрослых женщин,
с целью исключить лимфангиомиоматоз).
- При гистологичесом
исследовании собственно аденому сальных желез не обнаруживают. В ангиофибромах
наблюдают разрастание соединительной ткани,
пролиферацию мелких сосудов (преимущественно капиллярного типа) и расширение их просвета. Соединительнотканные невусы при туберозном склерозе представлены коллагеномами. Эпителий обычно без особенностей, но может быть изменен по типу эпидермального невуса. Дерма утолщена вследствие гипертрофии коллагеновых волокон.
- Для пренатальной диагностики туберозного склероза рекомендуют использовать данные о сцеплении с указанными локусами.
- При пренатальной диагностике возможно проведение эхокардиографии для выявления рабдомиомы сердца.
- Осмотр лампой Вуда позволяет выявить малозаметные гипопигментные пятна
Листовидные гипопигментированные пятна
- Витилиго
- Приобретенное заболевание
- Характерно полное отсутствие пигмента в очагах поражения (депигментация,
а не гипопигментация) - Очаги располагаются преимущественно на локтях,
коленях, лодыжках, бедрах, пальцах и вокруг рта - Белый лишай
- Приобретенное заболевание
- Гипопигментированные пятна не имеют четких границ,
часто покрыты чешуйками - Характерно наличие в анамнезе атопических заболеваний
- Отрубевидный лишай
- Приобретенное заболевание
- Возникает преимущественно в постпубертатном возрасте
- Очаги гипопигментации имеют четкие границы,
располагаются на туловище, плечах, шее - Очаги часто покрыты мелкими чешуйками,
могут сопровождаться зудом - Беспигментный невус
- Присутствует с рождения,
однако в течение первых месяцев и лет жизни может быть незаметен - Очаги гипопигментации имеют фестончатые очертания
- Очаги,
как правило, односторонние и не пересекают срединную линию тела - Зоны гипопигментации обычно крупнее,
чем при туберозном склерозе - Характерно расположение очагов в пределах анатомической области или сегмента
- Гипомеланоз Ито
- Присутствует с рождения,
однако в течение первых месяцев и лет жизни может быть незаметен - Зоны гипопигментации в форме полос на конечностях и завитков на туловище располагаются вдоль линий Блашко (соответствующих путям миграции клеток нервного гребешка во время эмбриогенеза)
- Частичный альбинизм (пьебалдизм)
- Характерны очаги поражения кожи с врожденным отсутствием пигментации,
расположенные в пределах одной области - При локализации очага на лице или волосистой части головы может наблюдаться полиоз (депигментация волос)
- Изредка сочетается с патологией других органов и систем (например,
с синдромом Варденбурга - Анемический невус
- Врожденное очаговое изменение кожи,
представляющее собой участок со сниженным кровотоком, бледность окраски которого напоминает гипопигментацию - При диаскопии (осмотре образования при надавливании на него предметным стеклом) на фоне обескровленной окружающей нормальной кожи исчезает
Ангиофибромы
- Угри
- Как правило,
возникают в более позднем возрасте, чем ангиофибромы - Характерно наличие комедонов (открытых,
имеющих вид черных точек, и закрытых, имеющих вид белых точек) и пустул - Характерна локализация на лбу,
грудной клетке, плечах и спине - Первые высыпания обычно ограничены «Т-зоной» (лоб,
средняя часть лица/подбородок, нос) - Контагиозный моллюск
- Обычно проявляется в виде полупрозрачных папул,
иногда с пупкообразным втяжением в центре - Очаги обычно несимметричны,
могут располагаться не только на лице, но и в других областях - Периоральный дерматит
- Обычно проявляется в виде папул,
напоминающих таковые при угревой сыпи, и мелких пустул - Также может присутствовать эритема и шелушение,
особенно в носогубных складках - Локализуется в зонах вокруг рта,
носа и глаз - Фолликулярный кератоз
- Проявляется в виде мелких папул,
красных или цвета нормальной кожи, делающих кожу шероховатой (на ощупь напоминающей наждачную бумагу) - При осмотре или пальпации вокруг устьев волосяных фолликулов обнаруживаются кератиновые пробки
- Часто локализуется на плечах,
бедрах, ягодицах (не только на лице) - Трихоэпителиома
- Сирингома
- Синдром базальноклеточных невусов
- Синдром Бирт–Хогг–Дуба
- Локус гена — 17p12–q11.2,
- Наследуется аутосомно-доминантно
- Проявляется обычно у взрослых в молодом возрасте множественными мелкими папулезными высыпаниями на коже лица и верхней части туловища.
- Опухолевидные
образования обычно телесного цвета,
плотноватой консистенции, гистологически представлены фиброфолликуломами, триходискомами, реже — ангиофибромами. - В подмышечных впадинах обнаруживают множественные папилломы
Наиболее крупные
элементы удаляют электрокоагуляцией,
Лекарственная терапия
- Тигазон (по 1мг/кг) в течении нескольких месяцев для уменьшения размера ангиофибром
- Аллостерические ингибиторы mTORC1 для лечения субэпендимальной гигантоклеточной астроцитомы,
лимфангиолейомиоматоза, ангиомиолипом, а также ангиофибром на коже лица (наружная терапия).Цитостатический эффект наблюдается только в период проведения терапии, а после ее отмены отмечается возобновление роста опухоли - Сиролимус (Рапамицин)
- Эверолимус (Афинитор)
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|