 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Согласно статистическим данным заболеваемость васкулитами кожи составляет в среднем 38 случаев на миллион,
Васкулиты в настоящее время рассматривают как полиэтиологическое заболевание. Ведущей является теория иммунокомплексного генеза васкулитов. Наиболее частой причиной развития васкулитов,
Среди экзогенных сенсибилизирующих факторов особое место отводят лекарственным средствам,
В роли провоцирующего фактора также могут выступать новообразования. В результате продукции дефектных белков клетками опухоли происходит образование иммунных комплексов. Согласно другой теории сходство антигенного состава опухоли и клеток эндотелия может приводить к продукции аутоантител .
Существенную роль в развитии васкулитов,
Васкулиты кожи часто выступают в качестве кожного синдрома при диффузных болезнях соединительной ткани (СКВ,
Рабочая классификация васкулитов кожи (О.Л. Иванов,1997 г.)
| Клинические формы | Синонимы | Основные проявления |
| I. Дермальные васкулиты | ||
|
Полиморфный дермальный васкулит: |
Синдром
Гужеро-Дюперра, |
|
|
Уртикарный тип |
Уртикарный васкулит |
Воспалительные
пятна, |
|
Геморра- |
Геморрагический
васкулит, |
Петехии, |
|
Папуло нодулярный тип |
Нодулярный дермальный аллергид Гужеро |
Воспалительные узелки
и бляшки, |
|
Папуло- некротический тип |
Некротический нодулярный дерматит Вертера-Дюмлинга |
Воспалительные
узелки с некрозом
в центре, |
|
Пустулезно- язвенный тип |
Язвенный дерматит, |
Везикулопустулы, |
|
Некротически- язвенный тип |
Молниеносная пурпура |
Геморрагические
пузыри, |
|
Полиморфный тип |
Трехсимптомный
синдром Гужеро-
Дюперра, |
Чаще сочетание
волдырей, |
|
Хроническая пигментная пурпура: |
Геморрагически-пигментные
дерматозы, |
|
|
Петехиальный тип |
Стойкая
прогрессирующая пигментная пурпура Шамберга, |
Петехии, |
|
Телеангиэктати ческий тип |
Телеангиэктатическая пурпура Майокки |
Петехии, |
|
Лихеноидный тип |
Пигментный пурпурозный лихеноидный ангиодермит Гужеро-Блюма |
Петехии, |
|
Экзематоидный тип |
Экзематоидная пурпура Дукаса- Капетанакиса |
Петехии, |
| II . Дермо-гиподермальные васкулиты | ||
| Ливедо-ангиит |
Кожная форма
узелкового периартериита, |
Ветвистое или
сетчатое ливедо, |
| III. Гиподермальные васкулиты | ||
| Узловатый васкулит: | ||
|
Острая узловатая эритема |
Отечные ярко-красные
узлы, |
|
|
Хроническая узловатая эритема |
Узловатый васкулит | Рецидивирующие узлы без выраженных общих явлений |
|
Подострая (мигрирующая) узловатая эритема |
Вариабельный
гиподермит Вилановы-
Пиньоля, |
Асимметричный
плоский узел, |
|
Узловато- язвенный васкулит |
Нодулярный
васкулит, |
Плотные узлы с
изъязвлением, |
Узловатая эритема (L52),
Современная классификация системных васкулитов
(Chapel Hill,2012 г.)
- Васкулит крупных сосудов:
- артериит Такаясу
- гигантоклеточный артериит
- Васкулит средних сосудов:
- узелковый полиартериит (УП)
- болезнь Кавасаки
- Васкулит мелких сосудов
- Васкулиты ассоциированные с антинейтрофильными цитоплазматическими антителами (АНЦА-СВ):
- микроскопический полиангиит
- гранулематоз с полиангиитом (Вегенера)
- эозинофильный гранулематоз с полиангиитом (Черджа Строс)
- Иммунокомплексные васкулиты мелких сосудов:
- заболевания,
ассоциированные с антителами к базальной мембране клубочков (анти-БМК) - криоглобулинемический васкулит
- IgA-васкулит (ШенлейнаГеноха)
- гипокомплементемический уртикарный васкулит (антиC1q-васкулит)
- Вариабельный васкулит:
- болезнь Бехчета
- синдром Когана
- Васкулит единственного органа:
- кожный лейкоцитокластический ангиит
- кожный артериит
- первичный васкулит центральной нервной системы (ЦНС)
- изолированный аортит
- другие
- Васкулит,
ассоциированный с системными заболеваниями: - люпус-васкулит
- ревматоидный васкулит
- васкулит,
ассоциированный с саркоидозом - другие
- Васкулит,
ассоциированный с определенной этиологией: - криоглобулинемический васкулит,
ассоциированный с вирусом гепатита С (HCV) - васкулит,
ассоциированный с вирусом гепатита В (HBV) - аортит,
ассоциированный с сифилисом - лекарственный иммунокомплексный васкулит
- лекарственный АНЦА-ассоциированный васкулит
- паранеопластический васкулит
- другие
Клинические проявления васкулитов кожи чрезвычайно многообразны. Однако существует ряд общих признаков,
- воспалительный характер изменений кожи;
- склонность высыпаний к отеку,
кровоизлиянию, некрозу; - симметричность поражения;
- полиморфизм высыпных элементов (обычно эволюционный);
- первичная или преимущественная локализация на нижних конечностях (в первую очередь на голенях);
- наличие сопутствующих сосудистых,
аллергических, ревматических, аутоиммунных и других системных заболеваний; - нередкая связь с предшествующей инфекцией или лекарственной непереносимостью;
- острое или периодически обостряющееся течение.
Полиморфный дермальный васкулит
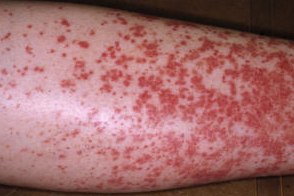
Заболевание имеет хроническое рецидивирующее течение и отличается разнообразными морфологическими проявлениями. Высыпания первоначально появляются на голенях,
В зависимости от клинической картины заболевания выделяют различные типы полиморфного дермального васкулита:
- Уртикарный тип. Как правило,
симулирует картину хронической рецидивирующей крапивницы, проявляясь волдырями различной величины, возникающими на разных участках кожного покрова. Однако, в отличие от крапивницы, волдыри при уртикарном васкулите отличаются стойкостью, сохраняясь на протяжении 1–3 суток (иногда и более длительно). Вместо выраженного зуда больные обычно испытывают жжение или чувство раздражения в коже. Высыпаниям нередко сопутствуют артралгии, иногда боли в животе, т.е. признаки системного поражения. При обследовании может быть выявлен гломерулонефрит. У больных отмечают повышение скорости оседания эритроцитов (СОЭ), гипокомплементемию, увеличение активности лактатдегидрогеназы, изменения в соотношении иммуноглобулинов. Лечение антигистаминными препаратами обычно не дает эффекта. Окончательный диагноз выставляют после патогистологического исследования кожи, при котором выявляют картину лейкоцитокластического васкулита. - Геморрагический тип дермального васкулита встречается наиболее часто. Типичное проявление этого варианта – так называемая пальпируемая пурпура – отечные геморрагические пятна различной величины,
локализующиеся обычно на голенях и тыле стоп, легко определяемые не только визуально, но и при пальпации, чем они отличаются от других пурпур. Однако первыми высыпаниями при геморрагическом типе обычно бывают мелкие отечные воспалительные пятна, напоминающие волдыри и вскоре трансформирующиеся в геморрагическую сыпь. При дальнейшем нарастании воспалительных явлений на фоне сливной пурпуры и экхимозов могут формироваться геморрагические пузыри, оставляющие после вскрытия глубокие эрозии или язвы. Высыпаниям, как правило, сопутствует умеренные отеки нижних конечностей. Геморрагические пятна могут появляться на слизистой оболочке полости рта и зева.Описанные геморрагические высыпания, возникающие остро после перенесенного простудного заболевания (обычно после ангины) и сопровождающиеся лихорадкой, выраженными артралгиями, болями в животе и кровянистым стулом, составляют клиническую картину анафилактоидной пурпуры Шенлейна-Геноха, которую чаще наблюдают у детей. - Папулонодулярный тип встречается довольно редко. Он характеризуется появлением гладких уплощенных воспалительных узелков округлой формы величиной с чечевицу или мелкую монету,
а также небольших поверхностных нерезко очерченных отечных бледно-розовых узлов величиной с лесной орех, болезненных при пальпации. Высыпания локализуются на конечностях, обычно на нижних, редко на туловище, и не сопровождаются выраженными субъективными ощущениями. - Папулонекротический тип проявляется небольшими плоскими или полушаровидными воспалительными нешелушащимися узелками,
в центральной части которых вскоре формируется сухой некротический струп обычно в виде черной корочки. При снятии струпа обнажаются небольшие округлые поверхностные язвочки, а после рассасывания папул остаются мелкие «штампованные» рубчики. Высыпания располагаются, как правило, на разгибательных поверхностях конечностей и клинически полностью симулируют папулонекротический туберкулез, с которым следует проводить самую тщательную дифференциальную диагностику. - Пустулезно-язвенный тип обычно начинается с небольших везикулопустул,
напоминающих акне или фолликулит, быстро трансформирующихся в язвенные очаги с тенденцией к неуклонному эксцентрическому росту вследствие распада отечного синюшно-красного периферического валика. Поражение может локализоваться на любом участке кожи, чаще на голенях, в нижней половине живота. После заживления язв остаются плоские или гипертрофические, длительно сохраняющие воспалительную окраску рубцы. - Некротически-язвенный тип – наиболее тяжелый вариант дермального васкулита. Он имеет острое (иногда молниеносное) начало и последующее затяжное течение (если процесс не заканчивается быстрым летальным исходом). Вследствие острого тромбоза воспаленных кровеносных сосудов возникает омертвение (инфаркт) того или иного участка кожи,
проявляющееся некрозом в виде обширного черного струпа, образованию которого может предшествовать обширное геморрагическое пятно или пузырь. Процесс обычно развивается в течение нескольких часов, сопровождается сильными болями и лихорадкой. Поражение чаще располагается на нижних конечностях и ягодицах. Гнойно-некротический струп сохраняется длительное время. Образовавшиеся после его отторжения язвы имеют различную величину и очертания, покрыты гнойным отделяемым, крайне медленно рубцуются. - Полиморфный тип характеризуется сочетанием различных высыпных элементов,
свойственных другим типам дермального васкулита. Чаще отмечают сочетание отечных воспалительных пятен, геморрагических высыпаний пурпурозного характера и поверхностных отечных мелких узлов, что составляет классическую картину так называемого трехсимптомного синдрома Гужеро-Дюперра и идентичного ему полиморфно-нодулярного типа артериолита Рюитера.
Хроническая пигментная пурпура
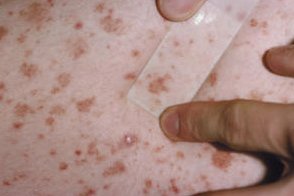
Группа хронических дерматозов (хронических дермальных капилляритов,
- Петехиальный тип (стойкая прогрессирующая пигментная пурпура Шамберга) – основное заболевание данной группы,
родоначальное для других его форм, характеризуется множественными мелкими (точечными) геморрагическими пятнами без отека (петехиями) с исходом в стойкие буровато-желтые различной величины и очертаний пятна гемосидероза; высыпания располагаются чаще на нижних конечностях, не сопровождаются субъективными ощущениями, возникают почти исключительно у мужчин. - Телеангиэктатический тип (телеангиэктатическая пурпура Майокки) проявляется чаще своеобразными пятнами-медальонами,
центральная зона которых состоит из мелких телеангиэктазий (на слегка атрофичной коже), а периферическая – из мелких петехий на фоне гемосидероза. - Лихеноидный тип (пигментный пурпурозный лихеноидный ангиодермит Гужеро-Блюма) характеризуется диссеминированными мелкими лихеноидными блестящими,
почти телесного цвета узелками, сочетающимися с петехиальными высыпаниями, пятнами гемосидероза и иногда мелкими телеангиэктазиями. - Экзематоидный тип (экзематоидная пурпура Дукаса-Капетанакиса) отличается возникновением в очагах,
помимо петехий и гемосидероза, явлений экзематизации (отечности, разлитого покраснения, папуловезикул, корочек), сопровождающихся зудом. - Охрянный дерматит Фавра–Шэ (гравитационная пурпура) - вторичный капиллярит,
который обычно развивается на фоне венозной недостаточности. Чаще встречаются у мужчин. Процесс локализуется в области голеней, стоп, бедер и характеризуется мелкими пурпурозными пятнами, сливающимися в очаги охряно-желтого цвета диаметром от 1 см и более. Иногда на их поверхности имеются участки атрофии или экзематизации. - Лишай золотистый - ограниченный вариант капилляритов,
характеризующийся локализованными пятнами и бляшками золотисто-коричневого цвета
Ливедо-ангиит
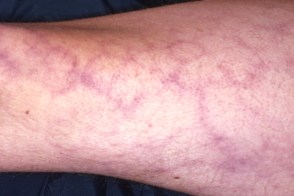
Этот тип дермо-гиподермального васкулита возникает почти исключительно у женщин обычно в период полового созревания. Первым его симптомом служит стойкое ливедо – синюшные пятна различной величины и очертаний,
Диагностика васкулитов кожи в типичных случаях не представляет существенных затруднений,
В клинической картине важно определить степень активности патологического процесса . Выделяют две степени активности кожного процесса при васкулитах:
- I степень. Поражение кожи носит ограниченный характер,
отсутствие общей симптоматики (лихорадка, головная боль, общая слабость и др.), отсутствуют признаки вовлечения в патологический процесс других органов, лабораторные показатели – без существенных отклонений от нормальных величин. - II степень. Процесс носит диссеминированный характер,
отмечается общая симптоматика, выявляются признаки системного процесса (артралгии, миалгии, нейропатии и др.)
Для подтверждения диагноза при упорном течении заболевания или атипичной его разновидности необходимо проведение патогистологического исследования пораженного участка кожи.
Наиболее характерные патогистологические признаки кожных васкулитов: набухание и пролиферация эндотелия кровеносных сосудов,
Клиническая и лабораторная характеристика степени активности патологического процесса при васкулитах кожи
| Показатели | Степень активности | |
| I | II | |
| Поражение кожи (по площади) | Ограниченное | Распространенное |
| Число высыпаний | Небольшое | Множественное |
| Температура тела | Нормальная или не выше 37,5°С | Выше 37,5°С |
| Общие явления (недомогание, общая слабость, головная боль, артралгии, миалгии и т.п.) | Отсутствуют или незначительны | Резко выражены |
| Общий анализ крови | ||
| СОЭ | До 25 мм/ч | Выше 25 мм/ч |
| Эритроциты | Норма | Менее 3,8×1012/л |
| Гемоглобин | Норма | Менее 12 г% |
| Тромбоциты | Норма | Менее 180×109/л |
| Лейкоциты | Норма | Более 10×109/л |
| Биохимический анализ крови | ||
| Общий белок | Норма | Более 85 г/л |
| α2-глобулин | Норма | Более 12% |
| γ-глобулин | Норма | Более 22% |
| С-реактивный белок | Отсутствует или до 2+ | Более 2+ |
| Комплемент | Выше 30 ед | Ниже 30 ед |
| Иммуноглобулины | Норма | Повышены |
| Реакция Ваалера-Роуза* | Отрицательная | Положительная |
| Латекс-тест* | Отрицательная | Положительный |
| Общий анализ мочи | ||
| Протеинурия | Нет | Есть |
Примечание: * используется для определения ревматоидного фактора в сыворотке крови.
Дифференциальный диагноз васкулитов кожи проводят с туберкулезом кожи,
Общие замечания по терапии
- При лечении той или иной формы кожного васкулита учитываются клинический диагноз,
стадия процесса и степень его активности, а также сопутствующая патология. - При обострении васкулита больным показан постельный режим,
особенно при локализации очагов на нижних конечностях, который следует соблюдать до перехода в регрессирующую стадию. - Необходимо проведение коррекции или радикального устранения выявленных сопутствующих заболеваний,
которые могут поддерживать и ухудшать течение кожного васкулита (очаги хронической инфекции, например, хронический тонзиллит, гипертоническая болезнь, сахарный диабет, хроническая венозная недостаточность, фибромиома матки и т.п.). В тех случаях, когда васкулиты выступают в качестве синдрома какого-либо общего заболевания (системного васкулита, диффузного заболевания соединительной ткани, лейкоза, злокачественного новообразования и т.п.), в первую очередь должно быть обеспечено полноценное лечение основного процесса . - Используемая медикаментозная терапия должна быть направлена на подавление воспалительной реакции,
нормализацию микроциркуляции в коже и терапию имеющихся осложнений.
Цели лечения
- достижение ремиссии
Особые ситуации
Терапия больных васкулитами во время беременности назначается с учетом ограничений,
Показания к госпитализации
- Васкулиты,
ограниченные кожей, II степени активности; - Васкулиты,
ограниченные кожей, I степени активности в прогрессирующую стадию с отсутствием эффекта от проводимого лечения в амбулаторных условиях; - Наличие вторичной инфекции в очагах поражения,
не купируемой в амбулаторных условиях
Требования к результатам лечения
регресс высыпаний
Профилактика
- В качестве профилактических мер следует исключать факторы риска (переохлаждение,
физическое и нервное перенапряжение, длительная ходьба, ушибы). Больным рекомендуют придерживаться здорового образа жизни. - После проведенного лечения показано санаторно-курортное лечение с использованием серных,
углекислых и радоновых ванн для закрепления полученных результатов.
Полиморфный дермальный васкулит
Степень активности I
Нестероидные противовоспалительные средства
- нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы или
- мелоксикам 7,
5 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы или - индометацин 25 мг перорально 3–4 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Антибактериальные препараты
- ципрофлоксацин 250 мг перорально 2 раза в сутки в течение 10–14 дней или
- доксициклин 100 мг перорально 2 раза в сутки в течение 10–14 дней или
- азитромицин 500 мг перорально 1 раз в сутки в течение 10–14 дней
Хинолины
- гидроксихлорохин 200 мг перорально 2 раза в сутки в течение 2–3 месяцев,
под контролем показателей клеточного состава крови 1 раз в месяц или - хлорохин 250 мг перорально 2 раза в сутки в течение 1 месяца,
затем по 250 мг 1 раз в день в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Антигистаминные препараты
- левоцетиризин 5 мг перорально 1 раз в сутки в течение 14 дней или
- дезлоратадин 5 мг перорально 1 раз в сутки в течение 14 дней или
- фексофенадин 180 мг перорально 1 раз в сутки в течение 14 дней
Наружно:
Глюкокортикостероиды :
- мометазона фуроат 0,
1% крем или мазь, наносить 1 раз в сутки на очаги поражения до наступления клинического улучшения или - бетаметазона 0,
1 крем или мазь, наносить 2 раза в сутки на очаги поражения до наступления клинического улучшения или - метилпреднизолона ацепонат 0,
1% крем или мазь, наносить 1 раз в сутки на очаги поражения, длительность применения не должна превышать 12 недель
Степень активности II
Системные глюкокортикостероиды
- преднизолон 30–50 мг/сутки перорально преимущественно в утренние часы в течение 2–3 недель,
с дальнейшим постепенным снижением дозы по 1 таб. в неделю.или - бетаметазон 2 мл внутримышечно 1 раз в неделю №3–5 с постепенным снижением дозы и увеличением интервала введения
Для уменьшения нежелательных явлений при проведении системной терапии глюкокортикостероидами назначают:
- Ингибиторы протонного насоса: омепразол 20 мг перорально 2 раза в сутки в течение 4-8 недель
- Макро- и микроэлементы в комбинациях: калия и магния аспарагинат по 1 таб. 3 раза в сутки перорально
- Корректоры метаболизма костной и хрящевой ткани в комбинациях: кальция карбонат + колекальцеферол по 1 таб. 3 раза в сутки перорально
Нестероидные противовоспалительные средства
- диклофенак 50 мг перорально 3 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы или
- нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы или
- мелоксикам 7,
5 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Цитостатики
- азатиоприн 50 мг перорально 2 раза в сутки в течение 2–3 месяцев,
под контролем показателей крови (полный анализ крови, включая определение уровня тромбоцитов, а также определение активности сывороточных печеночных трансаминаз, щелочной фосфатазы и уровня билирубина) 1 раз в месяц
Антибактериальные препараты
- офлоксацин 400 мг перорально 2 раза в сутки в течение 10–14 дней или
- амоксицилин + клавулановая кислота 875+125 мг перорально по 1 таб. 2 раза в сутки в течение 10–14 дней
Ангиопротекторы и корректоры микроциркуляции
- пентоксифиллин 100 мг 3 раза в сутки в течение 1–2 месяцев
- анавенол по 2 таб. 2 раза в сутки в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства
- гесперидин+диосмин 500 мг перорально 2 раза в сутки в течение 1–2 месяцев
Антигистаминные препараты
- эбастин 10 мг в сутки перорально в течение 14 дней или
- цетиризин 10 мг в сутки перорально в течение 14 дней или
- левоцетиризин 5 мг в сутки перорально в течение 14 дней
Антикоагулянты
- надропарин кальция подкожно 0.3 мл 2 раза в сутки,
в течение 2–4 недель
Дезинтоксикационная терапия
- декстран 200–400 мл в/в капельно 1 раз в сутки №7–10
Наружно:
на язвенные дефекты с обильным гнойным отделяемым и некротическими массами на поверхности:
- Трипсин+Химотрипсин – лиофилизат для приготовления раствора для местного и наружного применения - аппликации с протеолитическими ферментами - мазевая повязка (стерильная)
- антибактериальные средства в комбинациях: диоксометилтетрагидропиримидин+ хлорамфеникол мазь для наружного применения
- антисептики и дезинфицирующие средства:
- сульфатиазол серебра 2% крем,
2–3 раза в сутки наносить на раневую поверхность, длительность применения не должна превышать 60 дней
Хроническая пигментная пурпура
Хинолины
- гидроксихлорохин 200 мг перорально 2 раза в сутки,
в течение 2–3 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц или - хлорохин 250 мг перорально 2 раза в сутки,
в течение 1 месяца, затем по 250 мг 1 раз в сутки в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Витамины
- аскорбиновая кислота+рутозид по 1 таб. 3 раза в сутки перорально
- витамин Е + ретинол по 2 капс. 2 раза в сутки перорально
Ангиопротекторы и корректоры микроциркуляции
- пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев или
- дипиридамол 25 мг перорально по 1 таб. 3 раза в сутки,
в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства
- гесперидин+диосмин 500 мг перорально 2 раза в сутки в течение 1–2 месяцев
Наружно:
Глюкокортикостероиды:
- мометазона фуроат 0,
1% крем или мазь, наносить 1 раз в сутки на очаги поражения до наступления клинического улучшения или - бетаметазона 0,
1 крем или мазь, наносить 2 раза в сутки на очаги поражения до наступления клинического улучшения или - метилпреднизолона ацепонат 0,
1% крем или мазь, наносить 1 раз в сутки на очаги поражения, длительность применения не должна превышать 12 недель
Ангиопротекторы и корректоры микроциркуляции:
- троксерутин 2% гель,
2 раза в сутки
Антикоагулянты:
- гепарин натрия мазь,
2–3 раза в сутки до наступления клинического улучшения, в среднем от 3 до 14 дней
Ливедо-ангиит
Степень активности I
Нестероидные противовоспалительные средства
- диклофенак 50 мг перорально 3 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы или
- нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Хинолины
- гидроксихлорохин 200 мг перорально 2 раза в сутки в течение 2–3 месяцев,
под контролем показателей клеточного состава крови 1 раз в месяц или - хлорохин 250 мг перорально 2 раза в день,
в течение 1 месяца, затем по 250 мг 1 раз в день в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Ангиопротекторы и корректоры микроциркуляции
- пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
- анавенол по 2 таб. 2 раза в сутки перорально в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства
- Гесперидин+Диосмин 500 мг 2 раза в сутки в течение 1–2 месяцев
Витамины
- аскорбиновая кислота+рутозид перорально по 1 таб. 3 раза в сутки
- витамин Е + ретинол по 2 капс. 2 раза в сутки перорально
Степень активности II
Системные глюкокортикостероиды
- преднизолон 30–50 мг/сутки перорально преимущественно в утренние часы в течение 2–3 недель,
с дальнейшим постепенным снижением дозы по 1 таб. в неделю.или - бетаметазон 2 мл 1 раз в неделю внутримышечно №3–5 с постепенным снижением дозы и увеличением интервала введения
- целесообразно назначение системных ГКС с корригирующей терапией
Цитостатики
- азатиоприн 50 мг 2 раза в сутки в течение 2–3 месяцев,
под контролем показателей крови (полный анализ крови, включая определение уровня тромбоцитов, а также определение активности сывороточных печеночных трансаминаз, щелочной фосфатазы и уровня билирубина) 1 раз в месяц
Ангиопротекторы и корректоры микроциркуляции
- пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
Антикоагулянты
- надропарин кальция подкожно по 0,
3 мл 2 раза в сутки №10–14
Дезинтоксикационная терапия
- декстран 200–400 мл в/в капельно 1 раз в сутки №7–10
Наружно:
Глюкокортикостероиды:
- бетаметазон + гентамицин крем или мазь,
1–2 раз в сутки до наступления клинического улучшения или - клиохинол + флуметазон мазь,
наносить на очаги поражения 2 раза в сутки до наступления клинического улучшения, длительность применения не должна превышать 2 недели
Ангиопротекторы и корректоры микроциркуляции:
- троксерутин 2% гель,
2 раза в сутки
| Шенлейна-Геноха пурпура |
| Лишай золотистый (lichen aureus) |
| Шамберга болезнь |
| Острый геморрагический отек младенцев |
| Уртикарный васкулит (urticarial vasculitis) |
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|