| запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Вирусные бородавки являются достаточно распространенной патологией кожи и слизистых оболочек как у детей,
Возбудитель заболевания - вирус папилломы человека (ВПЧ),
Вирусы папилломы человека обладают тканевой специфичностью - способностью определенных типов ВПЧ поражать свойственную для их локализации ткань:
- ВПЧ 1,
2 и 4 типов выявляются при подошвенных бородавках; - ВПЧ 2,
4, 26, 27, 29, 57 типов - при вульгарных бородавках; - ВПЧ 3,
10, 28, 49 типов - при плоских бородавках; - ВПЧ 2,
7 типа - при «бородавках мясников»; - ВПЧ 13 и 32 типов - при фокальной эпителиальной гиперплазии;
- ВПЧ 5,
8, 9, 10, 12, 15, 19, 36 типов - при верруциформной эпидермодисплазии; - ВПЧ 60 типа - при кистозных бородавках.
Передача вируса может происходить контактно-бытовым путем,
Общепринятой классификации не существует.
В зависимости от особенностей клинической картины заболевания выделяют следующие виды кожных поражений:
- вульгарные бородавки
- нитевидные бородавки
- околоногтевые бородавки
- кольцевидные бородавки
- ладонно-подошвенные бородавки
- мозаичные бородавки
- подногтевые бородавки
- кистозные бородавки
- плоские бородавки
- «бородавки мясников»
- фокальная эпителиальная гиперплазия (болезнь Хека)
- верруциформная эпидермодисплазия
Субъективные симптомы
- наличие одиночных или множественных образований в виде папул на коже и/или слизистых оболочках;
- болезненность при компрессии в местах локализации бородавок;
- деформация ногтевых пластинок при формировании разрастаний в зоне околоногтевых валиков;
- деформация стопы при массивном поражении кожи подошвы и выраженном болевом синдроме.
Течение заболевания
Бородавки часто исчезают самопроизвольно срок от нескольких месяцев до 5 лет,
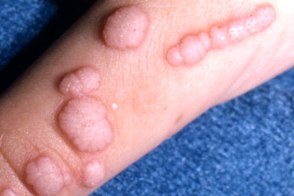
Вульгарные бородавки
 Известны также как простые бородавки, Известны также как простые бородавки,
Характеризуются множественными безболезненными
папулами диаметром 0, |
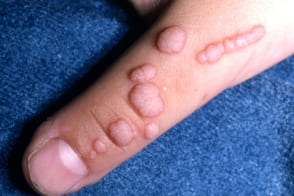
Нитевидные бородавки
|
|
Околоногтевые бородавки
 Известны также как periungual warts. Известны также как periungual warts.Клинический вариант простых бородавок, |
Кольцевидные бородавки
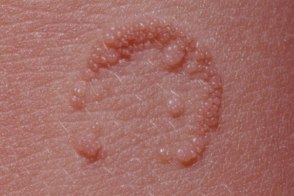 Известны также как бородавки пончик (бублик), Известны также как бородавки пончик (бублик),Возникают после неполноценного удаления бородавок с помощью кантаридина или криотерапии, |
Ладонно-подошвенные бородавки
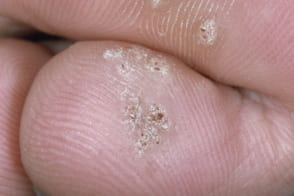 Известны также как подошвенные бородавки, Известны также как подошвенные бородавки,
Представляют собой плотные болезненные округлые папулы и бляшки, На соприкасающихся поверхностях пальцев встречаются «целующиеся» бородавки. Давление на подошвенные бородавки обычно вызывает боль. |
Мозаичные бородавки
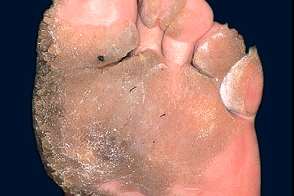 Известны также как myrmecia warts, Известны также как myrmecia warts, |
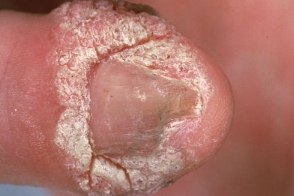
Подногтевые бородавки
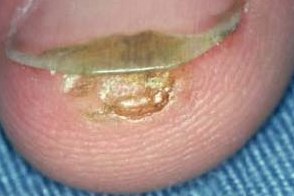 Известны также как subungual wart. Известны также как subungual wart.Клинический вариант подошвенных бородавок, |
Кистозные бородавки
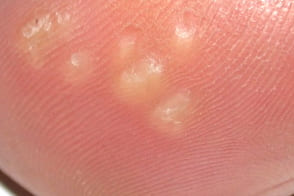 Известны также как cystic warts.Редкий тип подошвенных бородавок в виде образования мягкого узла с гиперкератозом и трещинами на поверхности, Известны также как cystic warts.Редкий тип подошвенных бородавок в виде образования мягкого узла с гиперкератозом и трещинами на поверхности, |
Плоские бородавки
|
Клинически имеют вид множественных плоских папул полициклической, |
Бородавки мясников
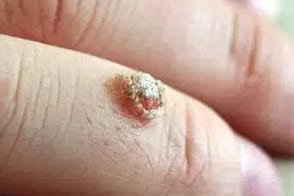 Известны также как butchers warts. Известны также как butchers warts.Характеризуются гипертрофическими бородавчатыми разрастаниями цвета нормальной кожи или светло-коричневыми, |
Фокальная эпидермальная гиперплазия (болезнь Хека)
|
Характерны множественные плоские гипертрофические серовато-белые папулы и бляшки, |
Верруциформная эпидермодисплазия
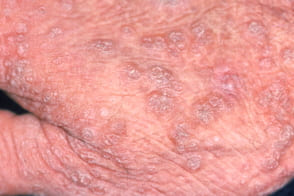 Известна также как эпидермодисплазия верруциформная Левандовского-Лютца, Известна также как эпидермодисплазия верруциформная Левандовского-Лютца, |
Диагноз вирусных бородавок базируется на основании клинической картины и данных анамнеза (указывающих на развитие приобретенных медленно увеличивающихся в размерах и/или количестве папул),
Гистологическое исследование
Для подтверждения диагноза может использоваться гистологическое исследование.
- Вульгарные бородавки
- Гистологическая картина характеризуется акантозом,
папилломатозом, гиперкератозом, отдельными участками паракератоза. Эпителиальные выросты длинные, остроконечные, располагаются радиально по отношению к центру очага. Среди клеток верхней части зернистого и шиповатого слоев встречаются койлоциты. Иногда наблюдается зернистость цитоплазмы, связанная со скоплением гранул кератогиалина. Строма образования содержит расширенные извилистые кровеносные капилляры - Нитевидные бородавки
- Состоят из двух или нескольких пальцевидных эпидермальных выростов,
исходящих из узкого или широкого основания. - Подошвенные бородавки
- Характеризуются меньшим количеством экзофитных структур и более глубоким проникновением в дерму,
чем простые бородавки. Они состоят из широких неправильных разрастаний многослойного плоского эпителия, покрытых гипер- и паракератотическими наслоениями. В верхних слоях эпидермиса часто обнаруживаются крупные неправильной формы эозинофильные цитоплазматические включения. - Плоские бородавки.
- При гистологическом исследовании присутствуют гиперкератоз и акантоз,
но такого явного папилломатоза и паракератоза, как в простых бородавках, не отмечается. Верхние слои эпидермиса содержат большое количество вакуолизированных кератиноцитов, что придает роговому слою вид плетеной корзины - Болезнь Хека
- Характеризуется очаговой гиперплазией эпителия с акантозом,
паракератозом, но, в отличие от цветущего орального папилломатоза, без прорастания эпидермальных выростов в соединительнотканные слои, заметного ядерного плеоморфизма и гиперхромазии, фигур митоза. Субэпидермально наблюдают слабовыраженный воспалительный инфильтрат
Дерматоскопия
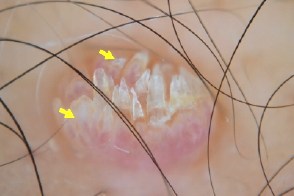
 Вульгарные бородавки Вульгарные бородавкиОкруглые структуры, Неравномерно распределенные геморрагические красноватые точки. |
 Нитевидные бородавки Нитевидные бородавкиМножественные папилломатозные выступы (похожие на пальцы), |
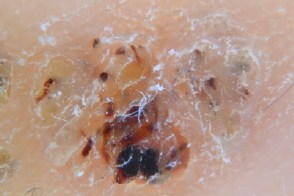 Подошвенные бородавки Подошвенные бородавкиБородавчатые желтоватые бесструктурные участки с множественными неравномерно распределенными коричневато-черными точками и прерывистыми линиями кожи. |
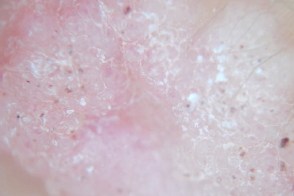
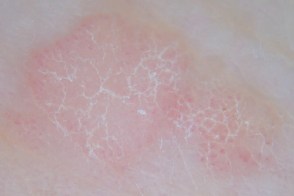 Плоские бородавки Плоские бородавкиМножественные красные точки, |
Другие исследования
В связи с применением в терапии деструктивных методов дополнительно рекомендуется проведение серологического исследования на сифилис,
Вульгарные бородавки
- Контагиозный моллюск чаще располагается на туловище и половых органах и редко - на тыле кистей и стоп. Элементы имеют полушаровидную форму с вдавлением на поверхности,
при надавливании на них с боков выделяется белесоватая кашицеобразная масса. - Эпидермальный бородавчатый невус,
в отличие от простых бородавок чаще бывает одиночным и существует, как правило, с рождения или первых лет жизни; невус значительно возвышается над уровнем кожи, имеет коричневый цвет и зачастую покрыт волосами. - Базалиома,
как правило, развивается у лиц пожилого возраста, имеет инфильтрированное основание, по периферии элемента - типичный периферический валик из узелковых элементов (жемчужины), а в центральной части - зону западения, покрытую корочкой, после удаления которой образуется поверхностное слегка кровоточащее изъязвление. - Кольцевидная гранулема
- папулы и узелки,
обычно образующие кольца - поверхность гладкая
- Надсуставные подушечки пальцев (узелки в области межфаланговых суставов)
- бляшки или папулы над межфаланговыми суставами
- поверхность гладкая
- Дифференциально-диагностическим признаком бородавчатого туберкулеза кожи и обыкновенных бородавок является отчетливый воспалительный характер поражения кожи при бородавчатом туберкулезе.
Ладонно-подошвенные бородавки
- Кератодермия ладоней и подошв при болезни Рейтера отличается большим размером,
конической формой, наличием воспаления вокруг наслоившихся роговых масс, отсутствием в центре очага черно-коричневых точек затромбированных капилляров. - Ладонно-подошвенные сифилиды обычно множественные,
безболезненные, имеют по периферии зону отслаивающегося эпидермиса (воротничок Биетта), подтвержадются положительными серологическими реакциями насифилис. - Мозоль имеет папиллярный рисунок. Давление на бородавку в направлении формирования кожной складки часто вызывает болезненность,
в то время как мозоли бывают болезненными только при вертикальном давлении.Кроме того, при подошвенных бородавках эпителий на краях очага не продолжается на его поверхности, а при снятии скальпелем верхнего слоя видны характерные черные точки (геморрагии капилляров сосочкового слоя дермы).
Нитевидные бородавки
Плоские бородавки
- Сирингома проявляется множественными высыпаниями и узелками полушаровидной формы,
локализующимися на нижнем веке, у внутреннего угла глаза, на шее, передней поверхности грудной клетки; наблюдается преимущественно у женщин.Гистологически проявляется наличием многочисленных кистозно-измененных протоков потовых желёз - При ангиокератоме Мибелли цвет элементов темно-красный,
гистологически обнаруживается резкое расширение капилляров. - Папулы красного плоского лишая,
в отличие от плоских бородавок, на лице располагаются редко, высыпания при нём более распространенные с пупковидным вдавлением в центре, имеют характерный сиреневый оттенок и «сетевидный рисунок» (симптом «сетки Уэкхема»), гистологически сопровождаются неравномерным гранулёзом, акантозом с удлинением и заострением (в виде пилы) эпидермальных выростов. - Блестящий лишай
- Белые или телесного цвета мелкие папулы
- Часто атопия в анамнезе
- Контагиозный моллюск
- Белые или прозрачные папулы,
в основном с пупковидными вдавлениями - Доброкачественный гистиоцитоз с поражением ЦНС
- очень сходен с плоскими бородавками
- локализуется почти всегда на лице; другие участки кожи поражаются редко
Бородавки мясников
Околоногтевые бородавки
- Околоногтевые мозоли
- Приобретенная фиброкератома пальцев
- Болезнь Боуэна (плоскоклеточный рак in situ)
- Плоскоклеточный рак
- Туберкулез веррукозный
- Эпидермальный невус
- Красный плоский лишай
- Гранулема инородного тела
Подногтевые бородавки
- Болезнь Боуэна
- Плоскоклеточный рак
- Приобретенная фиброкератома пальца
- Гломус-опухоль
- Подногтевая фиброма
- Гранулема инородного тела
- Онихоклавус (подногтевой кожный рог)
- Онихоматрикома
- Экзостоз
- Энхондрома
Общие замечания по терапии
Цели лечения
- деструкция вирусных бородавок;
- улучшение качества жизни пациентов.
Показанием к проведению лечения является наличие клинических проявлений вирусных бородавок.Ведущим направлением в лечении вирусных бородавок является деструктивная терапия. Данная методика является приоритетной,
Показания к госпитализации: Отсутствуют.
Лечение детей.Методами выбора лечения бородавок у детей являются физические методы деструкции,
Требования к результатам лечения. Клиническое выздоровление.
Профилактика.Методов профилактики не существует.
Физические методы
- Электрокоагуляция.Вирусные бородавки методом электрокоагуляции удаляют послойно.Воздействие электротоком проводят путем легкого контакта игольчатого наконечника электрода с поверхностью образования. Деструкцию проводятпод местной инфильтрационной анестезией 2% раствором лидокаина.
- Криодеструкция.Замораживание патологического образования производится с помощью жидкого азота,
закиси азота, двуокиси углерода. С целью деструкции используют насадки круглой формы с гладкой контактной поверхностью.Охлажденный криозонд помещают перпендикулярно поверхности кожи и плотно прижимают к ней. Экспозиция составляет 1-5 мин. При деструкции плоских и вульгарных бородавок применяется одноцикловой метод, подошвенных бородавок - метод «олимпийских колец» и двухцикловой метод. Повторное криовоздействие проводят при необходимостичерез 7-10 дней. - Лазерная деструкция.Бородавки удаляют послойно. Воздействие осуществляют контактным способом сканирующими движениями световода в непрерывном режиме работы аппарата с экспозицией от 2-5 секунд до 2-3 минут в зависимостиот размера бородавки. Образовавшийся в процессе лазерной абляции струписсекают ножницами,
затем дно раны вторично облучают лазером. После облучения разрушенные ткани удаляют марлевым тампоном, смоченнымспиртовым раствором или раствором перекиси водорода. Пациенту рекомендуется обрабатывать раневую поверхность растворами анилиновых красителей (бриллиантового зеленого, фукорцина) 2-4 раза в сутки, избегатьтравмирования раны и контакта с водой, а также самостоятельно удалятьструп до окончания процесса заживления. Деструкцию проводят под местной инфильтрационной анестезией 2% раствором лидокаина. - Радиохирургическая деструкция.Метод основан на генерации электромагнитной волны различных частот в диапазоне от 100 кГц до 105 МГц. Радиоволна большой мощности проходит от рабочего электрода через ткань,
вызывая незначительный разогревв месте касания рабочего электрода, при этом происходит разрыв или рассечение ткани без механического усилия или коагуляции. Деструкцию проводят под местной инфильтрационной анестезией 2% раствором лидокаина.
Химические методы
- Мардил Цинк Макс (1,
5% раствор цинка хлорпропионата в 50% 2-хлорпропионовой кислоте) - Раствор для наружного применения наносится на бородавки с помощью деревянного шпателя с заостренным наконечником (для новообразованийс диаметром от 0,
1 до 0, 5 см) или с помощью стеклянного капилляра (для новообразований с диаметром свыше 0, 5 см). Перед нанесением препарата обрабатываемую поверхность предварительно обезжиривают 70% спиртовым раствором для лучшего проникновения раствора. - Нанесение раствора проводят до изменения окраски
тканей: плоские бородавки изменяют
цвет на серовато-белый спустя 1-3 мин после однократного нанесения,
вульгарные бородавки - на серовато-желтый в течение 2-5 мин после 2-3-кратного нанесения препарата. При подошвенных бородавках цвет образований практически не меняется, однако в течение 5-7 мин после 3-5 последовательных аппликаций наблюдается их выраженная инфильтрация. - Для получения клинического эффекта при плоских и вульгарных бородавках достаточно 1-2 последовательных обработок кратностью 1 раз в 7-14 дней,
при подошвенных бородавках - 1-3 обработок кратностью 1 раз в 14-21 день. - Перед каждой обработкой рекомендуется механически удалять мумифицированные ткани. Обработку комбинированным препаратом на основе 2-хлорпропионовой кислоты и хлорпропионата цинка рекомендуется проводить в условиях процедурного кабинета медицинским персоналом.После деструкции бородавок рекомендуются ограничение водных процедур и обработка мумифицирующихся образований неспиртовыми растворами антисептиков (хлоргексидин,
мирамистин, перекись водорода). - Солкодерм (комбинация азотной,
уксусной, щавелевой, молочной кислоти тригидрата нитрата меди). - Раствор для наружного применения наносится специальным пластиковым шпателем или с помощью стеклянного капилляра на предварительно обезжиренную спиртовым раствором поверхность очага.
- Обработку бородавок проводят до появления желтого окрашивания очагов,
расположенныхна коже, или белого окрашивания очагов, расположенных на слизистыхоболочках, не затрагивая здоровых тканей. Появление равномерной желтой или белой окраски свидетельствует о достаточном уровне обработки и является гарантией последующей мумификации образования. - Контрольный осмотр больных проводится через 3-5 дней после первичной обработки,
в случае необходимости проводят повторную обработку очагов (перерыв между процедурами составляет 1-4 недели). Не рекомендуется обрабатывать поверхность, превышающую 4-5 см2.
Альтернативные методы
- Колломак (салициловая кислота+молочная кислота)
- Следует наносить на пораженные участки кожи по одной капле 1-2 раза в день.
- У взрослых суточная доза не должна превышать 2,
0 г салициловой кислоты, что приблизительно соответствует 10, 0 мл раствора Колломак, у детей суточная доза не должна превышать 0, 2 г салициловой кислоты, что приблизительно соответствует 1, 0 мл раствора Колломак. При применении препарата у детей не следует обрабатывать несколько участков кожи одновременно. - Продолжительность лечения: При применении максимально допустимой суточной дозы (10,
0 мл у взрослых и 1, 0 мл у детей) длительность лечения не должна превышать 1 недели. При наличии многочисленных очагов поражения кожи лечение препаратом Колломак должно проводиться в несколько этапов, с интервалом. - Во время проведения процедуры могут наблюдаться умеренное покраснение и редко отек на здоровой коже вокруг места нанесения препарата,
которые бесследно исчезает через 24-48 часов после завершения процедуры. Эти явления считаются нормальными, каких-либо дополнительных лечебных мероприятий не требуется. В случае появления боли лечение должно быть прервано. - В течение нескольких дней обработанный участок приобретает темно- коричневый оттенок с образованием струпа. В случае неудовлетворительного результата можно провести повторную процедуру через несколько дней.
Не следует удалять струп,
он должен отпасть самостоятельно (иначе возможно нарушение заживления тканей) - Салициловая кислота (пластырь,
раствор, мазь) - Нанесение 17 % салициловой кислоты на бородавку (бородавки).Можно использовать пропитанный салициловой кислотой пластырь.
- Для лечения подошвенных бородавок можно использовать и более высокую концентрацию салициловой кислоты.Пластыри с салициловой кислотой 40% оставляют на 24—48 ч,
а затем заменяют. Лечение может продлиться 6—8 нед. - После нанесения раствора кислоты поверхность подсушивают 2-3 мин на воздухе до образования белой пленки
- Бородавку закрывают клейкой лентой или какой-либо другой окклюзионной повязкой
- Повязку снимают на следующее утро
- При необходимости остатки бородавки стачивают наждачной пилочкой
- Нанесение повторяют каждый вечер до исчезновения бородавки
- Примечания:
- Метод наиболее эффективен при подошвенных бородавках.
- На лице,
в складках кожи и половых органах салициловую кислоту не применяют. - При возникновении мацерации или воспаления лечение на 1-3 дня прекращают,
затем возобновляют. - Для исчезновения бородавок требуется до 8 нед.
- Местные ретиноиды.Поскольку криодеструкция плоских бородавок в области лица часто сопровождается остаточной гипопигментацией,
их лучше лечить наружными ретиноидами (крем с третиноином, ретиноевая мазь). - крем с третиноином 0,
025; 0, 05 или 0, 1% применяется на ночь, на всю зону поражения. Частоту применения регулируют, чтобы добиться тонкого шелушения и слабой эритемы. Лечение может занять несколько недель и месяцев - При применении 2 раза в день в течение 3—5 нед. 5% крема с фторурацилом можно добиться значительного улучшения состояния заболевания. Однако при применении фторурацила может отмечаться стойкая гиперпигментация,
которую сводят к минимуму, нанося крем аппликатором с ватным наконечником строго на пораженные очаги - Крем «Имиквимод» 5% является модулятором иммунного ответа с ограниченным применением при лечении обычных бородавок,
так как эффективность препарата ограничена его плохой пенетрацией в кожу. - При вульгарных бородавках проводят лечение жидким азотом,
затем наносят препарат 17% салициловой кислоты на ночь, а «Имиквимод» утром под окклюзией. Продолжают лечение 6-9 нед. По отдельным сообщениям, эффективность составляет 50—100%. - При плоских бородавках крем «Имиквимод» 5% наносят на пораженные участки на ночь ежедневно. Если раздражение сильное,
частоту аппликаций уменьшают. Лечение может занять несколько недель. - Циметидин (30-40 мг/кг/сут за 2-3 приема на протяжении 6-8 нед. и более) эффективен в некоторых случаях .
- Инъекции в бородавки
- антигенов для кожных проб (грибов Candida,
Trichophyton) - Блеомицин 0,
5 ЕД/мл инъецируют в бородавку для достижения обесцвечивания. Количество инъекций зависит от размера очага. Бородавки, которые реагируют на лечение, покрываются геморрагическим струпом, который заживает, не оставляя рубцов. Лечение очень болезненное, может возникнуть некроз или наступить тяжелый сосудистый спазм. Противопоказанием является беременность. - Местная иммунотерапия сквариковой кислотой (3,
4-дигидрокси-3-циклобутен-1, 2-дион). - Монохлоруксусная кислота (40% раствор,
пластырь)
| Лечение подошвенных бородавок горячей водой |
| Лечение плоских бородавок лица у детей гликолевой и салициловой кислотами |
| Бородавчатая эпидермодисплазия Левандовского - Лютца |
| Дерматоскопия плоских бородавок |
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|