 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
 Хламидийная инфекция (хламидиоз, Хламидийная инфекция (хламидиоз, |
Chlamydia trachomatis - грамотрицательная внутриклеточная бактерия,
Распространенность хламидийной инфекции в популяции варьирует в зависимости от возраста,
У взрослых лиц: - половой контакт (инфицирование происходит при любых формах половых контактов с больным хламидийной инфекцией).
У детей:
- перинатальный;
- половой контакт;
- контактно-бытовой (в исключительных случаях девочки младшего возраста могут инфицироваться при нарушении правил личной гигиены и ухода за детьми).
- А56.0 Хламидийные инфекции нижних отделов мочеполового тракта.Хламидийный: цервицит,
цистит, уретрит, вульвовагинит - А56.1 Хламидийные инфекции органов малого таза и других мочеполовых органов.Хламидийный(ые): эпидидимит (N51.1)воспалительные заболевания органов малого таза у женщин (N74.4) орхит (N51.1)
- А56.3 Хламидийная инфекция аноректальной области
- А56.4 Хламидийный фарингит
- А56.8 Хламидийные инфекции,
передаваемые половым путем, другой локализации - А74.0 Хламидийный конъюнктивит (Н13.1*)
Хламидийные инфекции нижних отделов мочеполового тракта
Женщины.Более чем у 70% женщин отмечается субъективно асимптомное течение заболевания. При наличии клинических проявлений могут быть следующиесубъективные симптомы:
- слизисто-гнойные выделения из уретры и/или половых путей;
- межменструальные кровянистые выделения;
- болезненность во время половых контактов (диспареуния);
- зуд,
жжение, болезненность при мочеиспускании (дизурия); - дискомфорт или боль в нижней части живота.
Объективные симптомы:
- гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала,
инфильтрация стенок уретры, слизисто-гнойные или слизистые необильные выделения из уретры; - отечность и гиперемия слизистой оболочки шейки матки,
слизистогнойные выделения из цервикального канала, эрозии слизистой оболочки шейки матки.
Мужчины.Субъективные симптомы:
- слизисто-гнойные или слизистые необильные выделения из уретры;
- зуд,
жжение, болезненность при мочеиспускании (дизурия); - дискомфорт,
зуд, жжение в области уретры; - болезненность во время половых контактов (диспареуния);
- учащенное мочеиспускание и ургентные позывы на мочеиспускание (при
- проксимальном распространении воспалительного процесса);
- боли в промежности с иррадиацией в прямую кишку.
Объективные симптомы:
- гиперемия и отечность слизистой оболочки наружного отверстия мочеиспускательного канала,
инфильтрация стенок уретры; - слизисто-гнойные или слизистые необильные выделения из уретры.
Особенностями клинического течения хламидийной инфекции в детском возрасте являются более выраженная субъективная и объективная симптоматика и поражение слизистых оболочек вульвы и влагалища,
У лиц обоих полов,
- при локальном поражении прямой кишки: зуд,
жжение в аноректальной области, незначительные выделения желтоватого или красноватого цвета; - при локализации процесса выше анального отверстия: болезненные те-незмы,
болезненность при дефекации, слизисто-гнойные выделения, нередко с примесью крови, вторичные запоры.
Объективные симптомы:
- гиперемия кожных покровов складок анального отверстия;
- слизисто-гнойное отделяемое из прямой кишки.
У лиц обоих полов,
- чувство сухости в ротоглотке;
- боль,
усиливающаяся при глотании.
Объективные симптомы:
- гиперемия и отечность слизистой оболочки ротоглотки и миндалин.
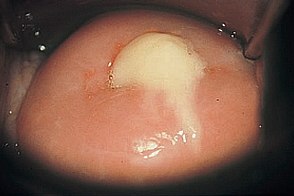
У лиц обоих полов.Субъективные симптомы:
- незначительная болезненность пораженного глаза;
- сухость и покраснение конъюнктивы;
- светобоязнь;
- скудное слизисто-гнойное отделяемое в углах пораженного глаза.
Объективные симптомы:
- гиперемия и отечность конъюнктивы пораженного глаза;
- скудное слизисто-гнойное отделяемое в углах пораженного глаза.
Женщины.Субъективные симптомы:
- вестибулит: незначительные слизисто-гнойные выделения из половых путей,
болезненность и отечность в области вульвы; - сальпингоофорит: боль в области нижней части живота схваткообразного характера,
слизисто-гнойные выделения из половых путей; при хроническом течении заболевания субъективные проявления менее выражены, отмечается нарушение менструального цикла; - эндометрит: боль в нижней части живота,
как правило, тянущего характера, слизисто-гнойные выделения из половых путей; при хроническом течении заболевания субъективные проявления менее выражены, нередко отмечаются пост- и межменструальные скудные кровянистые выделения; - пельвиоперитонит: резкая боль в животе,
тошнота, рвота, слабость, нарушение дефекации.
Объективные симптомы:
- вестибулит: незначительные слизисто-гнойные выделения из половых путей,
гиперемия наружных отверстий протоков вестибулярных желез, болезненность и отечность протоков при пальпации; - сальпингоофорит: при остром течении воспалительного процесса - увеличенные,
болезненные при пальпации маточные трубы и яичники, укорочение сводов влагалища, слизисто-гнойные выделения из цервикального канала; при хроническом течении заболевания - незначительная болезненность, уплотнение маточных труб; - эндометрит: при остром течении воспалительного процесса - болезненная увеличенная матка мягковатой консистенции,
слизисто-гнойные выделения из цервикального канала; при хроническом течении заболевания - плотная консистенция и ограниченная подвижность матки; - пельвиоперитонит: характерный внешний вид - facies hypocratica ,
гектическая температура тела, гипотензия, олигурия, резкая болезненность живота при поверхностной пальпации, в нижних отделах определяются напряжение мышц брюшной стенки и положительный симптом раздражения брюшины.
Мужчины
Субъективные симптомы
- эпидидимоорхит: слизисто-гнойные выделения из мочеиспускательного канала,
дизурия, диспареуния, болезненность в области придатка яичкаи паховой области, чаще односторонняя; боль в промежности с иррадиацией в область прямой кишки, в нижней части живота, в области мошонки; боль может распространяться на семенной канатик, паховый канал, область поясницы, крестца; - простатит,
сопутствующий уретриту: боль в промежности и в нижней части живота с иррадиацией в область прямой кишки, дизурия.
Объективные симптомы
- эпидидимоорхит: слизисто-гнойные выделения из мочеиспускательного канала,
при пальпации определяются увеличенные, плотные и болезненные яичко и его придаток, наблюдаются гиперемия и отек мошонки в области поражения; - простатит,
сопутствующий уретриту: при пальпации определяется болезненная уплотненная предстательная железа.
У лиц обоих полов - хламидийное поражение парауретральных желез
Субъективные симптомы:
- зуд,
жжение, болезненность при мочеиспускании (дизурия); - слизисто-гнойные выделения из мочеиспускательного канала;
- болезненность во время половых контактов (диспареуния);
- болезненность в области наружного отверстия уретры.
Объективные симптомы:
- слизисто-гнойные выделения из мочеиспускательного канала,
наличие - плотных болезненных образований величиной с просяное зерно в области выводных протоков парауретральных желез.
Реактивный артрит - асептическое воспаление синовиальной оболочки сустава,
У 20% больных выявляются различные энтезопатии: наиболее часто страдают ахиллово сухожилие и плантарная фасция,
Диагностику хламидийной инфекции рекомендовано проводить:
- лицам с клиническими и/или лабораторными признаками воспалительного процесса органов урогенитального тракта и репродуктивной системы,
при наличии показаний - прямой кишки, ротоглотки, конъюнктивы, суставов; - при предгравидарном обследовании;
- при обследовании женщин во время беременности;
- при предстоящих оперативных (инвазивных) манипуляциях на половых органах и органах малого таза;
- лицам с перинатальными потерями и бесплодием в анамнезе;
- половым партнерам больных ИППП;
- лицам,
перенесшим сексуальное насилие.
При неустановленном источнике инфицирования рекомендуется провести повторное серологическое исследование на сифилис через 3 месяца,
Клиническим материалом для лабораторных исследований являются:
- у женщин: отделяемое (соскоб) уретры,
цервикального канала, первая порция свободно выпущенной мочи (при исследовании молекулярнобиологическими методами); - у мужчин: отделяемое (соскоб) уретры,
первая порция свободно выпущенной мочи (при исследовании молекулярно-биологическими методами); при наличии показаний - секрет предстательной железы; - у детей и у женщин,
не имевших в анамнезе половых контактов с пенетра-цией, - отделяемое уретры, задней ямки преддверия влагалища, влагалища; при осмотре с использованием детских гинекологических зеркал - отделяемое цервикального канала.
Для получения достоверных результатов лабораторных исследований необходимо соблюдение ряда требований,
- сроки получения клинического материала с учетом применения антибактериальных лекарственных препаратов: для идентификации C. trachomatis методом амплификации РНК (NASBA) - не ранее чем через 14 дней после окончания приема препаратов,
методами амплификации ДНК (ПЦР, ПЦР в режиме реального времени) - не ранее чем через месяц после окончания приема препаратов; - получение клинического материала из уретры не ранее чем через 3 часа после последнего мочеиспускания,
при наличии обильных уретральных выделений - через 15 - 20 минут после мочеиспускания; - получение клинического материала из цервикального канала и влагалища вне менструации;
- соблюдение условий доставки образцов в лабораторию.
С позиций доказательной медицины применение биологических,
Верификация диагноза хламидийной инфекции базируется на результатах лабораторных исследований молекулярно-биологическими методами,
Метод выделения C. trachomatis в культуре клеток не рекомендуется применять в рутинных исследованиях и для установления этиологии бесплодия.
Другие методы лабораторных исследований,
Консультации других специалистов рекомендованы по показаниям в следующих случаях:
- акушера-гинеколога - при вовлечении в воспалительный процесс органов малого таза,
при ведении беременных, больных хламидийной инфекцией; - уролога - с целью диагностики возможных осложнений со стороны репродуктивной системы,
при длительном течении и неэффективности ранее проводимой терапии эпидидимоорхита, простатита, сопутствующего уретриту; - офтальмолога,
оториноларинголога, проктолога, ревматолога, у детей - неонатолога, педиатра - с целью уточнения объема и характера дополнительного обследования.
Симптомы хламидийной инфекции не являются специфичными,
Дифференциальный диагноз хламидийного эпидидимоорхита проводят с водянкой яичка,
Дифференциальный диагноз хламидийной инфекции верхних отделов половой системы женщин проводят с внематочной беременностью,
Показанием к проведению лечения является идентификация C. trachomatis с помощью молекулярно-биологических методов или культурального метода у пациента либо у его полового партнера.Одновременное лечение половых партнеров является обязательным.
цели лечения- эрадикация C. trachomatis;
- клиническое выздоровление;
- предотвращение развития осложнений;
- предупреждение инфицирования других лиц.
- Выбор препаратов проводится с учетом анамнестических данных (аллергические реакции,
индивидуальная непереносимость препаратов, наличие сопутствующих инфекций). - С позиций доказательной медицины проведение системной энзимотерапии,
иммуномодулирующей терапии и терапии местными антисептическими препаратами не рекомендовано. - Врач должен рекомендовать пациенту в период лечения и диспансерного наблюдения воздержаться от половых контактов или использовать барьерные методы контрацепции до установления излеченности.
Диссеминированная хламидийная инфекция (пневмония,
Лечение хламидийных инфекций нижнего отдела мочеполовой системы (А56.0),
Препараты выбора:
- доксициклина моногидрат 100 мг перорально 2 раза в сутки течение 7 дней.
- азитромицин 1,
0 г перорально однократно. - джозамицин 500 мг перорально 3 раза в сутки в течение 7 дней.
Альтернативный препарат:
- офлоксацин 400 мг перорально 2 раза в сутки в течение 7 дней.
Лечение хламидийных инфекций верхних отделов мочеполовой системы,
Препараты выбора:
- доксициклина моногидрат 100 мг перорально 2 раза в сутки в течение 14-21 дней.
- джозамицин 500 мг перорально 3 раза в сутки в течение 14-21 дней .
Альтернативный препарат:
- офлоксацин 400 мг перорально 2 раза в сутки в течение 14-21 дней.
При осложненном течении заболеваний дополнительно рекомендуется назначение патогенетической терапии и физиотерапии.
Лечение беременных
- джозамицин 500 мг перорально 3 раза в сутки в течение 7 дней.
- азитромицин 1,
0 г перорально однократно.
Лечение беременных,
Лечение детей (с массой тела менее 45 кг)
- джозамицин 50 мг на кг массы тела в сутки,
разделенные на 3 приема, перорально в течение 7 дней.
Лечение новорожденных,
Лечение хламидийной инфекции у детей с массой тела более 45 кг проводится в соответствии со схемами назначения у взрослых с учетом противопоказаний.
Требования к результатам лечения- эрадикация C. trachomatis;
- клиническое выздоровление.
Установление излеченности хламидийной инфекции на основании методов амплификации РНК (NASBA) проводится через 14 дней после окончания лечения,
- исключение реинфекции;
- назначение антибактериального препарата другой фармакологической группы.
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|