Распространенность заболевания одинакова во всем мире и составляет 1:60.000.Заболевание возникает преимущественно на 5–6 мес беременности, то есть, во II–III триместрах ,редко раньше - на 3–4 мес. и после родов. Возникнув один раз, дерматоз может рецидивировать при каждой последующей беременности. Нередко он резко обостряется после родов, но постепенно, в течение нескольких недель или месяцев разрешается даже без лечения . Чаще заболевание регрессирует через некоторое
время после родов, но может персистировать
и в течение ряда лет.
Патогенез до конца не выяснен, но в 61 – 80% случаев существует ассоциация с HLA – DR3 и 52 – 53% - с HLA – DR4.Первичный иммунный ответ происходит внутри плаценты. Циркулирующие IgG реагируют с амниотическим эпителием плацентарной ткани и базальной мембраной кожи. Аутоиммунные реакции, происходящие в коже, связаны с накоплением иммунных комплексов, активацией комплемента, хемотаксисом и дегрануляции эозинофилов, в результате чего происходит повреждение ткани и формирование
пузырей. Основной инициирующий
фактор остается невыясненным, но предполагается, что аллогенная или аутоиммунная реакция связанна с отклонением от нормальной экспрессии TI продукта главным комплексом гистосовместимости.
В пребуллезном периоде развития общее состояние больной без видимой причины
ухудшается, повышается температура, беспокоитзуд, жжение, боли. Через несколько дней в периумбиликальной области появляются сильно зудящие полиморфные высыпания (эритематозно-папулёзно-везикулёзно-буллёзные элементы), расположенные преимущественно на коже живота, конечностей. Высыпания имеют тенденцию к группировке.
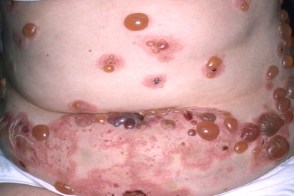
У некоторых больных процесс принимает генерализованный характер. Для герпеса беременных характерно развитие на коже туловища, конечностей эритематозно-уртикарных пятен, на фоне которых или по их периферии спустя некоторое время (2–3 сут) появляются мелкие, как просо, конусообразные или овальные
пустулоподобные или пузырьковые элементы . Пузырьки сливаются между собой, вскрываются, их содержимое ссыхается в корки. Реже на эритематозном фоне возникают пузыри с плотной покрышкой, серозно-гнойным или геморрагическим содержимым.
На высоте развития болезни возникает довольно пёстрая картина: эритематозные фестончатые очаги поражения, в пределах которых находятся герпетиформно расположенные множественные везикуло-буллёзные и пустулёзные элементы с участками, покрытыми серозно-кровянистыми корками. в зоне бывших
пузырей видны очаги гиперпигментации. В пузырях обнаруживают увеличенное количество эозинофилов, что сопровождается повышением температуры. Высыпания разрешаются и вновь возникают в виде отдельных вспышек. На слизистых оболочках высыпания появляются в исключительных случаях.
В результате трансплацентарной передачи антител IgG от матери к плоду, у 10% новорожденных появляются везикулярные или уртикарные высыпания,спонтанно регрессирующие в течении нескольких дней-недель.
Заболевание диагностируют на основании выявления у беременных герпетиформных везикул и пустул на отёчном основании. Диагностические гистопатологические критерии - эозинофильный экзоцитоз, некроз базальных клеток, подэпидермальное расположение пузыря, а также линейное отложение C3 компонента комплемента и IgG в зоне базальной мембраны.
При гистологическом исследовании в области очагов поражения обнаруживают отёк дермы, периваскулярные инфильтраты, состоящие из мононуклеарных клеток и эозинофилов; в эпидермисе - спонгиоз, внутриклеточный отёк, эозинофильный экзоцитоз. Характерная особенность при герпесе беременных - развитие очагового некроза базальных клеток, напоминающих коллоидные тела при красном плоском лишае . Некроз базального слоя ведёт к образованию подэпидермальных пузырей. Вокруг пузырей всегда обнаруживают
выраженный воспалительный
инфильтрат, содержащий много эозинофилов с фрагментированными ядрами.
Прямая РИФ позволяет обнаружить линейное отложение C3 компонента комплемента в зоне базальной мембраны. Реже обнаруживают C1 и C4 компоненты. Примерно в половине случаев, иногда реже, выявляется отложение IgA, IgM. Отложение С3 – комплемента обнаруживается в 100% случаев, в то время как отложение IgG только в 25 – 50%.
Существует мнение о возможной аутоиммунной роли тиреотоксикоза в патогенезе заболевания, поэтому больных герпесом беременных следует обследовать у эндокринолога.
Дерматоз дифференцируют с субкорнеальным пустулёзом и буллёзным пемфигоидом.
- Субкорнеальный пустулез Снеддона-Уилкинсона , в отличие от герпеса беременных, развивается как у мужчин, так и у женщин. При нем процесс располагается субкорнеально, характерными являются фликтены, спонгиоформные пустулы, субкорнеальные пузыри и пузырьки, тогда как при герпесе беременных процесс располагается субэпидермально и преобладают уртикарные,герпетиформные элементы.
- Буллезный пемфигоид в отличие от герпеса беременных развивается у пожилых людей и характеризуется возникновением не только экзантемы, но и энантемы, что при герпесе беременных является исключительным явлением.
При герпесе беременных лечение нередко представляет собой сложную задачу, особенно если высыпания существуют в течение длительного времени, в том числе после родов. С осторожностью применяют сульфоновые препараты, витамины группы B, антибиотики.
При тяжело протекающих упорных формах болезни:
- Глюкокортикоидная терапия (в дозе 0.5 мг/кг, с постепенным снижением до поддерживающей дозировки в зависимости от активности заболевания) . Эффективен метилпреднизолон. Во всех случаях назначения глюкокортикоидов необходимы консультации акушера-гинеколога и неонатолога.
- Циклоспорин, дапсон, азатиоприн или метотрексат (после родов)
Из наружных средств можно применять водные растворы анилиновых красителей, кремы и мази, содержащие глюкокортикоиды (III и IV классов) и антибиотики.
При ухудшении течения болезни показано прерывание беременности.
Прогноз в большинстве случаев благоприятный.




