| запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Заболевание обычно встречается в возрасте 40-60 лет,
Большинство авторов относят субкорнеальный пустулезный
дерматит к группе нейтрофильных дерматозов.Есть мнение,
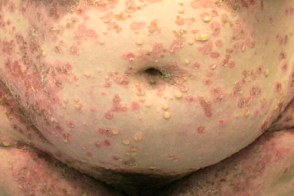
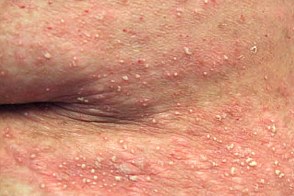
Заболевание характеризуется острым и внезапным высыпанием поверхностных плоских пустул с вялой покрышкой,
Часто наблюдается симптом гипопиона - скопление гноя в нижней части пустулы - с верхней прозрачной и нижней желто-белой частями.Пустулы быстро вскрываются с образованием полициклических эрозий с обрывками рогового слоя по периферии,
В редких случаях возможно вторичное инфицирование очагов поражения стрептококками и стафилококками.
Элементы сыпи склонны к группировке и герпетиформному расположению,
Излюбленная локализация сыпи - складки кожи (паховые,
Субъективные ощущения обычно отсутствуют,
Течение заболевания хроническое.Периоды обострения,
Диагностика основывается на клинических и лабораторных данных:
- Цитологическое исследование содержимого пустул выявляет скопление нейтрофилов,
единичные эозинофилы и отсутствие акантолитических клеток - Микробиологическое исследование содержимого элементов сыпи (окраска по Граму,
посев на культуру) - показывает отсутствие в них бактериальной микрофлоры - Гистологическое исследование выявляет незначительный акантоз и участки паракератоза в эпидермисе,
однокамерные пустулы с покрышкой из паракератотического рогового слоя и дном из зернистого, заполненных нейтрофилами, редко эозинофилами, и фибрином.В дерме наблюдается невыраженный периваскулярный инфильтрат из нейтрофилов и единичных эозинофилов.В ряде случаев обнаруживаются внутриэпидермальные отложения IgA.
- Буллезное импетиго
- Хронически рецидивирующее течение субкорнеального пустулеза,
тенденция к группировке и герпетиформному расположению высыпаний, а также отмечающийся в некоторых случаях эффект от применения препаратов сульфонового ряда в клиническом отношении сближают это заболевание с герпетиформным дерматитом Дюринга. Однако в отличие от субкорнеального пустулезного дерматоза при герпетиформном дерматите Дюринга выражен истинный полиморфизм (высыпания состоят из пятен, уртикаропо- добных элементов, отечных папул, пузырьков, пузырей), больных беспокоят жжение и зуд, отмечаются эозинофилы в содержимом пузырей и эозинофилия в крови. Положительная проба Ядассона и гистологически выявляемое подэпидермальное расположение пузырьков, нехарактерно для субкорнеального пустулеза. - Высыпания при доброкачественной хронической семейной пузырчатке Хейли—Хейли располагаются в области естественных кожных складок и на боковых поверхностях шеи. В отличие от субкорнеального пустулезного дерматоза они представлены внутриэпидермальными пузырями,
в которых обнаруживают акантолитические клетки без дегенеративных изменений. У ряда больных вблизи пузыря отмечается положительный симптом Никольского. - Герпетиформное импетиго в отличие от субкорнеального пустулезного дерматоза чаще всего возникает в период беременности,
характеризуется тяжелым общим состоянием больных и высокой летальностью. - В отличие от субкорнеального пустулезного дерматоза при пустулезном бактериде высыпания локализуются на ладонях и подошвах,
а при гистологическом исследовании обнаруживают пустулы в глубоких отделах шиповатого слоя эпидермиса. При этом не наблюдается подрогового расположения пузырей, столь характерного для субкорнеального пустулезного дерматоза. - Пустулезный псориаз отличается от субкорнеального пустулезного дерматоза локализацией внутриэпидермальных пустул на ладонях и подошвах и типичных псориатических папул или бляшек на различных участках кожи с характерными морфологическими симптомами (симптом стеаринового пятна,
«терминальной» пленки, точечного кровотечения). - В некоторых случаях эритематозная (себорейная) пузырчатка при локализации очагов поражения на туловище может иметь некоторое сходство с субкорнеальным пустулезным дерматозом. Однако эти дерматозы легко отличить друг от друга,
так как при эритематозной пузырчатке обнаруживают акантолитические клетки, положительный симптом Никольского, а высыпания могут локализоваться на слизистой оболочке, что не характерно для субкорнеального пустулезного дерматоза - Субкорнеальный пустулез Снеддона—Уилкинсона отличается от листовидной пузырчатки прежде всего характером морфологических элементов сыпи,
которые представлены напряженными пузырьками, пузырями, поверхностными пустулами и фликтенами, склонными к группировке с образованием очагов поражения в виде дуг и гирлянд с фестончатыми краями. В отличие от листовидной пузырчатки при субкорнеальном пустулезе прогноз для жизни благоприятный и общее состояние больного не нарушается. Важными дифференциально-диагностическими признаками листовидной пузырчатки и субкорнеального пустулеза являются отрицательный симптом Никольского и отсутствие акантолитических клеток при пустулезе.В гистологической картине общим признаком листовидной пузырчатки и субкорнеального пустулеза является расположение пузыря под роговым слоем. Однако при субкорнеальном пустулезе выявляют более выраженные признаки воспаления, умеренный акантоз, проникновение клеток воспалительного инфильтрата в эпидермис и отсутствие акантолиза зернистых клеток. - Некролитическая мигрирующая эритема
- Острый генерализованный экзантематозный пустулез
- Пемфигус IgA
Первая линия
Применение дапсона в дозе 50-150 мг в день дает в большинстве случаев частичную или полную ремиссию,
Вторая линия
Пероральные и системные кортикостероиды в отдельных случаях дают положительный результат,
Третья линия
Сообщалось о положительных результатах при назначении кетоконазола.Эффективны ингибиторы фактора некроза опухоли (инфликсимаб,
| Гипопион симптом (Hypopyon sign) |
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|