 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
Возбудителем мягкого шанкра является Hemophilus ducreyi - грамотрицательная факультативно-анаэробная тонкая,
H. ducreyi принадлежит к гемофильным микроорганизмам и поэтому культивируется лишь на средах с добавлением крови или ее компонентов.
Как правило,
С 1950-х гг. отмечаются единичные «завозные» случаи шанкроида,
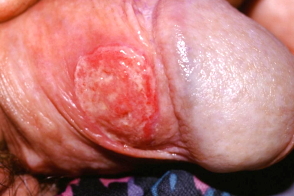
В месте инокуляции появляется воспалительная папула или пустула небольших размеров,
У мужчин очаги поражения локализуются на внутреннем листке крайней плоти,
У 30-60% больных в течение 2-3 нед развивается болезненный паховый лимфаденит,
Диагноз устанавливают на основании данных анамнеза,
Лабораторные исследования:
- бактериоскопический метод (чувствительность 50-80%): обнаружение грам-отрицательных стрептобацилл в виде цепочек из 20-30 коротких палочек;
- выделение чистой культуры H. ducreyi на специальной среде (чувствительность не превышает 80%).
В качестве дополнительных методов диагностики шанкроида может использоваться морфологическое исследование биоптата ткани края язвы.
При диагностике шанкроида следует одновременно проводить обследование на ВИЧ-инфекцию,
Дифференциальный диагноз мягкого шанкра проводят с генитальным герпесом,
- Генитальный герпес отличается более поверхностным,
эрозивным характером высыпаний, отсутствием регионарного лимфаденита, быстрым регрессом клинических проявлений, рецидивирующим характером течения. - Распознаванию гонорейных язв помогает наличие других поражений мочеполовой системы,
типичных для гонореи, а также обнаружение N. gonorrhoeae. - Острая язва вульвы Липшютца-Чапина встречается чаще у девственниц,
обычно сопровождается нарушением общего состояния, повышением температуры тела и проявляется в 3 формах: милиарной, венерической и гангренозной. По внешнему виду может походить на язву мягкого шанкра, но без подрытости краев. Лимфатические узлы в процесс почти не вовлекаются, в отделяемом находят возбудителя (Bac. crassus Додерлейна). - Туберкулезную язву отличает наличие множественных творожистых узелков на дне; кроме того,
постановке диагноза помогают данные анамнеза, результаты кожных проб, наличие туберкулезного поражения других органов. - Опухолевая язва напоминает мягкий шанкр только на начальных этапах. Возраст больного,
данные анамнеза, характер поражения лимфатических узлов и лабораторные данные позволяют дифференцировать поражения. - Язва при первичном сифилисе малоболезненна,
имеет плотный инфильтрат в основании, ровные, неподрытые края. При локализации мягкого шанкра в венечной борозде или в области уздечки дифференциальный диагноз затруднителен, поскольку мягкий шанкр данной локализации имеет плотный инфильтрат в основании. Характер изменения лимфатических узлов, серологические исследования и обнаружение возбудителя способствуют установлению правильного диагноза.
Фолликулярную разновидность мягкого шанкра приходится дифференцировать с банальным фолликулитом,
Особые трудности представляет диагностика смешанной инфекции (сифилиса и мягкого шанкра),
Лица,
ЛС выбора служат антибиотики,
- Азитромицин внутрь 1,
0 г однократно или - Цефтриаксон в/м 250 мг однократно или
- Ципрофлоксацин внутрь по 500 мг 2 р/сут,
3 сут или - Эритромицин (в виде основания) внутрь по 500 мг 4 р/сут,
7 сут.
У беременных и женщин в период кормления грудью:
- Цефтриаксон в/м 250 мг однократно или
- Эритромицин (в виде основания) внутрь по 500 мг 4 р/сут,
7 сут.
Оценка эффективности лечения
Контрольное обследование осуществляется через 3-7 сут после начала лечения.При достаточной эффективности терапии наблюдается исчезновение субъективных симптомов в течение 3 сут,
Отсутствие или недостаточность эффекта может объясняться диагностической ошибкой,
Осложнения и побочные эффекты лечения : Возможно развитие аллергических реакций.
Ошибки и необоснованные назначения : Применение ЛС,
Прогноз. При своевременном выявлении и адекватной терапии прогноз благоприятный.
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|