 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Фотоаллергические реакции возникают у сенсибилизированных лиц при повторном взаимодействии фотосенсибилизирующего лекарственного препарата или химического вещества с солнечным или ультрафиолетовым излучением. Лекарственные препараты,
Фотоаллергические реакции встречаются у представителей всех рас независимо от пола и чаще у взрослых,
Наиболее часто фотоаллергические реакции вызывают следующие лекарственные препараты и химические вещества :
- лекарственные средства системного действия,
вызывающие фотоаллергические реакции - антиаритмические препараты (хинидин), фенотиазины, хинолоны, нестероидные противовоспалительные средства (кетопрофен, пироксикам), противогрибковые средства(гризеофульвин, итраконазол), налидиксовая кислота, сульфаниламидные препараты, хинин; - наружные лекарственные средства и химические соединения,
вызывающие фотоаллергические реакции - ингредиенты солнцезащитных средств (бензофеноны, производные парааминобензойной кислоты), ароматизаторы, нестероидные противовоспалительные препараты (кетопрофен, мелоксикам, пироксикам), фенотиазины, салицилаты, хлоргексидин, гексахлорофен, триклозан.
Фотоаллергические реакции чаще развиваются при лечении наружными лекарственными средствами .
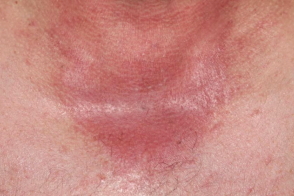
Фотоаллергические реакции по клинической картине похожи на аллергический дерматит или экзему и характеризуются появлением на коже пятен,
Диагноз основывается на данных анамнеза (указаниях больного на применение лекарственного препарата или химического вещества с последующим пребыванием на солнце или облучением кожи артифициальным ультрафиолетовым светом,
Фототестирование
- определение минимальной эритемной дозы при облучении кожи ультрафиолетовым светом УФА и УФВ диапазонов : в ряде случаев при наличии повышенной фоточувствительности кожи индивидуальная биодоза больного оказывается значительно ниже биодозы,
свойственной данному типу кожи; при проведении повторного фототестирования после отмены препарата величина индивидуальной биодозы возрастает; - кожные фотоаппликационные пробы (photopatch-tests) : проводят с целью выявления лекарственного препарата или химического вещества,
вызывающего повышенную чувствительность кожи к свету; применение данного метода фототестирования наиболее эффективно для выявления наружных лекарственных средств, обладающих фотосенсибилизирующим действием .
Лабораторные исследования
- клинические анализы крови и мочи,
биохимический анализ крови; - исследование в крови уровня аутоантител: антинуклеарного фактора,
антител к двухспиральной (нативной) ДНК, Sm, Ro/SS-A и La/SS-B антигенам и др. (проводят для исключения красной волчанки); - исследование содержания порфиринов в плазме крови,
эритроцитах и моче (проводят для исключения порфирии).
Гистологическое исследование кожи проводят с целью верификации диагноза .При фотоаллергических реакциях в эпидермисе наблюдаются спонгиоз,
Дифференциальный диагноз проводят с :
- солнечным дерматитом
- простым контактным дерматитом
- аллергическим контактным дерматитом
- экземой
- красной волчанкой
- поздней порфирией
- другими фотодерматозами и заболеваниями,
ухудшение течения которых может быть спровоцировано солнечным или ультрафиолетовым светом (атопический дерматит, себорейный дерматит, многоформная эритема и др.).
Цели лечения
- регресс высыпаний;
- устранение отрицательных субъективных ощущений;
- предотвращение появления новых высыпаний;
- улучшение качества жизни больных.
Общие замечания по терапии
- Основным в лечении является устранение воздействия лекарственного препарата или химического вещества,
вызвавшего нежелательный эффект и ограничение солнечного (ультрафиолетового) облучения. При невозможности полной отмены лекарственного средства рекомендуется применять его вечером для того, чтобы уменьшить концентрацию препарата в коже в дневное время. Больным следует избегать пребывания на солнце, особенно в наиболее активные часы инсоляции. Рекомендуется регулярное нанесение на открытые участки кожи солнцезащитных средств широкого спектра действия с высоким фактором защиты , а также ношение одежды и головных уборов, защищающих от солнечного света. - Следует иметь в виду,
что повышенная чувствительность к свету в некоторых случаях может сохраняться в течение нескольких недель или месяцев после отмены фотосенсибилизирующего препарата. - Для купирования высыпаний назначают симптоматическую терапию. При наличии пузырей производят их вскрытие. На очаги эритемы и отёка кожи применяют холодные компрессы или влажно-высыхающие повязки .
- Рекомендуется применение увлажняющих средств и топических глюкокортикостероидных препаратов ,
однако строгие доказательства их эффективности отсутствуют. При лечении острых воспалительных явлений глюкокортикостероиды назначают в форме эмульсии, лосьона или крема . - В некоторых случаях могут быть рекомендованы антигистаминные препараты или анальгетики .
- При тяжелых реакциях применяют глюкокортикостероидные средства системного действия .
Показания к госпитализации
- тяжелое течение заболевания;
- отсутствие эффекта от лечения в амбулаторных условиях.
Медикаментозная терапия
Системная терапия
1. Антигистаминные препараты
- лоратадин 5-10 мг перорально 1 раз в сутки в течение 7-10 дней или
- цетиризин 5-10 мг перорально 1 раз в сутки в течение 7-10 дней или
- эбастин 5-20 мг перорально 1 раз в сутки в течение 7-10 дней или
- левоцетиризин 5 мг перорально 1 раз в сутки в течение 7-10 дней
2. Глюкокортикостероидные препараты системного действия - преднизолон 60-80 мг в сутки перорально в течение нескольких дней с последующим снижением дозы препарата до полной отмены.
Наружная терапия
1.Влажно-высыхающие повязки с 1% раствором танина,
2.Топические глюкокортикостероидные препараты
- мометазона фуроат наружно 1-2 раза в сутки в виде аппликаций или
- метилпреднизолона ацепонат наружно 1-2 раза в сутки в виде аппликаций или
- алклометазона дипропионат наружно 1-2 раза в сутки в виде аппликаций или
- бетаметазона валерат наружно 1-2 раза в сутки в виде аппликаций или
- бетаметазона дипропионат наружно 1-2 раза в сутки в виде аппликаций или
- флутиказона пропионат наружно 1-2 раза в сутки в виде аппликаций или
- гидрокортизона бутират наружно 1-2 раза в сутки в виде аппликаций или
- клобетазола пропионат наружно 1-2 раза в сутки в виде аппликаций.
Курс лечения - 2-4 недели.
Требования к результатам лечения
- регресс высыпаний;
- прекращение появления новых высыпаний;
- устранение отрицательных субъективных ощущений;
- улучшение качества жизни больных.
Тактика при отсутствии эффекта от лечения
При отсутствии эффекта от наружной терапии назначают глюкокортикостероидные препараты системного действия.
Профилактика
Больным необходимо избегать применения лекарственных препаратов и химических веществ,
При невозможности отмены лекарственного средства следует свести до минимума пребывание больных на солнце,
Пациенты должны быть информированы о способности ультрафиолетового излучения УФА диапазона проникать через оконное стекло.
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|