 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Диспластический меланоцитарный невус занимает промежуточную позицию в спектре заболеваний между распространенными приобретенными невусами и злокачественной меланомой кожи. Он считается потенциальным предшественником меланомы и маркером лиц с высоким ее риском. Синдром атипичных невусов и меланомы определяется как наличие большого количества (> 50) меланоцитарных невусов,
Диспластические невусы подразделяются на семейные (синдром атипичного невуса) и спорадические в зависимости от наличия в семейном анамнезе
меланомы кожи.Встречаются у 5% белого населения США и у 1,
В случае семейных невусов имеет место
аутосомно-доминантный способ наследования с довольно высокой пенетрантностью. В качестве причинных признаются многие гены,
Общие характерные признаки
- пятнистый очаг с папулезными компонентами
- асимметрия
- диаметр превышает диметр распространенных приобретенных невусов и лежит в диапазоне обычно между 5 и 15 мм
- нечеткая граница неправильной формы
- плоская или бугристая поверхность; акцентированные кожные линии,
которые видны при боковом освещении - неравномерная пигментация с оттенками темно- и светло-коричневого,
телесного, розового и черно-коричневого цвета - эритема может присутствовать в пределах очага или вокруг него (ореол)
- круглая,
овальная или эллипсоидная форма - единичные или чаще множественные (до сотен) произвольно разбросанные очаги,
особенно в семейных случаях - локализация: туловище,
руки, ноги, тыльная сторона кистей и стоп, ягодицы и волосистая часть головы (открытые и закрытые участки), может поражаться слизистая оболочка - симптомы отсутствуют
Критерии клинической диагностики диспластического невуса
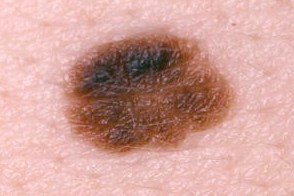
Диагноз устанавливается при наличии 2-х основных и любых 2-х дополнительных признаков.
|
Основные
Дополнительные
|
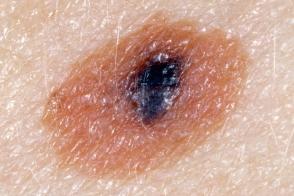
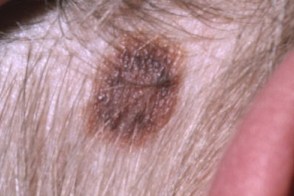
Клинические подтипы
 |
 |
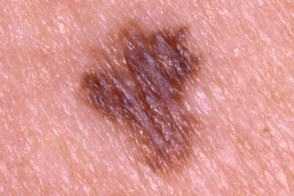 |
| по типу яичницы | мишеневидный | лентигинозный |
 |
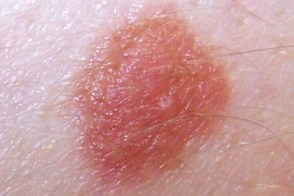 |
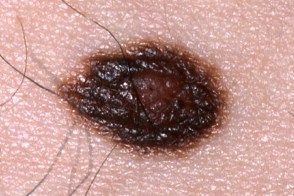 |
| подобный себорейному кератозу | эритематозный | меланома-подобный |
Течение и прогноз
Диспластические невусы,
Хотя большинство очагов остаются стабильными или развиваются в доброкачественный дермальный меланоцитарный невус,
В США риск развития меланомы в течение жизни оценивается
в 0,
В клиническом установлении диагноза помогают дерматоскопия или эпилюминесцентная микроскопия. Исследование под лампой Вуда акцентирует эпидермальную гиперпигментацию очага. Гистологическое исследование подтверждает диагноз.
Дерматоскопия
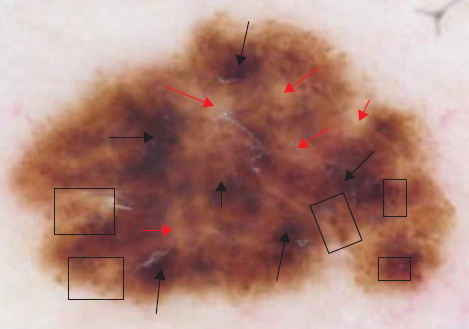
- асимметрия цвета и формы
- многокомпонентная структура
- атипичная пигментная сеть
- нерегулярные точки и глобулы (прямоугольники)
- нерегулярные пятна (черные стрелки)
- мультифокальная гипопигментация (красные стрелки)
- структуры регресса,
бело-синяя вуаль, атипичные сосуды и полосы (псевдоподии) обычно не наблюдаются
Гистологическое исследование
Эпидермис атрофичен и обычно содержит большое количество меланина.В базальных отделах эпидермиса определяется пролиферация атипичных меланоцитов с длинными отростками,
Диспластический меланоцитарный невус дифференцируют с:
- распространенными приобретенными невусами;
- мелкими врожденными меланоцитарными невусами;
- пигментными невусами веретенообразных клеток;
- пятнистым невусом;
- невусом Шпитц;
- меланомой in situ и особенно с злокачественной меланомой кожи (более выраженная асимметрия,
неправильные очертания с выступающими бороздками, необычные вариации окраски, включая оттенки серого, белого и сине-черного); - пигментным себорейным или актиническим кератозом;
- пигментной базально-клеточной карциномой.
Общие терапевтические рекомендации
Лечение зависит от числа невусов наличия меланомы кожи в анамнезе и семейного анамнеза (наличие у родственников атипичного невуса и меланомы кожи)
- Пациенты должны периодически проходить контрольные осмотры в течение всей жизни. Оценка состояния должна включать:
- осмотр всей поверхности кожи;
- фотографирование клинической картины
- составление схемы-карты расположения очагов,
которую периодически обновляют. - Пациентов следует предупредить о потенциальной опасности воздействия солнца и научить их,
как защищать себя и своих детей. Следует поощрять воздержание от пребывания на солнце и применение солнцезащитных экранов. Таким пациентам нельзя загорать и посещать солярии. - Близких родственников необходимо также осмотреть на наличие диспластических невусов и меланомы кожи и также регулярно контролировать.
- Клинически типичные невусы не требуют эксцизии в качестве рутинной процедуры. Пациентов с несколькими очагами следует контролировать ежегодно или каждые 6 месяцев,
если имеется семейные анамнез меланомы кожи. Пациентов с многочисленными очагами необходимо осматривать каждые 6 месяцев или каждые 3 месяца, если в личном или семейном анамнезе присутствует меланома.
Рекомендуемые методы лечения
К очагам,
- все очаги,
подозрительные на меланому кожи; - меняющиеся очаги,
например увеличивающиеся в размере или меняющие пигментацию, форму и/или границу; - очаги,
за которыми трудно самостоятельно следить (на волосистой части головы, гениталиях, верхней части спины), или если есть сомнения, что пациент явится для последующего контроля очагов; - очаги на избранных участках,
таких как ладони, подошвы и ногтевое ложе.
Полная хирургическая эксцизия является лечением выбора. Достаточно начальных границ шириной 5 мм. Если очаг атипичный или переходит на границы,
Следует избегать лазеров,
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|