 | запись на прием |  |  |  |
| Официальный сайт врача дерматовенеролога Агапова С.А. | +7(903) 406-40-89 | |||
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Ветряная оспа чаще встречается в странах с умеренным климатом,
Ветряная оспа очень заразна,
Ветряная оспа вызывается herpes virus varicellae,
Специфический гуморальный и клеточный иммунный ответ на вирус ветряной оспы останавливает виремию. Клеточно-опосредуемый иммунитет играет,
После инкубационного периода,
Высыпания вначале появляются на волосистой части головы или на туловище
и центростремительно распространяются на лицо,
 |
 |
|
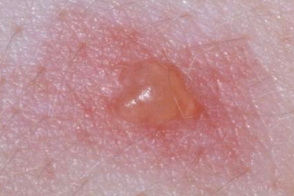
капелька росы на лепестке розы |
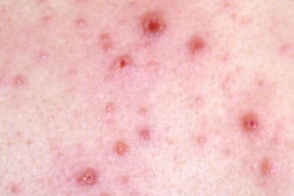
полиморфизм сыпи |
Развитие высыпаний от пятен до стадии корки продолжается примерно 8-12 ч. Характерным признаком ветряной оспы является появление групп высыпаний последовательными волнами. В результате на любом участке кожи можно наблюдать очаги на различных этапах развития. Этот признак патогномоничен для ветряной оспы. Очаги (везикулы,
Осложнения ветряной оспы
У здоровых детей ветряная оспа почти всегда протекает мягко и разрешается самостоятельно. Осложнения бывают редко,
С другой стороны,
- здоровые во всех остальных отношениях взрослые и подростки;
- беременные женщины;
- новорожденные;
- пациенты со злокачественным заболеванием на фоне иммунодефицита или пациенты с лейкемией или раком,
проходящие иммуносупрессивную химиотерапию или лучевую терапию; - пациенты с ятрогенным иммунодефицитом вследствие лечения цитотоксическими,
иммуносупрессивными препаратами или кортикостероидами (системными или интраназальными); - реципиенты трансплантатов на фоне иммуносупрессии,
особенно реципиенты трансплантата костного мозга; - ВИЧ-инфицированные.
У взрослых и пациентов с иммунодефицитом основным осложнением является первичная ветряночная пневмония (ПВП). В одном исследовании наличие ПВП было рентгенографически подтверждено у 16% здоровых взрослых мужчин,
Неврологические осложнения,
Типичен легкий гепатит. К другим осложнениям со стороны внутренних органов относятся нефрит,
У ВИЧ-положительных пациентов описаны атипичные формы ветряной оспы (такие,
Ветряная оспа во время беременности
Представляет угрозу как для матери,
Ветряная оспа новорожденных
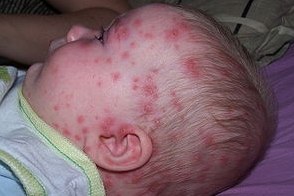
Ветряная
оспа у матери во время первых двух триместров беременности может привести к
синдрому врожденной ветряной оспы. Он проявляется в гипоплазии конечностей и аномалиях скелета,
Диагноз ветряной оспы ставят главным образом исходя из анамнеза и данных клинического осмотра. В типичных случаях важную роль в установлении диагноза играет его лабораторное подтверждение.
- Рутинные лабораторные анализы не способствуют установлению диагноза. Может быть отмечено бессимптомное повышение уровня аланинаминотрансферазы (АЛТ) и аспаратаминотрансферазы (ACT). Взрослым пациентам необходимо провести рентгенографию грудной клетки.
- Тест Тцанка: цитологическое исследование соскоба из основания ранней везикулы показывает наличие гигантских многоядерных клеток и эпителиальных клеток,
содержащих ацидофильные внутриядерные тела. Тест не дает возможности различить инфекцию вируса простого герпеса от инфекции вируса ветряной оспы. - Электронная микроскопия: определение частиц вируса герпеса в биоптате или везикулезной жидкости.
- Вирусная культура: выделение вируса ветряной оспы в клеточных культурах (однослойных культурах фибробластов человека),
содержимом везикул, крови или инфицированной ткани. - Определение антигенов вируса ветряной оспы в содержимом везикул,
биоптате и т.п. методом иммунофлуоресценции или другими методами. - Определение ДНК вируса ветряной оспы методом полимеразной цепной реакции (ПЦР).
- Серологическое исследование помогает поставить ретроспективный диагноз ветряной оспы при сравнении титров антител в сыворотке при острой фазе заболевания и в период выздоровления. Наличие антител lgM или четырехкратное (или более) увеличение титров IgG указывают на ветряную оспу. Серологические анализы также помогают определить иммунный статус к вирусу ветряной оспы и выявить предрасположенных к ней лиц.IgG,
IgM и IgA к вирусу ветряной оспы определяются в период от 2 до 5 дней после начала заболевания и достигают пика в течение 2-й или 3-й недели. Титры IgM и IgA быстро снижаются, а титр IgG персистирует на низких уровнях в течение всей жизни.
Следует исключить другие генерализованные везикулезные высыпания:
- натуральную оспу (эрадикация вируса оспы и прекращение вакцинации уменьшили диагностическую проблему);
- диссеминированный простой герпес или диссеминированный опоясывающий лишай (концентрация очагов на месте первичной инфекции/выделение вируса в культуре тканей или определение вирусных антигенов или нуклеиновой кислоты);
- буллезное импетиго (высыпания обычно крупнее,
более гнойные и покрытые коркой очаги/бакгериальная культура); - герпетиформную экзему;
- везикулезные экзантемы,
вызванные вирусами Коксаки и ECHO-вирусами, или везикулезный риккетсиоз; - лекарственные высыпания,
многоформную эритему; - укусы насекомых,
чесотку, папулезную крапивницу.
Общие терапевтические рекомендации
Лечение ветряной оспы можно разделить на симптоматическое и этиологическое (противовирусное).
Симптоматическая терапия направлена главным образом против зуда и лихорадки и приносит облегчение всем пациентам.
- Зуд можно облегчить применением подсушивающего противозудного лосьона,
например каламина, одного или в сочетании с 25% ментола и/или 1 % фенола. Компрессы с прохладной водой или ванны с водой комнатной температуры и питьевой содой (У* чашки на ванну) могут также облегчать зуд. Системные антигистаминные препараты эффективны в случае генерализованного зуда. - Чтобы избежать расчесов,
ногти обрезают коротко и содержат в чистоте. - Для контроля повышенной температуры тела могут понадобиться антипиретические препараты. Аспирин противопоказан из-за предположительной ассоциации с синдромом Рейе.
- Очаги во рту и в области промежности можно обрабатывать полосканиями или компрессами с 1,
5% перекисью водорода, изотоническим раствором или другими препаратами. - Местных кортикостероидов необходимо избегать.
- Для лечения бактериальных суперинфекций кожных очагов применяют местные антибиотики,
например, мазь мупироцина или бак- трацин-полимиксин. Если инфекция распространенная, назначают системные антибиотики, такие как эритромицин, диклоксациллин или цефалексин. - Очень важно соблюдение гигиены. Следует обеспечить прием ванн,
вяжущие примочки, изоляцию в хорошо проветриваемом помещении с регулярной сменой постельного белья и легкую диету. - Этиологическая терапия направлена против вируса ветряной оспы. К спектру имеющихся противовирусных препаратов относятся несколько химиотерапевтических средств,
в большинстве своем аналогов нуклеозидов, которые препятствуют репликации вируса, ингибируя специфические этапы этого процесса. Противовирусные препараты оказывают только вирусостатическое действие на репликацию вируса.
Рекомендуемые методы лечения
Ацикловир (АЦВ)
АЦВ является препаратом выбора. АЦВ (аналог гуанозина) избирательно фосфорилируется вирусной тимидинкиназой с образованием монофосфата АЦВ,
Рандомизированные исследования с плацебо-контролем показали,
Рекомендации по применению ацикловира (модифицированы на основании рекомендаций Американской академии педиатрии,
С учетом незначительного терапевтического эффекта и возможностей выведения препарата из организма системный прием АЦВ не рекомендуется при лечении неосложненной ветряной оспы у здоровых в остальных отношениях детей. Таким пациентам требуется только симптоматическая терапия.Для следующих групп пациентов с повышенным риском тяжелой ветряной оспы системный прием АЦВ является факультативным:
- здоровые во всех остальных отношениях лица,
которым исполнилось 13 лет и старше, включая женщин детородного возраста при отсутствии беременности; - лица,
вторично контактировавшие с пациентом дома; - дети старше 12 мес. с хроническими кожными или легочными заболеваниями (например,
кистозным фиброзом) или сахарным диабетом, а также пациенты, которые получают длительную терапию салицилатами или периодическую - стероидами. - Следующим группам больных назначают АЦВ внутривенно и как можно скорее:
- пациентам со злокачественными заболеваниями (лейкемией,
лимфопролиферативными заболеваниями, метастазирующими опухолями и т.п.); - пациентам с врожденным Т-клеточным иммунодефицитом или ВИЧ-инфекцией;
- пациентам,
получающим высокие дозы стероидов; - реципиентам трансплантатов костного мозга и других органов;
- новорожденным с ветряной оспой после заболевания матери,
которое наступило в период от 5 дней до родов и 2 дней после родов; - пациентам с осложнениями со стороны внутренних органов,
такими как первичная ветряночная пневмония или энцефалит. - Пациенты,
которые получают цитостатическую или иммуносупрессивную химиотерапию, должны временно прекратить лечение, если возможно, и возобновить его через 7 дней после того, как все очаги покроются корками. В инкубационном периоде следует также постепенно уменьшать дозы получаемых стероидов. - Беременным женщинам с ветряной оспой помогает системный прием АЦВ,
но все еще существуют расхождения в мнениях по поводу безопасности этой терапии для плода.
Устойчивость к АЦВ встречается очень редко среди иммунокомпетентных лиц. Однако рост клинического применения АЦВ ассоциируется с возникновением устойчивых к препарату штаммов вируса ветряной оспы,
Видарабин и интерферон - а
Внутривенное назначение видарабина (10 мг/кг за 12 ч в течение 5 дней) является альтернативой антивирусного лечения тяжелой ветряной оспы. Оно так же эффективно,
Альтернативные и экспериментальные методы лечения
- Разработано несколько новых противовирусных препаратов,
некоторые из них пока только проходят клинические испытания. Системный пенцикловир (и его пропрепарат фамцикловир), а также системный валацикловир особенно эффективны против вируса ветряной оспы, но их применение для этого показания пока еще не утверждено. Оба препарата обладают высокой биологической доступностью, которая позволяет применять их реже и избегать во многих случаях внутривенной терапии. Системный соривудин (BV-AraU) является аналогом нуклеозида с повышенной эффективностью против вируса ветряной оспы in vivo и in vitro, а также повышенной биодоступностью по сравнению с существующими противовирусными средствами. Его назначают 1 раз в день в дозе 40 мг в течение 5 дней. В контрольных исследованиях он превосходил АЦВ. В США соривудин разрешен для лечения ветряной оспы у взрослых. К другим перспективным препаратам относятся бривудин, бровавир, десцикловир, цидофовир, валганцикловир и др. - При очаговых бактериальных инфекциях назначают антибиотики,
при этом руководствуются результатами окрашивания мазков по Граму и исследования культуры. - По поводу первичной ветряночной пневмонии проводится антивирусная химиотерапия с внутривенным введением АЦВ в комбинации с кортикостероидами или без них. Искусственная вспомогательная вентиляция легких или экстракорпоральное насыщение кислородом применяются в случаях дыхательной недостаточности.
- При геморрагических осложнениях и осложнениях со стороны ЦНС назначают антивирусную химиотерапию в комбинации с кортикостероидами.
Профилактика ветряной оспы 'достаточно трудна,
Здоровому ребенку после контакта с больным ветряной оспой никаких профилактических мер проводить не рекомендуется. Однако следует предпринять все усилия к тому,
Пассивную иммунизацию проводят стандартным сывороточным глобулином человека,
Активная иммунизация живой аттенуированной вакциной вируса varicella-zoster (VZV) (Oka/Merk штамм) доступна теперь в некоторых странах. Ее можно применять всем склонным к заболеванию лицам старше 12 мес. Вакцина рекомендуется прежде всего серонегативным пациентам с иммунодефицитом. Однако показание к вакцинации здоровых детей и здоровых,
Химиопрофилактика ветряной оспы отсутствует. Длительная профилактика с применением АЦВ (40 мг/кг в день) в первые месяцы после трансплантации костного мозга или у детей с лейкемией дала удовлетворительные результаты
Имеются противопоказания.Проконсультируйтесь с врачом | 18+ |
| AgapovMD.ru © 2012 All rights reserved Официальный сайт врача дерматолога-венеролога Агапова С.А. Прием:344023 г.Ростов-на-Дону,пр-т Ленина,251 тел.+7(903) 406-40-89,+7(928) 121-89-41 email:agapovmd@gmail.com |
|